Hovedforfatter
Sundhedsstyrelsen
Kontaktperson
Sundhedsstyrelsen
Islands Brygge 67, 2300 København S
sst@sst.dk
72 22 74 00
www.sst.dk
Sponsorer / Finansiering
Sundhedsstyrelsen
Ansvarsfraskrivelse Sundhedsstyrelsens nationale kliniske retningslinjer er systematisk udarbejdede udsagn med inddragelse af relevant sagkundskab. Nationale kliniske retningslinjer kan bruges af fagpersoner, når de skal træffe beslutninger om passende og god klinisk sundhedsfaglig ydelse i specifikke situationer. De nationale kliniske retningslinjer er offentligt tilgængelige, og patienter kan også orientere sig i retningslinjerne. Nationale kliniske retningslinjer klassificeres som faglig rådgivning, hvilket indebærer, at Sundhedsstyrelsen anbefaler relevante fagpersoner at følge retningslinjerne. De nationale kliniske retningslinjer er ikke juridisk bindende, og det vil altid være det faglige skøn i den konkrete kliniske situation, der er afgørende for beslutningen om passende og korrekt sundhedsfaglig ydelse. Der er ingen garanti for et succesfuldt behandlingsresultat, selvom sundhedspersoner følger anbefalingerne. I visse tilfælde kan en anden behandlingsmetode, end den anbefalede, være at foretrække, fordi den passer bedre til patientens situation.
ISBN
978-87-7014-054-6
Centrale budskaber
Overvejelser før afprøvning af opioidbehandling hos patienter med kroniske non-maligne smerter

Afprøvning af opioider hos patienter med kroniske non-maligne smerter

Patienter med et aktuelt alkohol- og/eller stofmisbrug
Patienter med aktuel psykiatrisk sygdom

Patienter med et tidligere alkohol- og/eller stofmisbrug

Begrænsning af opioiddosis til 100 mg morfinekvivalenter hos patienter med kroniske nonmaligne smerter, der skal opstarte behandling med opioider
Begrænsning af opioiddosis til 50 mg morfinekvivalenter hos patienter med kroniske nonmaligne smerter, der skal opstarte behandling med opioider
Omlægning til andre opioider

Patienter i behandling med 100 mg morfinekvivalenter eller mere

Problemer med aftrapning
Læsevejledning
Retningslinjen er bygget op i to lag:
1. Lag – Anbefalingen
Stærk anbefaling for (Grøn)
Der gives en stærk anbefaling for, når der er evidens af høj kvalitet, der viser, at de samlede fordele ved interventionen er klart større end ulemperne. Det betyder, at alle, eller næsten alle, patienter vil ønske den anbefalede intervention
Stærk anbefaling imod (Grøn + Rød)
Der gives en stærk anbefaling imod, når der er evidens af høj kvalitet, der viser, at de samlede ulemper ved interventionen er klart større end fordelene. Der anvendes også en stærk anbefaling imod, når gennemgangen af evidensen viser, at en intervention med stor sikkerhed er nyttesløs.
Svag/betinget anbefaling for (Gul)
Der gives en svag/betinget anbefaling for interventionen, når det vurderes, at fordelene ved interventionen er større end ulemperne, eller den tilgængelige evidens ikke kan udelukke en væsentlig fordel ved interventionen, samtidig med at det vurderes, at skadevirkningerne er få eller fraværende. Denne anbefaling anvendes også, når det vurderes, at patienters præferencer varierer.
Svag/betinget anbefaling imod (Gul + Rød)
Der gives en svag/betinget anbefaling imod interventionen, når det vurderes, at ulemperne ved interventionen er større end fordelene, men hvor dette ikke er underbygget af stærk evidens. Denne anbefaling anvendes også, hvor der er stærk evidens for både gavnlige og skadelige virkninger, men hvor balancen mellem dem er vanskelige at afgøre. Ligeledes anvendes den også, når det vurderes, at patientens præferencer varierer.
God praksis (Grå)
God praksis anvendes, når der ikke foreligger relevant evidens, og bygger således på faglig konsensus blandt medlemmerne af arbejdsgruppen, der har udarbejdet den kliniske retningslinje. Anbefalingen kan være enten for eller imod interventionen. Da der er tale om faglig konsensus, er denne type anbefaling svagere end de evidensbaserede anbefalinger, uanset om de evidensbaseret er stærke eller svage.
Se bilag “Beskrivelse af anbefalingernes styrke og implikationer” for mere information
2. Lag – Grundlaget for anbefalingen
Klik på anbefalingen, hvis du vil vide mere om grundlaget for anbefalingen
Evidensprofilen: De samlede effektestimater samt referencer til studierne.
Sammenfatning: Overblik over samt kort gennemgang af den tilgrundliggende evidens
Kvaliteten af evidensen:
Høj: Vi er meget sikre på, at den sande effekt ligger tæt på den estimerede effekt
Moderat: Vi er moderat sikre på den estimerede effekt. Den sande effekt ligger sandsynligvis tæt på denne, men der er en mulighed for, at den er væsentligt anderledes
Lav: Vi har begrænset tiltro til den estimerede effekt. Den sande effekt kan være væsentligt anderledes end den estimerede effekt
Meget lav: Vi har meget ringe tiltro til den estimerede effekt. Den sande effekt vil sandsynligvis være væsentligt anderledes end den estimerede effekt.
Nøgleinformation: Kort beskrivelse af gavnlige og skadelige virkninger, kvaliteten af evidensen og overvejelser om patientpræferencer.
Rationale: Beskrivelse af hvorledes de ovenstående elementer blev vægtet i forhold til hinanden og resulterede i den aktuelle anbefalings retning og styrke.
Praktiske oplysninger: Praktisk information vedrørende behandlingen og oplysninger om eventuelle særlige patientovervejelser.
Adaption: Såfremt anbefalingen er adapteret fra en anden retningslinje, findes her en beskrivelse af eventuelle ændringer.
Diskussion: Hvis du er logget ind som bruger, kan du her komme med kommentarer til specifikke anbefalinger.
Referencer: Referenceliste for anbefalingen.
Den anvendte graduering af evidensens kvalitet og anbefalingsstyrke baseres på GRADE (Grading of Recommendations Assessment, Development and Evaluation).
For en hurtig og informativ intriduktion til GRADE anbefales følgende artikel G.Goldet, J.Howick. Understanding GRADE: an introduction. http://www.gradeworkinggroup.org
Desuden henvises der til Sundhedsstyrelsens metodehåndbog for en overordnet introduktion til metoden bag udarbejdelsen af de Nationale Kliniske Retningslinjer.
Indledning
Formål
Formålet med de nationale kliniske retningslinjer er at sikre en evidensbaseret indsats af ensartet høj kvalitet på tværs af landet, medvirke til hensigtsmæssige patientforløb og vidensdeling på tværs af sektorer og faggrupper samt prioritering i sundhedsvæsenet.
En national klinisk retningslinje indeholder alene konkrete handlingsanvisninger indenfor udvalgte, velafgrænsede kliniske problemstillinger (dvs. hvad der skal gøres og hvem er det relevant for). Den har ikke som primært formål at afklare visitation og organisering af indsatsen (hvem der skal tilbyde indsatsen) eller samfundsøkonomiske konsekvenser (hvad er den afledte effekt på ressourcerne og er disse til stede). Disse typer af problemstillinger kan eksempelvis håndteres i en visitationsretningslinje, et pakkeforløb, et forløbsprogram, et referenceprogram eller en medicinsk teknologivurdering (MTV).
Denne retningslinje er udarbejdet på grundlag af en eksisterende canadisk guideline ”The 2017 Canadian Guideline for Opioids for Chronic Non-Cancer Pain” og tilpasset danske forhold, hvor det har været relevant og muligt. Den canadiske guideline er udarbejdet efter GRADE metoden på baggrund af tidligere publicerede guidelines ([150][139][167][195][172][184][196] samt systematiske oversigter og metaanalyser til besvarelse af de fokuserede spørgsmål.
Denne kliniske retningslinje udgør et supplement til Sundhedsstyrelsens vejledning om ordination af afhængighedsskabende lægemidler [216] og den Nationale Rekommandationsliste for behandling af kroniske nociceptiver smerter [215]. Formålet med retningslinjen er at give evidensbaserede anbefalinger om, hvornår i behandlingsforløbet og til hvilke kroniske smertepatienter opioider kan gives, samt give evidensbaserede anbefalinger om begrænsning af opioiddosis, om skift til andet opioid og om aftrapning af opioider.
Afgrænsning af patientgruppen
Retningslinjen omhandler behandling af voksne med kroniske non-maligne smertetilstande, dvs. smertetilstande, som har varet mere end 3 måneder og som ikke er led i eller forårsaget af en cancersygdom.
Retningslinjen omfatter således ikke behandling af cancersmerter, opioidbehandling som led i behandling af patienter med stofmisbrug (heroin-afhængighed), behandling af akutte eller subakutte smertetilstande med varighed mindre end 3 måneder samt behandling af smerter som led i palliativ behandling.
Målgruppe/brugere
Denne retningslinje henvender sig til sundhedsprofessionelle, som beskæftiger sig med behandling af patienter med kroniske non-maligne smertetilstande. Dette indebærer en bredt sammensat gruppe af fagfolk, der møder patienter med kroniske non-maligne smerter i praksis- og hospitalssektoren samt i kommunerne, såsom læger, psykologer, sygeplejersker, fysioterapeuter. Derudover henvender denne retningslinje sig til beslutningstagere på området og kan tjene som information til andre involverede parter.
Viden om evidensbaseret behandling kan være med til at øge opmærksomheden på korrekt henvisning til specialiseret behandling af kroniske smertetilstande. Patienter og pårørende kan ligeledes orientere sig i retningslinjen.
Emneafgrænsning
Den nationale kliniske retningslinje indeholder handlingsanvisninger for udvalgte og velafgrænsede kliniske problemstillinger (’punktnedslag i patientforløbet’). Denne NKR er en adaptering af en canadisk guideline og tager udgangspunkt i de områder, hvor det er vigtigst at få afklaret evidensen. Den nationale kliniske retningslinje beskæftiger sig således med udvalgte dele af behandlingsindsatser for kroniske non-maligne smertetilstande.Der er ikke tale om en udtømmende beskrivelse af evidensbaseret behandling af kroniske non-maligne smerter, og det er ikke en guideline eller klinisk behandlingsstandard for hele behandlingsforløbet.
Behandling af patienter med moderate og svære kroniske non-maligne smertetilstande er i høj grad tværfaglig. I denne retningslinje har fokus været på den farmakologiske behandling med henblik på, hvilke lægemidler og andre behandlingsmuligheder, der bør overvejes inden opioidbehandling påbegyndes, særlige patientgrupper som patienter med alkohol og/eller stofmisbrug, aftrapning af opioider samt problemer med aftrapning. Den farmakologiske behandling kan sjældent stå alene. Behandlingen bør være flersporet og omfatte en kombination af biologiske, psykologiske og sociale forhold. Behandling af patienter med moderate og svære kroniske non-maligne smertetilstande bør opbygges omkring et tværfagligt og et tværsektorielt samarbejde mellem praktiserende læger, fysioterapeuter, psykologer etc. samt de tværfaglige smerteklinikker og – centre.
Følgende tolv fokuserede spørgsmål er undersøgt:
- Bør patienter med kroniske non-maligne smertetilstande tilbydes behandling med NSAID før afprøvning af opioider?
- Bør patienter med kroniske non-maligne smertetilstande tilbydes behandling med tricykliske antidepressiva før afprøvning af opioider?
- Bør patienter med kroniske non-maligne smertetilstande tilbydes behandling med antikonvulsiva før afprøvning af opioider?
- Bør patienter med kroniske non-maligne smertetilstande uden tidligere eller aktuelt alkohol- og/eller stofmisbrug og uden aktuel alvorlig psykiatrisk lidelse med vedvarende ukontrollable smerter, hvor non-farmakologisk og anden farmakologisk behandling er optimeret, tilbydes afprøvning af opioider?
- Bør patienter med kroniske non-maligne smertetilstande med aktuelt alkohol- og/eller stofmisbrug med vedvarende ukontrollable smerter, hvor non-farmakologisk og anden farmakologisk behandling er optimeret, tilbydes afprøvning af opioider?
- Bør patienter med kroniske non-maligne smertetilstande med aktuel psykiatrisk lidelse med vedvarende ukontrollable smerter, hvor nonfarmakologisk og anden farmakologisk behandling er optimeret, tilbydes afprøvning af opioider?
- Bør patienter med kroniske non-maligne smertetilstande med tidligere alkohol- og/eller stofmisbrug med vedvarende ukontrollable smerter, hvor non-farmakologisk og anden farmakologisk behandling er optimeret, tilbydes afprøvning af opioider?
- Bør dosis af opioider begrænses til et specifikt maksimum hos patienter med kroniske non-maligne smertetilstande med vedvarende ukontrollable smerter?
- Bør dosis af opioider begrænses til et specifikt maksimum hos patienter, der skal opstarte opioidbehandling?
- Bør patienter med kroniske non-maligne smertetilstande med vedvarende ukontrollable smerter og/eller uacceptable bivirkninger tilbydes opioidrotation?
- Bør patienter med kroniske non-maligne smertetilstande, som er i behandling med opioider i doser på 100 mg morfinekvivalenter dagligt eller mere, tilbydes aftrapning af opioider?
- Bør patienter med kroniske non-maligne smertetilstande, som er i behandling med opioider i doser på 100 mg morfinekvivalenter dagligt eller mere, som er motiveret for aftrapning af opioider, men som oplever svære problemer hermed, tilbydes tværfaglig indsats?
To af de canadiske fokuserede spørgsmål er ikke medtaget i denne danske tilpasning. Det drejer sig om behandling med nabilone og mexiletin, da ingen af disse præparater er markedsført i Danmark.
Til at vurdere effekten af de undersøgte behandlingsformer er der udvalgt centrale outcome (udfald), som denne retningslinje fokuserer på. På alle spørgsmål består de kritiske outcomes af smerter og fysisk funktion. I det fokuserede spørgsmål vedrørende patienter med aktivt alkohol- og/eller stofmisbrug er psykisk afhængighed også vurderet som et kritisk outcome. De øvrige vigtige outcome er gastro-intestinale bivirkninger, afhængighed, dødelig og ikke-dødelig ovedosis samt illegalt videresalg af receptpligtige opioider.
Patientperspektivet
Det er vigtigt, at patientens værdier og præferencer løbende inddrages i patientforløbet.
I denne retningslinje er patientperspektivet repræsenteret via patientforeningen Foreningen af Kroniske Smerter (FAKS), som har været repræsenteret i arbejdsgruppen. Derudover har retningslinjen været i offentlig høring, hvor FAKS havde mulighed for at afgive høringssvar i arbejdsgruppen til udkastet til den færdige retningslinje. Endvidere har en systematisk oversigt over patientværdier og preferencer vedrørende opioidbehandling af kroniske non-maligne smerter dannet baggrund for den canadiske retningslinjes afsnit om dette emne ([137]. Den canadiske guideline havde endvidere en ”Patient Advisory Committee”, som deltog i en række diskussioner.
Overvejelser før afprøvning af opioidbehandling hos patienter med kroniske non-maligne smerter
Langvarig opioidbehandling er forbundet med bivirkninger som forstoppelse, kognitiv dysfunktion, påvirkning af hormonsystemet samt udvikling af tolerans og fysisk afhængighed. Hos nogle patienter er der desuden risiko for udvikling af psykisk afhængighed og opioidinduceret hyperalgesi. Derfor vil opioider aldrig være førstevalg i behandlingen af kroniske smertetilstande, og andre behandlingsmuligheder bør overvejes inden opioidbehandling opstartes. Det kan dreje sig om dels non-farmakologisk behandling og dels anden farmakologisk behandling.

Praktiske Oplysninger
Sundhedsstyrelsen har udgivet en række nationale kliniske retningslinjer for non-farmakologisk behandling af forskellige kroniske smertetilstande:
- Lumbal spinalstenose
- Hofteartrose
- Knæartrose
- Udvalgte skulderlidelser
- Generaliserede smerter i bevægeapparatet inkl. fibromyalgi
Retningslinjerne kan findes på Sundhedsstyrelsens hjemmeside.
Nøgleinformationer


Rationale
Der er i formuleringen af anbefalingen lagt vægt på, at opioider, når de supplerer ikke-opioder, i bedste fald kan medføre en moderat forbedring på smerter og fysisk funktion i forhold til anden smertebehandling, men samtidig kan medføre sjældne tilfælde af dødelig og ikke-dødelig overdosering, meget ofte fysisk afhængighed og i sjældnere tilfælde psykisk afhængighed. Som første-valgs behandling for patienter med kroniske non-maligne smertetilstande kan der opnås en sammenlignelig forbedring i smerter og fysisk funktion ved flere ikke-farmakologiske og andre farmakologiske behandlingstilbud uden risiko for afhængighed og overdosering. Det er således arbejdsgruppens vurdering, at anden relevant ikke-farmakologisk og farmakologisk ikke-opioidbehandling bør være afprøvet inden opstart af opioidbehandling.
Sædvanligvis fraråder GRADE-metoden stærke anbefalinger, når kvaliteten af evidens er lav eller meget lav. Der er imidlertid fem situationer, hvor stærke anbefalinger tilrådes til trods for evidens af lav eller meget lav kvalitet. Et af disse tilfælde er, når evidens af lav kvalitet i samme grad peger på to alternativer, mens evidens af høj kvalitet viser større skadelig effekt af den ene behandling fremfor den anden behandling. I denne anbefaling peger evidens af lav kvalitet således på ekvivalens mellem opioidbehandling og andre nonfarmakologiske samt anden farmakologisk behandling, mens evidens af høj kvalitet har vist større skadelig effekt af opioider.
Fokuseret Spørgsmål
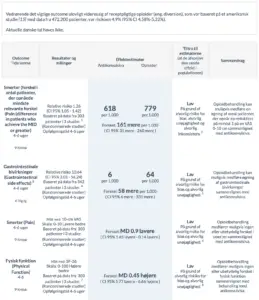
Population: Patienter med kroniske non-maligne smerter, hvor medikamentel behandling overvejes
Intervention: Afprøvning af opioider
Sammenligning: Optimering af den medikamentelle behandling med antikonvulsiva


1. Systematisk oversigtsartikel med inkluderede studier: [76], [10], [75]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen.
2. Risiko for bias: Alvorlig . To af tre studier (Sakai et al 2015, Ko et al 2010) havde skjult randomisering manglede blinding af deltagerne ; Inkonsistente resultater: Ingen betydelig . Den statistiske heterogenicitet er høj (I^2=71 %) ; Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Alvorlig . Brede konfidensintervaller. ; Publikationsbias: Ingen betydelig.
3. Omfattede mundtørhed, vægtstigning, nedsat appetit, kvalme, opkastninger, diarre og forstoppelse
4. Systematisk oversigtsartikel med inkluderede studier: [10], [75], [76]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen.
5. Risiko for bias: Alvorlig . Manglende blinding og utilstrækkeligt skjult randomisering i to af tre studier (Sakai et al 2015, Ko et al 2010) ; Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Alvorlig . Brede konfidensintervaller ; Publikationsbias: Ingen betydelig.
6. Risiko for bias: Alvorlig . Utilstrækkeligt skjult randomisering og manglende blinding i to af tre sudier (Sakai et al 2015, Ko et al 2010). ; Inkonsistente resultater: Ingen betydelig . Høj statistisk heterogenicitet (I^2=71 %). ; Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Alvorlig . Brede konfidensintervaller ; Publikationsbias: Ingen betydelig.
7. Systematisk oversigtsartikel med inkluderede studier: [76], [10], [75]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen.
8. Risiko for bias: Alvorlig . Utilstrækkeligt skjult randomisering og manglende blinding i to af tre studier (Sakai et al 2015, Ko et al 2010). ; Inkonsistente resultater: Ingen betydelig . Høj statistisk heterogeneity (I^2=67 %) ; Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Alvorlig . Brede konfidensintervaller ; Publikationsbias: Ingen betydelig.
9. Psykisk afhængighed af receptpligtige opioider
10. Systematisk oversigtsartikel Understøttende referencer: [26], [41], [27], [34], [18], [19], [20], [46], [31],
11. Inkonsistente resultater: Alvorlig . Punktestimaterne varierede betydeligt: fra 0.7% to 15.7% ; Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
12. Systematisk oversigtsartikel Understøttende referencer: [42],
13. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Den population, der indgik i studiet stammer fra Ontario Drug Benefit Database, som indeholder oplysninger om patienter, der dækkes af forsikringsordningen. Denne population kan adskille sig fra andre populationer af patienter med kroniske non-maligne smertetilstande. ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
14. Systematisk oversigtsartikel Understøttende referencer: [55],
15. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Studiet blev udført af Group Health Cooperative (GHC), som dækker udgifter til ca. 500 000 personer i staten Washington ; Upræcist effektestimat: Alvorlig . Ingen konfidensintervaller. Få hændelser i studiet. Kun data fra ét studie. Få patienter (<100) /(100-300) inkluderet i studiene. ; Publikationsbias: Ingen betydelig .
16. Systematisk oversigtsartikel Understøttende referencer: [15],
17. Risiko for bias: Alvorlig . Svarprocent 66%. Outcome var selvrapporteret. ; Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
Referencer
[10] Gilron I., Bailey JM, Tu D., Holden RR, Weaver DF, Houlden RL : Morphine, gabapentin, or their combination for neuropathic pain. The New England journal of medicine 2005;352(13):1324-34 Journal
[15] Han B., Compton WM, Jones CM, Cai R. : Nonmedical Prescription Opioid Use and Use Disorders Among Adults Aged 18 Through 64 Years in the United States, 2003-2013. JAMA 2015;314(14):1468-78 Journal
[18] Cowan DT, Wilson-Barnett J., Griffiths P., Allan LG : A survey of chronic noncancer pain patients prescribed opioid analgesics. Pain medicine (Malden, Mass.) 2003;4(4):340-51 Pubmed [19] Banta-Green CJ, Merrill JO, Doyle SR, Boudreau DM, Calsyn DA : Opioid use behaviors, mental health and pain– development of a typology of chronic pain patients. Drug and alcohol dependence 2009;104(1-2):34-42 Journal
[20] Manchikanti L., Pampati V., Damron KS, Beyer CD, Barnhill RC, Fellows B. : Prevalence of prescription drug abuse and dependency in patients with chronic pain in western Kentucky. The Journal of the Kentucky Medical Association 2003;101(11):511-7
[26] Fleming MF, Davis J., Passik SD : Reported lifetime aberrant drug-taking behaviors are predictive of current substance use and mental health problems in primary care patients. Pain medicine (Malden, Mass.) 2008;9(8):1098-106 Journal
[27] Passik SD, Messina J., Golsorkhi A., Xie F. : Aberrant drug-related behavior observed during clinical studies involving patients taking chronic opioid therapy for persistent pain and fentanyl buccal tablet for breakthrough pain. Journal of pain and symptom management 2011;41(1):116-25 Journal
[31] Hojsted J., Nielsen PR, Guldstrand SK, Frich L., Sjogren P. : Classification and identification of opioid addiction in chronic pain patients. European journal of pain (London, England) 2010;14(10):1014-20 Journal
[34] Adams EH, Breiner S., Cicero TJ, Geller A., Inciardi JA, Schnoll SH, Senay EC, Woody GE : A comparison of the abuse liability of tramadol, NSAIDs, and hydrocodone in patients with chronic pain. Journal of pain and symptom management 2006;31(5):465-76 Journal
[41] Edlund MJ, Sullivan M., Steffick D., Harris KM, Wells KB : Do users of regularly prescribed opioids have higher rates of substance use problems than nonusers?. Pain medicine (Malden, Mass.) 2007;8(8):647-56 Journal
[42] Kaplovitch E., Gomes T., Camacho X., Dhalla IA, Mamdani MM, Juurlink DN : Sex differences in dose escalation and overdose death during chronic opioid therapy: a population-based cohort study. PloS one 2015;10(8):e0134550 Journal
[46] Schneider JP, Kirsh KL : Defining clinical issues around tolerance, hyperalgesia, and addiction: a quantitative and qualitative outcome study of long-term opioid dosing in a chronic pain practice. Journal of opioid management 2010;6(6):385-95
[55] Dunn KM, Saunders KW, Rutter CM, Banta-Green CJ, Merrill JO, Sullivan MD, Weisner CM, Silverberg MJ, Campbell CI, Psaty BM, Von Korff M. : Opioid prescriptions for chronic pain and overdose: a cohort study. Annals of internal medicine 2010;152(2):85-92 Journal
[75] Ko SH, Kwon HS, Yu JM, Baik SH, Park IB, Lee JH, Ko KS, Noh JH, Kim DS, Kim CH, Mok JO, Park TS, Son HS, Cha BY : Comparison of the efficacy and safety of tramadol/acetaminophen combination therapy and gabapentin in the treatment of painful diabetic neuropathy. Diabetic medicine : a journal of the British Diabetic Association 2010;27(9):1033-40 Journal
[76] Sakai Y., Ito K., Hida T., Ito S., Harada A. : Pharmacological management of chronic low back pain in older patients: a randomized controlled trial of the effect of pregabalin and opioid administration. European spine journal : official publication of the European Spine Society, the European Spinal Deformity Society, and the European Section of the Cervical Spine Research Society 2015;24(6):1309-17 Journal
Fokuseret Spørgsmål
Population: Patienter med kroniske non-maligne smerter, hvor medikamentel behandling overvejes
Intervention: Afprøvning af opioider
Sammenligning: Optimering af den medikamentelle behandling med NSAID




1. De gastrointestinale bivirkninger, der er rapporet i studierne, omfatter kvalme, opkastninger, forstoppelse og mavesmerter.
2. Systematisk oversigtsartikel med inkluderede studier: [73], [57], [66], [71], [74]. Salzman 1983 blev betragtet som to studier, da patienterne var delt i 2 grupper og hver gruppe blev opgjort for sig. O’Donnell 2009 blev betragtet som 2 studier, da der blev rapporteret 2 RCT i denne artikel. . Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
3. Systematisk oversigtsartikel med inkluderede studier: [69], [62], [64], [63], [70], [74], [57], [72], [68], [65], [67], [73]. Salzman 1983 blev betragtet som to studier, da patienterne var delt i 2 grupper og hver gruppe blev opgjort for sig.. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
4. Inkonsistente resultater: Alvorlig . Høj statistisk heterogenicitet: I^2= 94.5 % ; Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Alvorlig . Brede konfidensintervaller, som inkluderer både effekt og bivirkninger ; Publikationsbias: Ingen betydelig .
5. Systematisk oversigtsartikel med inkluderede studier: [73], [57], [71], [69], [72], [65], [64], [63]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
6. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Alvorlig . Brede konfidentsintervaller, der inkluderer både effekt og bivirkninger ; Publikationsbias: Ingen betydelig .
7. Psykisk afhængighed af receptpligtige opioider (Addiction to prescription opioids).
8. Systematisk oversigtsartikel Understøttende referencer: [27], [26], [46], [20], [41], [19], [18], [34], [31],
9. Inkonsistente resultater: Alvorlig . Point estimaterne varierede betydeligt, fra 0.7% til 15.7% ; Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
10. Primærstudie Understøttende referencer: [42],
11. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Den population, der indgik i studiet stammer fra Ontario Drug Benefit Database, som indeholder oplysninger om patienter, der dækkes af forsikringsordningen. Denne population kan adskille sig fra andre populationer af patienter med kroniske non-maligne smertetilstande. ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
12. Primærstudie Understøttende referencer: [55],
13. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Studiet blev udført af Group Health Cooperative (GHC), som dækker udgifter til ca. 500 000 personer i staten Washington ; Upræcist effektestimat: Alvorlig . Kun data fra ét studie. Få patienter inkludert i studiene ; Publikationsbias: Ingen betydelig .
14. Systematisk oversigtsartikel Understøttende referencer: [15],
15. Risiko for bias: Alvorlig . Svarprocent 66. Outcome var selv-rapporteret ; Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
Referencer
[15] Han B., Compton WM, Jones CM, Cai R. : Nonmedical Prescription Opioid Use and Use Disorders Among Adults Aged 18 Through 64 Years in the United States, 2003-2013. JAMA 2015;314(14):1468-78 Journal
[18] Cowan DT, Wilson-Barnett J., Griffiths P., Allan LG : A survey of chronic noncancer pain patients prescribed opioid analgesics. Pain medicine (Malden, Mass.) 2003;4(4):340-51 Pubmed
[19] Banta-Green CJ, Merrill JO, Doyle SR, Boudreau DM, Calsyn DA : Opioid use behaviors, mental health and pain– development of a typology of chronic pain patients. Drug and alcohol dependence 2009;104(1-2):34-42 Journal
[20] Manchikanti L., Pampati V., Damron KS, Beyer CD, Barnhill RC, Fellows B. : Prevalence of prescription drug abuse and dependency in patients with chronic pain in western Kentucky. The Journal of the Kentucky Medical Association 2003;101(11):511-7
[26] Fleming MF, Davis J., Passik SD : Reported lifetime aberrant drug-taking behaviors are predictive of current substance use and mental health problems in primary care patients. Pain medicine (Malden, Mass.) 2008;9(8):1098-106 Journal
[27] Passik SD, Messina J., Golsorkhi A., Xie F. : Aberrant drug-related behavior observed during clinical studies involving patients taking chronic opioid therapy for persistent pain and fentanyl buccal tablet for breakthrough pain. Journal of pain and symptom management 2011;41(1):116-25 Journal
[31] Hojsted J., Nielsen PR, Guldstrand SK, Frich L., Sjogren P. : Classification and identification of opioid addiction in chronic pain patients. European journal of pain (London, England) 2010;14(10):1014-20 Journal
[34] Adams EH, Breiner S., Cicero TJ, Geller A., Inciardi JA, Schnoll SH, Senay EC, Woody GE : A comparison of the abuse liability of tramadol, NSAIDs, and hydrocodone in patients with chronic pain. Journal of pain and symptom management 2006;31(5):465-76 Journal
[41] Edlund MJ, Sullivan M., Steffick D., Harris KM, Wells KB : Do users of regularly prescribed opioids have higher rates of substance use problems than nonusers?. Pain medicine (Malden, Mass.) 2007;8(8):647-56 Journal
[42] Kaplovitch E., Gomes T., Camacho X., Dhalla IA, Mamdani MM, Juurlink DN : Sex differences in dose escalation and overdose death during chronic opioid therapy: a population-based cohort study. PloS one 2015;10(8):e0134550 Journal
[46] Schneider JP, Kirsh KL : Defining clinical issues around tolerance, hyperalgesia, and addiction: a quantitative and qualitative outcome study of long-term opioid dosing in a chronic pain practice. Journal of opioid management 2010;6(6):385-95
[55] Dunn KM, Saunders KW, Rutter CM, Banta-Green CJ, Merrill JO, Sullivan MD, Weisner CM, Silverberg MJ, Campbell CI, Psaty BM, Von Korff M. : Opioid prescriptions for chronic pain and overdose: a cohort study. Annals of internal medicine 2010;152(2):85-92 Journal
[57] DeLemos BP, Xiang J., Benson C., Gana TJ, Pascual ML, Rosanna R., Fleming B. : Tramadol hydrochloride extended-release once-daily in the treatment of osteoarthritis of the knee and/or hip: a double-blind, randomized, dose-ranging trial. American journal of therapeutics 2011;18(3):216-26 Journal
[62] Vlok GJ, van Vuren JP : Comparison of a standard ibuprofen treatment regimen with a new ibuprofen/paracetamol/codeine combination in chronic osteo-arthritis. South African medical journal = Suid-Afrikaanse tydskrif vir geneeskunde 1987;Suppl 1, 4-6
[63] Pavelka Jr K., Peliskova Z., Stehlikova H., Repas C. : Comparison of the effectiveness of tramadol and diclofenac in the symptomatic treatment of osteoarthritis. [Czech]. Ceska revmatologie 1995;3(4):171-176 Link
[64] Parr G., Darekar B., Fletcher A., Bulpitt CJ : Joint pain and quality of life; results of a randomised trial. British journal of clinical pharmacology 1989;27(2):235-42
[65] Park KS, Choi JJ, Kim WU, Min JK, Park SH, Cho CS : The efficacy of tramadol/acetaminophen combination tablets (Ultracet(R)) as add-on and maintenance therapy in knee osteoarthritis pain inadequately controlled by nonsteroidal antiinflammatory drug (NSAID). Clinical rheumatology 2012;31(2):317-23 Journal
[66] O’Donnell JB, Ekman EF, Spalding WM, Bhadra P., McCabe D., Berger MF : The effectiveness of a weak opioid medication versus a cyclo-oxygenase-2 (COX-2) selective non-steroidal anti-inflammatory drug in treating flare-up of chronic low-back pain: results from two randomized, double-blind, 6-week studies. The Journal of international medical research 2009;37(6):1789-802 Journal
[67] Kim SY, Ryou JW, Hur JW : Comparison of effectiveness and safety of tramadol/acetaminophen and non-steroidal antiinflammatory Drugs (NSAIDs) for treatment of knee osteoarthritis in elderly patients. Journal of rheumatic diseases 2012;19(1):25-9 Journal Link
[68] Liu GH, Liu JM : Efficacy of oxycodone-acetamainophen on postherpetic neuralgia in patients with zoster. [Chinese]. Chinese journal of new drugs 2009;18(8):722-723+740 Link
[69] Tetsunaga T., Tetsunaga T., Tanaka M., Ozaki T. : Efficacy of tramadol-acetaminophen tablets in low back pain patients with depression. Journal of orthopaedic science : official journal of the Japanese Orthopaedic Association 2015;20(2):281-6 Journal
[70] Qin L., Jiang F., Hu X.Q. : Effect of treating fibromyalgia syndrome with the combination of Tramadol and Amitriptyline. Chinese journal of rural medicine and pharmacy [zhong Guo Xiang Cun Yi Yao za Zhi] 2009;16(3):
[71] Pavelka K., Peliskova Z., Stehlikova H., Ratcliffe S., Repas C. : Intraindividual differences in pain relief and functional improvement in osteoarthritis with diclofenac or tramadol. Clinical drug investigation 1998;16(6):421-9
[72] Jamison RN, Raymond SA, Slawsby EA, Nedeljkovic SS, Katz NP : Opioid therapy for chronic noncancer back pain. A randomized prospective study. Spine 1998;23(23):2591-600 Pubmed
[73] Beaulieu AD, Peloso PM, Haraoui B., Bensen W., Thomson G., Wade J., Quigley P., Eisenhoffer J., Harsanyi Z., Darke AC : Oncedaily, controlled-release tramadol and sustained-release diclofenac relieve chronic pain due to osteoarthritis: a randomized controlled trial. Pain research & management 2008;13(2):103-10 Pubmed
[74] Salzman RT, Brobyn RD : Long-term comparison of suprofen and propoxyphene in patients with osteoarthritis. Pharmacology 1983;27 Suppl 1 55-64
Fokuseret Spørgsmål
Population: Patienter med kroniske non-maligne smerter, hvor medikamentel behandling overvejes
Intervention: Afprøvning af opioider
Sammenligning: Optimering af den medikamentelle behandling med tricykliske antidepressiva


1. Systematisk oversigtsartikel med inkluderede studier: [79], [77], [78]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
2. Risiko for bias: Alvorlig . Stort frafald i alle studier (>25%). ; Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Opfølgningstiden i studierne var utilstrækkelig (højst 6 uger). ; Upræcist effektestimat: Alvorlig . Brede konfidensintervaller ; Publikationsbias: Ingen betydelig .
3. Systematisk oversigtsartikel med inkluderede studier: [79], [77]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
4. Risiko for bias: Alvorlig . Stort frafald i alle studier (>25%)., Inkomplette data/eller Stort frafald ; Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Opfølgningstiden i studierne var utilstrækkelig (max 6 uger)., Opfølgningstiden i studierne var utilstrækkelig ; Upræcist effektestimat: Alvorlig . Brede konfidensintervaller ; Publikationsbias: Ingen betydelig .
5. Psykisk afhængighed af receptpligtige opioider
6. Inkonsistente resultater: Alvorlig . Punktestimaterne varierer betydeligt: 0.7%-15.7% ; Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
7. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Den population, der indgik i studiet stammer fra Ontario Drug Benefit Database, som indeholder oplysninger om patienter, der dækkes af forsikringsordningen. Denne population kan adskille sig fra andre populationer af patienter med kroniske non-maligne smertetilstande. ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
8. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Studiet blev udført af Group Health Cooperative (GHC), som dækker udgifter til ca. 500 000 personer i staten Washington ; Upræcist effektestimat: Alvorlig . Ingen konfidensintervaller oplyst. Lille antal hændelser. ; Publikationsbias: Ingen betydelig .
9. Risiko for bias: Alvorlig . Svarprocent 66%. Outcome var selvrapporteret ; Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
Referencer
[77] Khoromi S., Cui L., Nackers L., Max MB : Morphine, nortriptyline and their combination vs. placebo in patients with chronic lumbar root pain. Pain 2007;130(1-2):66-75 Journal
[78] Raja SN, Haythornthwaite JA, Pappagallo M, Clark MR, Travison TG, Sabeen S, Royall RM, Max MB : Opioids versus antidepressants in postherpetic neuralgia: a randomized, placebo-controlled trial.. Neurology 2002;59(7):1015-21 Pubmed
[79] Gilron I., Tu D., Holden RR, Jackson AC, DuMerton-Shore D. : Combination of morphine with nortriptyline for neuropathic pain. Pain 2015;156(8):1440-8 Journal
Afprøvning af opioider hos patienter med kroniske non-maligne smerter
Moderate og svære kroniske smerter påvirker den helbredsrelaterede livskvalitet og funktionsniveau. Det er derfor relevant at forsøge at dæmpe smerterne så meget som muligt, så funktionsniveauet kan øges.

Praktiske Oplysninger
Behandling med opioider skal foregå indenfor rammerne af Sundhedsstyrelsens vejledning om behandling med afhængighedsskabende lægemidler
- Start med mindst mulige dosis
- Giv recept til en måneds behandling, i visse tilfælde til en kortere periode
- Anvend depotpræparater til patienter med døgndækkende smerter
- Korttidsvirkende opioider bør ikke anvendes til patienter med kroniske smertetilstande.
- Behandling med injektioner bør forbeholdes akutte smerter og reserveres til patienter, der er indlagt på hospital • Orienter om forholdene vedrørende bilkørsel i afprøvningsperioden
- Afprøvningen kan sædvanligvis foretages indenfor 3-6 måneder. Den smertestillende effekt aftager ofte efter 3 måneder, men nogle patienter fortsætter behandlingen for at afhjælpe gennembrudsabstinenssymptomer. Hvis det er tilfældet, bør opioidbehandlingen udtrappes.
- Der udvikles fysisk afhængighed og tolerans overfor den smertestillende effekt, og fysiske abstinenssymptomer kan forekomme efter 2-4 ugers behandling
En opioidbehandling er ikke nødvendigvis en livslang behandling, men kan være nødvendig i en kortere eller længere afgrænset periode, indtil der er kontrol over situationen, patientens livsvilkår er ændret eller patienten har lært andre metoder til smertehåndtering.
Hvis opioidbehandlingen supplerer en non-opioid farmakologisk behandling med paracetamol og/eller NSAID, bør det, når behandlingen med opioid er optimal, undersøges om kombinationen af de pågældende præparater er bedre end opioidet alene. Fx. hvis en patient er i behandling med paracetamol og der suppleres med et opioid, er spørgsmålet, om paracetamol bidrager til den samlede smertelindring, eller om det nu kan undværes, efter opioidet er tilføjet. Hvis der ikke er betydende effekt på smerter og/eller funktionsniveau af paracetamol efter opioidet tilføjet, bør paracetamol seponeres. Det samme gælder NSAID.
Nøgleinformationer


Rationale
Der er i formuleringen af anbefalingen lagt vægt på, at der er evidens af høj kvalitet for, at kun et mindre antal patienter (10%) har effekt af opioidbehandling, og afvejning mellem effekt på smerter og fysisk funktion og skadelige effekter som gastro-intestinale bivirkninger, afhængighed, toleransudvikling, overdosering og illegalt videresalg er vanskelig. Det er særdeles vanskeligt at forudsige, hvilke patienter og hvilke smertetilstande, der responderer godt på opioidbehandling. Afprøvningen af opioidbehanding kan sædvanligvis foretages indenfor 3-6 måneder. Til trods for flere forskellige spørgeskemaer og vurderingsskemaer er der endnu ikke udviklet en metode, som kan udpege de patienter, som mest sandsynligt får gavn af behandling med opioider.
Se endvidere Sundhedsstyrelsens Nationale Rekommendationsliste for behandling af kroniske nociceptive smertetilstande.
Tilpasning
Den canadiske guideline giver en svag anbefaling for afprøvning af opioider fremfor at fortsætte uden opioider. Evidens af høj kvalitet viser, at der kun opnås effekt af opioider hos et mindre antal patienter, hvorfor vores anbefaling er en svag anbefaling mod.
Fokuseret Spørgsmål
Population: Patienter med kroniske non-maligne smertetilstande uden aktuelt eller tidligere stofmisbrug og uden andre aktuelle alvorlige psykiatriske sygdomme, som har vedvarende problematiske smerter, hvor behandlingen er optimeret med anden farmakologisk behandling end opioider
Intervention: Afprøvning af opioider
Sammenligning: Fortsat behandling uden opioider


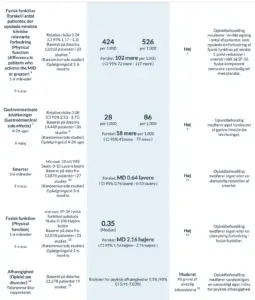

1. Andel af patienter, der opnåede mindste relevante forskel i smerter: en reduktion på 1 cm på en 10 cm visual analog skala.
2. Systematisk oversigtsartikel med inkluderede studier: [49], [22], [29], [13], [17], [8], [44], [14], [2], [24], [52], [23], [30], [28], [47], [57], [32], [3], [56], [21], [1], [58], [38], [54], [36], [59], [45]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
3. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier. Asymmetrisk funnel plot. ;
4. Andel af patienter, der opnåede den mindste kliniske relevante forbedring: 5 point på SF-36 fysisk komponent sum score
5. Systematisk oversigtsartikel med inkluderede studier: [48], [10], [16], [7], [56], [9], [35], [44], [2], [24], [21], [36], [49], [13], [30], [5], [1], [51], [39], [22], [4], [50], [60], [14], [23], [53], [17], [8], [3], [47], [54], [28], [57]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
6. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier. Studier med SE>3 fjernet (lille studie effekt) ;
7. Omfatter kvalme, opkastninger, forstoppelse
8. Systematisk oversigtsartikel med inkluderede studier: [48], [1], [29], [7], [58], [33], [51], [60], [17], [23], [6], [25], [40], [61], [28], [13], [2], [38], [43], [32], [11], [49], [44], [14], [37], [35], [21], [59], [50], [12], [57], [30], [3], [5], [53], [24]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
9. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier ;
10. Systematisk oversigtsartikel med inkluderede studier: [13], [49], [29], [30], [28], [2], [24], [52], [23], [56], [21], [1], [58], [47], [57], [32], [3], [54], [45], [59], [38], [8], [36], [14], [17], [22], [44]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
11. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier. Asymmetrisk funnelplot. ;
12. Systematisk oversigtsartikel med inkluderede studier: [48], [10], [16], [7], [5], [49], [13], [24], [30], [36], [2], [50], [21], [14], [4], [51], [60], [22], [1], [47], [39], [57], [3], [54], [28], [23], [53], [17], [8], [56], [9], [35], [44]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
13. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier. Studier med SE>3 fjernet (lille studie effekt). ;
14. Psykisk afhængighed af receptpligtige opioider.
15. Systematisk oversigtsartikel Understøttende referencer: [26], [27], [41], [46], [31], [18], [34], [20], [19],
16. Inkonsistente resultater: Alvorlig . Stor variation i estimaterne (0.7%-15.7%) ; Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
17. Primærstudie Understøttende referencer: [42],
18. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Den population, der indgik i studiet stammer fra Ontario Drug Benefit Database, som indeholder oplysninger om patienter, der dækkes af forsikringsordningen. Denne population kan adskille sig fra andre populationer af patienter med kroniske non-maligne smertetilstande. ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
19. Primærstudie Understøttende referencer: [55],
20. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Studiet blev udført af Group Health Cooperative (GHC), som dækker udgifter til ca. 500 000 personer i staten Washington ; Upræcist effektestimat: Alvorlig . Ingen konfidensintervaller. Få hændelser i studiet. Kun data fra ét studie. ; Publikationsbias: Ingen betydelig .
21. Primærstudie Understøttende referencer: [15],
22. Risiko for bias: Alvorlig . Svarprocent 66%. Selvrapporteret outcome. ; Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
Referencer
[1] Gana TJ, Pascual ML, Fleming RR, Schein JR, Janagap CC, Xiang J., Vorsanger GJ : Extended-release tramadol in the treatment of osteoarthritis: a multicenter, randomized, double-blind, placebo-controlled clinical trial. Current medical research and opinion 2006;22(7):1391-401 Journal
[2] Steiner DJ, Sitar S., Wen W., Sawyerr G., Munera C., Ripa SR, Landau C. : Efficacy and safety of the seven-day buprenorphine transdermal system in opioid-naive patients with moderate to severe chronic low back pain: an enriched, randomized, doubleblind, placebo-controlled study. Journal of pain and symptom management 2011;42(6):903-17 Journal
[3] Afilalo M., Etropolski MS, Kuperwasser B., Kelly K., Okamoto A., Van Hove I., Steup A., Lange B., Rauschkolb C., Haeussler J. : Efficacy and safety of Tapentadol extended release compared with oxycodone controlled release for the management of moderate to severe chronic pain related to osteoarthritis of the knee: a randomized, double-blind, placebo- and active-controlled phase III study. Clinical drug investigation 2010;30(8):489-505 Journal
[4] Lee JH, Lee CS : A randomized, double-blind, placebo-controlled, parallel-group study to evaluate the efficacy and safety of the extended-release tramadol hydrochloride/acetaminophen fixed-dose combination tablet for the treatment of chronic low back pain. Clinical therapeutics 2013;35(11):1830-40 Journal
[5] Zin CS, Nissen LM, O’Callaghan JP, Duffull SB, Smith MT, Moore BJ : A randomized, controlled trial of oxycodone versus placebo in patients with postherpetic neuralgia and painful diabetic neuropathy treated with pregabalin. The journal of pain : official journal of the American Pain Society 2010;11(5):462-71 Journal
[6] Mangel AW, Bornstein JD, Hamm LR, Buda J., Wang J., Irish W., Urso D. : Clinical trial: asimadoline in the treatment of patients with irritable bowel syndrome. Alimentary pharmacology & therapeutics 2008;28(2):239-49 Journal
[7] Cloutier C., Taliano J., O’Mahony W., Csanadi M., Cohen G., Sutton I., Sinclair D., Awde M., Henein S., Robinson L., Eisenhoffer J., Piraino PS, Harsanyi Z., Michalko KJ : Controlled-release oxycodone and naloxone in the treatment of chronic low back pain: a placebo-controlled, randomized study. Pain research & management 2013;18(2):75-82 Pubmed
[8] Rauck RL, Hale ME, Bass A., Bramson C., Pixton G., Wilson JG, Setnik B., Meisner P., Sommerville KW, Malhotra BK, Wolfram G. : A randomized double-blind, placebo-controlled efficacy and safety study of ALO-02 (extended-release oxycodone surrounding sequestered naltrexone) for moderate-to-severe chronic low back pain treatment. Pain 2015;156(9):1660-9 Journal
[9] Ma K., Jiang W., Zhou Q., Du DP : The efficacy of oxycodone for management of acute pain episodes in chronic neck pain patients. International journal of clinical practice 2008;62(2):241-7 Journal
[10] Gilron I., Bailey JM, Tu D., Holden RR, Weaver DF, Houlden RL : Morphine, gabapentin, or their combination for neuropathic pain. The New England journal of medicine 2005;352(13):1324-34 Journal
[11] Boureau F., Legallicier P., Kabir-Ahmadi M. : Tramadol in post-herpetic neuralgia: a randomized, double-blind, placebocontrolled trial. Pain 2003;104(1-2):323-31 Pubmed
[12] Norrbrink C., Lundeberg T. : Tramadol in neuropathic pain after spinal cord injury: a randomized, double-blind, placebocontrolled trial. The Clinical journal of pain 2009;25(3):177-84 Journal
[13] Bennett RM, Kamin M., Karim R., Rosenthal N. : Tramadol and acetaminophen combination tablets in the treatment of fibromyalgia pain: a double-blind, randomized, placebo-controlled study. The American journal of medicine 2003;114(7):537-45 Pubmed
[14] Katz N., Hale M., Morris D., Stauffer J. : Morphine sulfate and naltrexone hydrochloride extended release capsules in patients with chronic osteoarthritis pain. Postgraduate medicine 2010;122(4):112-28 Journal
[15] Han B., Compton WM, Jones CM, Cai R. : Nonmedical Prescription Opioid Use and Use Disorders Among Adults Aged 18 Through 64 Years in the United States, 2003-2013. JAMA 2015;314(14):1468-78 Journal
[16] Caldwell JR, Rapoport RJ, Davis JC, Offenberg HL, Marker HW, Roth SH, Yuan W., Eliot L., Babul N., Lynch PM : Efficacy and safety of a once-daily morphine formulation in chronic, moderate-to-severe osteoarthritis pain: results from a randomized, placebo-controlled, double-blind trial and an open-label extension trial. Journal of pain and symptom management 2002;23(4):278-91 Pubmed
[17] Peloso PM, Fortin L., Beaulieu A., Kamin M., Rosenthal N. : Analgesic efficacy and safety of tramadol/ acetaminophen combination tablets (Ultracet) in treatment of chronic low back pain: a multicenter, outpatient, randomized, double blind, placebo controlled trial. The Journal of rheumatology 2004;31(12):2454-63
[18] Cowan DT, Wilson-Barnett J., Griffiths P., Allan LG : A survey of chronic noncancer pain patients prescribed opioid analgesics. Pain medicine (Malden, Mass.) 2003;4(4):340-51 Pubmed
[19] Banta-Green CJ, Merrill JO, Doyle SR, Boudreau DM, Calsyn DA : Opioid use behaviors, mental health and pain– development of a typology of chronic pain patients. Drug and alcohol dependence 2009;104(1-2):34-42 Journal
[20] Manchikanti L., Pampati V., Damron KS, Beyer CD, Barnhill RC, Fellows B. : Prevalence of prescription drug abuse and dependency in patients with chronic pain in western Kentucky. The Journal of the Kentucky Medical Association 2003;101(11):511-7
[21] Rauck R., Rapoport R., Thipphawong J. : Results of a double-blind, placebo-controlled, fixed-dose assessment of once-daily OROS(R) hydromorphone ER in patients with moderate to severe pain associated with chronic osteoarthritis. Pain practice : the official journal of World Institute of Pain 2013;13(1):18-29 Journal
[22] Emkey R., Rosenthal N., Wu SC, Jordan D., Kamin M. : Efficacy and safety of tramadol/acetaminophen tablets (Ultracet) as add-on therapy for osteoarthritis pain in subjects receiving a COX-2 nonsteroidal antiinflammatory drug: a multicenter, randomized, double-blind, placebo-controlled trial. The Journal of rheumatology 2004;31(1):150-6
[23] Ruoff GE, Rosenthal N., Jordan D., Karim R., Kamin M. : Tramadol/acetaminophen combination tablets for the treatment of chronic lower back pain: a multicenter, randomized, double-blind, placebo-controlled outpatient study. Clinical therapeutics 2003;25(4):1123-41
[24] Vinik AI, Shapiro DY, Rauschkolb C., Lange B., Karcher K., Pennett D., Etropolski MS : A randomized withdrawal, placebocontrolled study evaluating the efficacy and tolerability of tapentadol extended release in patients with chronic painful diabetic peripheral neuropathy. Diabetes care 2014;37(8):2302-9 Journal
[25] Munera C., Drehobl M., Sessler NE, Landau C. : A randomized, placebo-controlled, double-blinded, parallel-group, 5-week study of buprenorphine transdermal system in adults with osteoarthritis. Journal of opioid management 2010;6(3):193-202
[26] Fleming MF, Davis J., Passik SD : Reported lifetime aberrant drug-taking behaviors are predictive of current substance use and mental health problems in primary care patients. Pain medicine (Malden, Mass.) 2008;9(8):1098-106 Journal
[27] Passik SD, Messina J., Golsorkhi A., Xie F. : Aberrant drug-related behavior observed during clinical studies involving patients taking chronic opioid therapy for persistent pain and fentanyl buccal tablet for breakthrough pain. Journal of pain and symptom management 2011;41(1):116-25 Journal
[28] Wen W., Sitar S., Lynch SY, He E., Ripa SR : A multicenter, randomized, double-blind, placebo-controlled trial to assess the efficacy and safety of single-entity, once-daily hydrocodone tablets in patients with uncontrolled moderate to severe chronic low back pain. Expert opinion on pharmacotherapy 2015;16(11):1593-606 Journal
[29] Burch F., Fishman R., Messina N., Corser B., Radulescu F., Sarbu A., Craciun-Nicodin MM, Chiriac R., Beaulieu A., Rodrigues J., Beignot-Devalmont P., Duplan A., Robertson S., Fortier L., Bouchard S. : A comparison of the analgesic efficacy of Tramadol Contramid OAD versus placebo in patients with pain due to osteoarthritis. Journal of pain and symptom management 2007;34(3):328-38 Journal
[30] Vorsanger GJ, Xiang J., Gana TJ, Pascual ML, Fleming RR : Extended-release tramadol (tramadol ER) in the treatment of chronic low back pain. Journal of opioid management 2008;4(2):87-97
[31] Hojsted J., Nielsen PR, Guldstrand SK, Frich L., Sjogren P. : Classification and identification of opioid addiction in chronic pain patients. European journal of pain (London, England) 2010;14(10):1014-20 Journal
[32] Friedmann N., Klutzaritz V., Webster L. : Efficacy and safety of an extended-release oxycodone (Remoxy) formulation in patients with moderate to severe osteoarthritic pain. Journal of opioid management 2011;7(3):193-202 Pubmed
[33] Langford R., McKenna F., Ratcliffe S., Vojtassak J., Richarz U. : Transdermal fentanyl for improvement of pain and functioning in osteoarthritis: a randomized, placebo-controlled trial. Arthritis and rheumatism 2006;54(6):1829-37 Journal
[34] Adams EH, Breiner S., Cicero TJ, Geller A., Inciardi JA, Schnoll SH, Senay EC, Woody GE : A comparison of the abuse liability of tramadol, NSAIDs, and hydrocodone in patients with chronic pain. Journal of pain and symptom management 2006;31(5):465-76 Journal
[35] Gordon A., Rashiq S., Moulin DE, Clark AJ, Beaulieu AD, Eisenhoffer J., Piraino PS, Quigley P., Harsanyi Z., Darke AC : Buprenorphine transdermal system for opioid therapy in patients with chronic low back pain. Pain research & management 2010;15(3):169-78
[36] Rauck RL, Potts J., Xiang Q., Tzanis E., Finn A. : Efficacy and tolerability of buccal buprenorphine in opioid-naive patients with moderate to severe chronic low back pain. Postgraduate medicine 2016;128(1):1-11 Journal
[37] Gimbel JS, Richards P., Portenoy RK : Controlled-release oxycodone for pain in diabetic neuropathy: a randomized controlled trial. Neurology 2003;60(6):927-34
[38] Trenkwalder C., Chaudhuri KR, Martinez-Martin P., Rascol O., Ehret R., Valis M., Satori M., Krygowska-Wajs A., Marti MJ, Reimer K., Oksche A., Lomax M., DeCesare J., Hopp M. : Prolonged-release oxycodone-naloxone for treatment of severe pain in patients with Parkinson’s disease (PANDA): a double-blind, randomised, placebo-controlled trial. The Lancet. Neurology 2015;14(12):1161-70 Journal
[39] Chu LF, D’Arcy N., Brady C., Zamora AK, Young CA, Kim JE, Clemenson AM, Angst MS, Clark JD : Analgesic tolerance without demonstrable opioid-induced hyperalgesia: a double-blinded, randomized, placebo-controlled trial of sustained-release morphine for treatment of chronic nonradicular low-back pain. Pain 2012;153(8):1583-92 Journal
[40] Vondrackova D., Leyendecker P., Meissner W., Hopp M., Szombati I., Hermanns K., Ruckes C., Weber S., Grothe B., Fleischer W., Reimer K. : Analgesic efficacy and safety of oxycodone in combination with naloxone as prolonged release tablets in patients with moderate to severe chronic pain. The journal of pain : official journal of the American Pain Society 2008;9(12):1144-54 Journal
[41] Edlund MJ, Sullivan M., Steffick D., Harris KM, Wells KB : Do users of regularly prescribed opioids have higher rates of substance use problems than nonusers?. Pain medicine (Malden, Mass.) 2007;8(8):647-56 Journal
[42] Kaplovitch E., Gomes T., Camacho X., Dhalla IA, Mamdani MM, Juurlink DN : Sex differences in dose escalation and overdose death during chronic opioid therapy: a population-based cohort study. PloS one 2015;10(8):e0134550 Journal
[43] Fleischmann RM, Caldwell JR, Roth SH, Tesser JRP, Olson W., Kamin M. : Tramadol for the treatment of joint pain associated with osteoarthritis: A randomized, double-blind, placebo-controlled trial. Current therapeutic research – clinical and experimental 2001;62(2):113-128 Link
[44] Hale ME, Zimmerman TR, Eyal E., Malamut R. : Efficacy and safety of a hydrocodone extended-release tablet formulated with abuse-deterrence technology in patients with moderate-to-severe chronic low back pain. Journal of opioid management 2015;11(6):507-18 Journal
[45] Webster LR, Butera PG, Moran LV, Wu N., Burns LH, Friedmann N. : Oxytrex minimizes physical dependence while providing effective analgesia: a randomized controlled trial in low back pain. The journal of pain : official journal of the American Pain Society 2006;7(12):937-46 Journal
[46] Schneider JP, Kirsh KL : Defining clinical issues around tolerance, hyperalgesia, and addiction: a quantitative and qualitative outcome study of long-term opioid dosing in a chronic pain practice. Journal of opioid management 2010;6(6):385-95
[47] Breivik H., Ljosaa TM, Stengaard-Pedersen K., Persson J., Aro H., Villumsen J., Tvinnemose D. : A 6-months, randomised, placebo-controlled evaluation of efficacy and tolerability of a low-dose 7-day buprenorphine transdermal patch in osteoarthritis patients naive to potent opioids. Scandinavian journal of pain 2010;1(3):122-141 Link
[48] Freeman R., Raskin P., Hewitt DJ, Vorsanger GJ, Jordan DM, Xiang J., Rosenthal NR : Randomized study of tramadol/ acetaminophen versus placebo in painful diabetic peripheral neuropathy. Current medical research and opinion 2007;23(1):147-61 Journal
[49] Buynak R., Shapiro DY, Okamoto A., Van Hove I., Rauschkolb C., Steup A., Lange B., Lange C., Etropolski M. : Efficacy and safety of tapentadol extended release for the management of chronic low back pain: results of a prospective, randomized, doubleblind, placebo- and active-controlled Phase III study. Expert opinion on pharmacotherapy 2010;11(11):1787-804 Journal
[50] Matsumoto AK, Babul N., Ahdieh H. : Oxymorphone extended-release tablets relieve moderate to severe pain and improve physical function in osteoarthritis: results of a randomized, double-blind, placebo- and active-controlled phase III trial. Pain medicine (Malden, Mass.) 2005;6(5):357-66 Journal
[51] Gordon A., Callaghan D., Spink D., Cloutier C., Dzongowski P., O’Mahony W., Sinclair D., Rashiq S., Buckley N., Cohen G., Kim J., Boulanger A., Piraino PS, Eisenhoffer J., Harsanyi Z., Darke AC, Michalko KJ : Buprenorphine transdermal system in adults with chronic low back pain: a randomized, double-blind, placebo-controlled crossover study, followed by an open-label extension phase. Clinical therapeutics 2010;32(5):844-60 Journal
[52] Rauck RL, Nalamachu S., Wild JE, Walker GS, Robinson CY, Davis CS, Farr SJ : Single-entity hydrocodone extended-release capsules in opioid-tolerant subjects with moderate-to-severe chronic low back pain: a randomized double-blind, placebocontrolled study. Pain medicine (Malden, Mass.) 2014;15(6):975-85 Journal
[53] Thorne C., Beaulieu AD, Callaghan DJ, O’Mahony WF, Bartlett JM, Knight R., Kraag GR, Akhras R., Piraino PS, Eisenhoffer J., Harsanyi Z., Darke AC : A randomized, double-blind, crossover comparison of the efficacy and safety of oral controlled-release tramadol and placebo in patients with painful osteoarthritis. Pain research & management 2008;13(2):93-102
[54] Vojtassak J., Vojtassak J., Jacobs A., Rynn L., Waechter S., Richarz U. : A Phase IIIb, Multicentre, Randomised, Parallel-Group, Placebo-Controlled, Double-Blind Study to Investigate the Efficacy and Safety of OROS Hydromorphone in Subjects with Moderate-to-Severe Chronic Pain Induced by Osteoarthritis of the Hip or the Knee. Pain research and treatment 2011;2011 239501 Journal
[55] Dunn KM, Saunders KW, Rutter CM, Banta-Green CJ, Merrill JO, Sullivan MD, Weisner CM, Silverberg MJ, Campbell CI, Psaty BM, Von Korff M. : Opioid prescriptions for chronic pain and overdose: a cohort study. Annals of internal medicine 2010;152(2):85-92 Journal
[56] Katz N., Kopecky EA, O’Connor M., Brown RH, Fleming AB : A phase 3, multicenter, randomized, double-blind, placebocontrolled, safety, tolerability, and efficacy study of Xtampza ER in patients with moderate-to-severe chronic low back pain. Pain 2015;156(12):2458-67 Journal
[57] DeLemos BP, Xiang J., Benson C., Gana TJ, Pascual ML, Rosanna R., Fleming B. : Tramadol hydrochloride extended-release once-daily in the treatment of osteoarthritis of the knee and/or hip: a double-blind, randomized, dose-ranging trial. American journal of therapeutics 2011;18(3):216-26 Journal
[58] Hanna M., O’Brien C., Wilson MC : Prolonged-release oxycodone enhances the effects of existing gabapentin therapy in painful diabetic neuropathy patients. European journal of pain (London, England) 2008;12(6):804-13 Journal
[59] Schwartz S., Etropolski M., Shapiro DY, Okamoto A., Lange R., Haeussler J., Rauschkolb C. : Safety and efficacy of tapentadol ER in patients with painful diabetic peripheral neuropathy: results of a randomized-withdrawal, placebo-controlled trial. Current medical research and opinion 2011;27(1):151-62 Journal
[60] Hale M., Khan A., Kutch M., Li S. : Once-daily OROS hydromorphone ER compared with placebo in opioid-tolerant patients with chronic low back pain. Current medical research and opinion 2010;26(6):1505-18 Journal
[61] Breivik H., Collett B., Ventafridda V., Cohen R., Gallacher D. : Survey of chronic pain in Europe: prevalence, impact on daily life, and treatment. European journal of pain (London, England) 2006;10(4):287-333 Journal
Patienter med et aktuelt alkohol- og/eller stofmisbrug
Patienter med et aktuelt alkohol- og/eller stofmisbrug har et eller flere afhængighedsproblemer. Opioider hører til gruppen af afhængighedsskabende lægemidler, og når patienter med kroniske smerter behandles med opioider, er der risiko for at patienterne bliver psykisk afhængige af opioiderne. Det er ikke muligt på forhånd at udpege disse risikopatienter, men et allerede eksisterende afhængighedsproblem øger risikoen for, at patienten også bliver psykisk afhængige af opioider.
Praktiske Oplysninger
Ved mistanke om alkoholmisbrug hos patienter med kroniske smerter bør dette afklares, inden opioidbehandling indledes. Se Sundhedsstyrelsens “Klinisk vejledning for almen praksis. Spørg til alkoholvaner”.
Ved mistanke om stofmisbrug kan urinen undersøges for illegale stoffer, og hvis positiv bør patienten henvises til behandling i et misbrugscenter.
Nøgleinformationer


Rationale
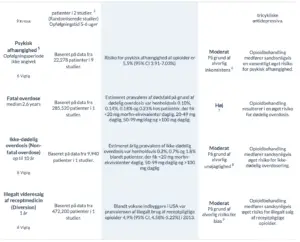
Der er i formuleringen af anbefalingen lagt vægt på, at der muligvis er en væsentlig øget forekomst af alvorlige bivirkninger som utilsigtede dødelig og ikke-dødelig overdosering hos patienter med aktuelt alkohol- og/eller stofmisbrug. Sammenlignet med patienter uden misbrug har patienter med alkohol- og/eller stofmisbrug en højere risiko for psykisk afhængighed (risikoen øges fra 5,5% til 8,9%), for ikke-dødelig overdosering (risiko øges fra 0,2% til 0,9% ved doser under 20 mg morfinekvivalenter dagligt, med stigende risiko ved stigende doser) samt dødelig overdosering (risiko stiger fra 0,1% til 0,5% ved doser under 20 mg morfinekvivalenter dagligt, med stigende risko ved stigende doser). Evidens af moderat kvalitet viser ikke sammenhæng mellem tobaksrygning og psykisk afhængighed af opioider (justeret OR 1,29, 95%CI 0,97-1,7) ([80][19][85][84].
Der er evidens af moderat kvalitet for, at kun et mindre antal patienter (10%) har effekt af opioidbehandling, og afvejning mellem effekt på smerter og fysisk funktion og skadelige effekter som afhængighed, toleransudvikling og overdosering er vanskelig. Det er særdeles vanskeligt at forudsige, hvilke patienter og hvilke smertetilstande, der responderer godt på opioidbehandling.
Fokuseret Spørgsmål
Population: Patienter med kroniske ikke-maligne smerter med et aktuelt alkohol og/eller stofmisbrug, hvor anden farmakologisk behandling er optimeret
Intervention: Afprøvning af opioider
Sammenligning: Fortsat behandling uden opioider



1. Mindste kliniske relevante forskel: en reduktion på 1 cm på en 10-cm visuel analog skala.
2. Systematisk oversigtsartikel med inkluderede studier: [47], [57], [32], [3], [56], [21], [1], [58], [38], [54], [36], [59], [45], [49], [22], [29], [13], [17], [8], [44], [14], [2], [24], [52], [23], [30], [28]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
3. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Alvorlig . Forskelle mellem målpopulation og studiepopulation ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier. Asymmetrisk funnelplot. ;
4. Den mindste kliniske relevante forskel: forbedring på mindst 5 points på SF-36 fysisk komponent sum score
5. Systematisk oversigtsartikel med inkluderede studier: [1], [51], [39], [22], [4], [50], [60], [14], [23], [53], [17], [8], [3], [47], [54], [28], [57], [48], [10], [16], [7], [56], [9], [35], [44], [2], [24], [21], [36], [49], [13], [30], [5]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
6. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Alvorlig . Forskelle mellem målpopulation og studiepopulation ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier. Studier med SE>3 blev fjernet (lille studie effekt) ;
7. Kvalme, opkastninger, forstoppelse og diarré
8. Systematisk oversigtsartikel med inkluderede studier: [43], [32], [11], [49], [44], [14], [37], [35], [21], [59], [50], [12], [57], [30], [3], [5], [53], [24], [48], [1], [29], [7], [58], [33], [51], [60], [17], [23], [6], [25], [40], [47], [28], [13], [2], [38]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
9. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Alvorlig . Forskelle mellem målpopulation og studiepopulation ; Upræcist effektestimat: Ingen betydelig .
10. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Alvorlig . Forskelle mellem målpopulation og studiepopulation ; Upræcist effektestimat: Ingen betydelig .
11. Psykisk afhængighed af receptpligtige opioider
12. Primærstudie Understøttende referencer: [81],
13. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Alvorlig . Forskelle mellem det ønskede outcome og det, der blev rapporteret i artiklen. Odds ratio er baseret på risiko for misbrug af opioider. ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
14. Systematisk oversigtsartikel Understøttende referencer: [41], [80], [82],
15. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Meget alvorlig . Forskelle mellem det ønskede outcome og det, der blev rapporteret i artikel. Odds ratio er baseret på risiko for misbrug af opioider. ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
16. Primærstudie Understøttende referencer: [41], [82], [80],
17. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Meget alvorlig . Forskelle mellem det ønskede outcome og det, der blev rapporteret i artikel. Odds ratio er baseret på risiko for misbrug af opioider. ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
Referencer
[1] Gana TJ, Pascual ML, Fleming RR, Schein JR, Janagap CC, Xiang J., Vorsanger GJ : Extended-release tramadol in the treatment of osteoarthritis: a multicenter, randomized, double-blind, placebo-controlled clinical trial. Current medical research and opinion 2006;22(7):1391-401 Journal
[2] Steiner DJ, Sitar S., Wen W., Sawyerr G., Munera C., Ripa SR, Landau C. : Efficacy and safety of the seven-day buprenorphine transdermal system in opioid-naive patients with moderate to severe chronic low back pain: an enriched, randomized, doubleblind, placebo-controlled study. Journal of pain and symptom management 2011;42(6):903-17 Journal
[3] Afilalo M., Etropolski MS, Kuperwasser B., Kelly K., Okamoto A., Van Hove I., Steup A., Lange B., Rauschkolb C., Haeussler J. : Efficacy and safety of Tapentadol extended release compared with oxycodone controlled release for the management of moderate to severe chronic pain related to osteoarthritis of the knee: a randomized, double-blind, placebo- and active-controlled phase III study. Clinical drug investigation 2010;30(8):489-505 Journal
[4] Lee JH, Lee CS : A randomized, double-blind, placebo-controlled, parallel-group study to evaluate the efficacy and safety of the extended-release tramadol hydrochloride/acetaminophen fixed-dose combination tablet for the treatment of chronic low back pain. Clinical therapeutics 2013;35(11):1830-40 Journal
[5] Zin CS, Nissen LM, O’Callaghan JP, Duffull SB, Smith MT, Moore BJ : A randomized, controlled trial of oxycodone versus placebo in patients with postherpetic neuralgia and painful diabetic neuropathy treated with pregabalin. The journal of pain : official journal of the American Pain Society 2010;11(5):462-71 Journal
[6] Mangel AW, Bornstein JD, Hamm LR, Buda J., Wang J., Irish W., Urso D. : Clinical trial: asimadoline in the treatment of patients with irritable bowel syndrome. Alimentary pharmacology & therapeutics 2008;28(2):239-49 Journal
[7] Cloutier C., Taliano J., O’Mahony W., Csanadi M., Cohen G., Sutton I., Sinclair D., Awde M., Henein S., Robinson L., Eisenhoffer J., Piraino PS, Harsanyi Z., Michalko KJ : Controlled-release oxycodone and naloxone in the treatment of chronic low back pain: a placebo-controlled, randomized study. Pain research & management 2013;18(2):75-82 Pubmed
[8] Rauck RL, Hale ME, Bass A., Bramson C., Pixton G., Wilson JG, Setnik B., Meisner P., Sommerville KW, Malhotra BK, Wolfram G. : A randomized double-blind, placebo-controlled efficacy and safety study of ALO-02 (extended-release oxycodone surrounding sequestered naltrexone) for moderate-to-severe chronic low back pain treatment. Pain 2015;156(9):1660-9 Journal
[9] Ma K., Jiang W., Zhou Q., Du DP : The efficacy of oxycodone for management of acute pain episodes in chronic neck pain patients. International journal of clinical practice 2008;62(2):241-7 Journal
[10] Gilron I., Bailey JM, Tu D., Holden RR, Weaver DF, Houlden RL : Morphine, gabapentin, or their combination for neuropathic pain. The New England journal of medicine 2005;352(13):1324-34 Journal
[11] Boureau F., Legallicier P., Kabir-Ahmadi M. : Tramadol in post-herpetic neuralgia: a randomized, double-blind, placebocontrolled trial. Pain 2003;104(1-2):323-31 Pubmed
[12] Norrbrink C., Lundeberg T. : Tramadol in neuropathic pain after spinal cord injury: a randomized, double-blind, placebocontrolled trial. The Clinical journal of pain 2009;25(3):177-84 Journal
[13] Bennett RM, Kamin M., Karim R., Rosenthal N. : Tramadol and acetaminophen combination tablets in the treatment of fibromyalgia pain: a double-blind, randomized, placebo-controlled study. The American journal of medicine 2003;114(7):537-45 Pubmed
[14] Katz N., Hale M., Morris D., Stauffer J. : Morphine sulfate and naltrexone hydrochloride extended release capsules in patients with chronic osteoarthritis pain. Postgraduate medicine 2010;122(4):112-28 Journal
[16] Caldwell JR, Rapoport RJ, Davis JC, Offenberg HL, Marker HW, Roth SH, Yuan W., Eliot L., Babul N., Lynch PM : Efficacy and safety of a once-daily morphine formulation in chronic, moderate-to-severe osteoarthritis pain: results from a randomized, placebo-controlled, double-blind trial and an open-label extension trial. Journal of pain and symptom management 2002;23(4):278-91 Pubmed
[17] Peloso PM, Fortin L., Beaulieu A., Kamin M., Rosenthal N. : Analgesic efficacy and safety of tramadol/ acetaminophen combination tablets (Ultracet) in treatment of chronic low back pain: a multicenter, outpatient, randomized, double blind, placebo controlled trial. The Journal of rheumatology 2004;31(12):2454-63
[21] Rauck R., Rapoport R., Thipphawong J. : Results of a double-blind, placebo-controlled, fixed-dose assessment of once-daily OROS(R) hydromorphone ER in patients with moderate to severe pain associated with chronic osteoarthritis. Pain practice : the official journal of World Institute of Pain 2013;13(1):18-29 Journal
[22] Emkey R., Rosenthal N., Wu SC, Jordan D., Kamin M. : Efficacy and safety of tramadol/acetaminophen tablets (Ultracet) as add-on therapy for osteoarthritis pain in subjects receiving a COX-2 nonsteroidal antiinflammatory drug: a multicenter, randomized, double-blind, placebo-controlled trial. The Journal of rheumatology 2004;31(1):150-6
[23] Ruoff GE, Rosenthal N., Jordan D., Karim R., Kamin M. : Tramadol/acetaminophen combination tablets for the treatment of chronic lower back pain: a multicenter, randomized, double-blind, placebo-controlled outpatient study. Clinical therapeutics 2003;25(4):1123-41
[24] Vinik AI, Shapiro DY, Rauschkolb C., Lange B., Karcher K., Pennett D., Etropolski MS : A randomized withdrawal, placebocontrolled study evaluating the efficacy and tolerability of tapentadol extended release in patients with chronic painful diabetic peripheral neuropathy. Diabetes care 2014;37(8):2302-9 Journal
[25] Munera C., Drehobl M., Sessler NE, Landau C. : A randomized, placebo-controlled, double-blinded, parallel-group, 5-week study of buprenorphine transdermal system in adults with osteoarthritis. Journal of opioid management 2010;6(3):193-202
[28] Wen W., Sitar S., Lynch SY, He E., Ripa SR : A multicenter, randomized, double-blind, placebo-controlled trial to assess the efficacy and safety of single-entity, once-daily hydrocodone tablets in patients with uncontrolled moderate to severe chronic low back pain. Expert opinion on pharmacotherapy 2015;16(11):1593-606 Journal
[29] Burch F., Fishman R., Messina N., Corser B., Radulescu F., Sarbu A., Craciun-Nicodin MM, Chiriac R., Beaulieu A., Rodrigues J., Beignot-Devalmont P., Duplan A., Robertson S., Fortier L., Bouchard S. : A comparison of the analgesic efficacy of Tramadol Contramid OAD versus placebo in patients with pain due to osteoarthritis. Journal of pain and symptom management 2007;34(3):328-38 Journal
[30] Vorsanger GJ, Xiang J., Gana TJ, Pascual ML, Fleming RR : Extended-release tramadol (tramadol ER) in the treatment of chronic low back pain. Journal of opioid management 2008;4(2):87-97
[32] Friedmann N., Klutzaritz V., Webster L. : Efficacy and safety of an extended-release oxycodone (Remoxy) formulation in patients with moderate to severe osteoarthritic pain. Journal of opioid management 2011;7(3):193-202 Pubmed
[33] Langford R., McKenna F., Ratcliffe S., Vojtassak J., Richarz U. : Transdermal fentanyl for improvement of pain and functioning in osteoarthritis: a randomized, placebo-controlled trial. Arthritis and rheumatism 2006;54(6):1829-37 Journal
[35] Gordon A., Rashiq S., Moulin DE, Clark AJ, Beaulieu AD, Eisenhoffer J., Piraino PS, Quigley P., Harsanyi Z., Darke AC : Buprenorphine transdermal system for opioid therapy in patients with chronic low back pain. Pain research & management 2010;15(3):169-78
[36] Rauck RL, Potts J., Xiang Q., Tzanis E., Finn A. : Efficacy and tolerability of buccal buprenorphine in opioid-naive patients with moderate to severe chronic low back pain. Postgraduate medicine 2016;128(1):1-11 Journal
[37] Gimbel JS, Richards P., Portenoy RK : Controlled-release oxycodone for pain in diabetic neuropathy: a randomized controlled trial. Neurology 2003;60(6):927-34
[38] Trenkwalder C., Chaudhuri KR, Martinez-Martin P., Rascol O., Ehret R., Valis M., Satori M., Krygowska-Wajs A., Marti MJ, Reimer K., Oksche A., Lomax M., DeCesare J., Hopp M. : Prolonged-release oxycodone-naloxone for treatment of severe pain in patients with Parkinson’s disease (PANDA): a double-blind, randomised, placebo-controlled trial. The Lancet. Neurology 2015;14(12):1161-70 Journal
[39] Chu LF, D’Arcy N., Brady C., Zamora AK, Young CA, Kim JE, Clemenson AM, Angst MS, Clark JD : Analgesic tolerance without demonstrable opioid-induced hyperalgesia: a double-blinded, randomized, placebo-controlled trial of sustained-release morphine for treatment of chronic nonradicular low-back pain. Pain 2012;153(8):1583-92 Journal
[40] Vondrackova D., Leyendecker P., Meissner W., Hopp M., Szombati I., Hermanns K., Ruckes C., Weber S., Grothe B., Fleischer W., Reimer K. : Analgesic efficacy and safety of oxycodone in combination with naloxone as prolonged release tablets in patients with moderate to severe chronic pain. The journal of pain : official journal of the American Pain Society 2008;9(12):1144-54 Journal
[41] Edlund MJ, Sullivan M., Steffick D., Harris KM, Wells KB : Do users of regularly prescribed opioids have higher rates of substance use problems than nonusers?. Pain medicine (Malden, Mass.) 2007;8(8):647-56 Journal
[43] Fleischmann RM, Caldwell JR, Roth SH, Tesser JRP, Olson W., Kamin M. : Tramadol for the treatment of joint pain associated with osteoarthritis: A randomized, double-blind, placebo-controlled trial. Current therapeutic research – clinical and experimental 2001;62(2):113-128 Link
[44] Hale ME, Zimmerman TR, Eyal E., Malamut R. : Efficacy and safety of a hydrocodone extended-release tablet formulated with abuse-deterrence technology in patients with moderate-to-severe chronic low back pain. Journal of opioid management 2015;11(6):507-18 Journal
[45] Webster LR, Butera PG, Moran LV, Wu N., Burns LH, Friedmann N. : Oxytrex minimizes physical dependence while providing effective analgesia: a randomized controlled trial in low back pain. The journal of pain : official journal of the American Pain Society 2006;7(12):937-46 Journal
[47] Breivik H., Ljosaa TM, Stengaard-Pedersen K., Persson J., Aro H., Villumsen J., Tvinnemose D. : A 6-months, randomised, placebo-controlled evaluation of efficacy and tolerability of a low-dose 7-day buprenorphine transdermal patch in osteoarthritis patients naive to potent opioids. Scandinavian journal of pain 2010;1(3):122-141 Link
[48] Freeman R., Raskin P., Hewitt DJ, Vorsanger GJ, Jordan DM, Xiang J., Rosenthal NR : Randomized study of tramadol/ acetaminophen versus placebo in painful diabetic peripheral neuropathy. Current medical research and opinion 2007;23(1):147-61 Journal
[49] Buynak R., Shapiro DY, Okamoto A., Van Hove I., Rauschkolb C., Steup A., Lange B., Lange C., Etropolski M. : Efficacy and safety of tapentadol extended release for the management of chronic low back pain: results of a prospective, randomized, doubleblind, placebo- and active-controlled Phase III study. Expert opinion on pharmacotherapy 2010;11(11):1787-804 Journal
[50] Matsumoto AK, Babul N., Ahdieh H. : Oxymorphone extended-release tablets relieve moderate to severe pain and improve physical function in osteoarthritis: results of a randomized, double-blind, placebo- and active-controlled phase III trial. Pain medicine (Malden, Mass.) 2005;6(5):357-66 Journal
[51] Gordon A., Callaghan D., Spink D., Cloutier C., Dzongowski P., O’Mahony W., Sinclair D., Rashiq S., Buckley N., Cohen G., Kim J., Boulanger A., Piraino PS, Eisenhoffer J., Harsanyi Z., Darke AC, Michalko KJ : Buprenorphine transdermal system in adults with chronic low back pain: a randomized, double-blind, placebo-controlled crossover study, followed by an open-label extension phase. Clinical therapeutics 2010;32(5):844-60 Journal
[52] Rauck RL, Nalamachu S., Wild JE, Walker GS, Robinson CY, Davis CS, Farr SJ : Single-entity hydrocodone extended-release capsules in opioid-tolerant subjects with moderate-to-severe chronic low back pain: a randomized double-blind, placebocontrolled study. Pain medicine (Malden, Mass.) 2014;15(6):975-85 Journal
[53] Thorne C., Beaulieu AD, Callaghan DJ, O’Mahony WF, Bartlett JM, Knight R., Kraag GR, Akhras R., Piraino PS, Eisenhoffer J., Harsanyi Z., Darke AC : A randomized, double-blind, crossover comparison of the efficacy and safety of oral controlled-release tramadol and placebo in patients with painful osteoarthritis. Pain research & management 2008;13(2):93-102
[54] Vojtassak J., Vojtassak J., Jacobs A., Rynn L., Waechter S., Richarz U. : A Phase IIIb, Multicentre, Randomised, Parallel-Group, Placebo-Controlled, Double-Blind Study to Investigate the Efficacy and Safety of OROS Hydromorphone in Subjects with Moderate-to-Severe Chronic Pain Induced by Osteoarthritis of the Hip or the Knee. Pain research and treatment 2011;2011 239501 Journal
[56] Katz N., Kopecky EA, O’Connor M., Brown RH, Fleming AB : A phase 3, multicenter, randomized, double-blind, placebocontrolled, safety, tolerability, and efficacy study of Xtampza ER in patients with moderate-to-severe chronic low back pain. Pain 2015;156(12):2458-67 Journal
[57] DeLemos BP, Xiang J., Benson C., Gana TJ, Pascual ML, Rosanna R., Fleming B. : Tramadol hydrochloride extended-release once-daily in the treatment of osteoarthritis of the knee and/or hip: a double-blind, randomized, dose-ranging trial. American journal of therapeutics 2011;18(3):216-26 Journal
[58] Hanna M., O’Brien C., Wilson MC : Prolonged-release oxycodone enhances the effects of existing gabapentin therapy in painful diabetic neuropathy patients. European journal of pain (London, England) 2008;12(6):804-13 Journal
[59] Schwartz S., Etropolski M., Shapiro DY, Okamoto A., Lange R., Haeussler J., Rauschkolb C. : Safety and efficacy of tapentadol ER in patients with painful diabetic peripheral neuropathy: results of a randomized-withdrawal, placebo-controlled trial. Current medical research and opinion 2011;27(1):151-62 Journal
[60] Hale M., Khan A., Kutch M., Li S. : Once-daily OROS hydromorphone ER compared with placebo in opioid-tolerant patients with chronic low back pain. Current medical research and opinion 2010;26(6):1505-18 Journal
[80] Hylan TR, Von Korff M., Saunders K., Masters E., Palmer RE, Carrell D., Cronkite D., Mardekian J., Gross D. : Automated prediction of risk for problem opioid use in a primary care setting. Journal of pain 2015;16 380-387 Link
[81] Barth KS, Becker WC, Wiedemer NL, Mavandadi S., Oslin DW, Meghani SH, Gallagher RM : Association between urine drug test results and treatment outcome in high-risk chronic pain patients on opioids. Journal of addiction medicine 2010;4(3):167-73 Journal
[82] Atluri SL, Sudarshan G. : Development of a screening tool to detect the risk of inappropriate prescription opioid use in patients with chronic pain. Pain physician 2004;7(3): Pubmed
Patienter med aktuel psykiatrisk sygdom
Patienter med aktuel psykiatrisk sygdom som depression og angst har ofte smerteklager som led i den psykiatriske lidelse. Patienter med personlighedsforstyrrelser kan have svært ved at følge behandlingsregimet og overholde de fornødne aftaler.

Nøgleinformationer


Rationale
Der er i formuleringen af anbefalingen lagt vægt på en mulig større øgning af risiko for dødelig og ikke-dødelig overdosis samt psykisk afhængighed hos patienter med aktuelle psykiatriske lidelser, der er i behandling med opioider for en non-malign smertetilstand. De psykiatriske sygdomme, der er defineret i studierne som risikofaktorer er angst og depression, men også mere uspecifikt som “psykiatriske diagnoser”, “problemer med humøret” og PTSD.
Der er evidens af moderat kvalitet for, at kun et mindre antal patienter (10%) har effekt af opioidbehandling, og afvejning mellem effekt på smerter og fysisk funktion og skadelige effekter som afhængighed, toleransudvikling og overdosering er vanskelig. Det er særdeles vanskeligt at forudsige hvilke patienter og hvilke smertetilstande, der responderer godt på opioidbehandling.
Sammenlignet med patienter uden aktuel psykiatrisk sygdom har patienter med kroniske non-maligne smerter og psykiatrisk sygdom en højere risiko for psykisk afhængighed (risiko stiger fra 5.5% til 8.0%), ikke-dødelig overdosis (risiko stiger fra 0.2% til 0.3% ved doser mindre en 20 mg morfinekvivalenter dagligt) samt dødelig overdosis (risiko stiger fra 0.1% til 0.15% ved doser mindre en 20 mg morfinekvivalenter dagligt) [111]
Fokuseret Spørgsmål
Population: Patienter med kroniske non-maligne smerter med aktuel psykiatrisk lidelse, hvor non-farmakologisk og anden farmakologisk behandling er optimeret, som stadig har vedvarende problematiske smerter.
Intervention: Afprøvning af behandling med opioider
Sammenligning: Fortsat behandling uden opioider



1. Mindste kliniske relevante forskel: en reduktion på mindst 1 cm på en 10-cm visuel analog skala.
2. Systematisk oversigtsartikel med inkluderede studier: [49], [22], [29], [13], [17], [8], [44], [14], [2], [24], [52], [23], [30], [28], [47], [57], [32], [3], [56], [21], [1], [58], [38], [54], [36], [59], [45]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
3. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Alvorlig . Forskelle mellem målpopulation og studiepopulation ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier. Asymmetrisk funnelplot. ;
4. Mindste kliniske relevante bedring: 5 point på SF-36 fysisk komponent sumscore
5. Systematisk oversigtsartikel med inkluderede studier: [48], [10], [16], [7], [56], [9], [35], [44], [2], [24], [21], [36], [49], [13], [30], [5], [1], [51], [39], [22], [4], [50], [60], [14], [23], [53], [17], [8], [3], [47], [54], [28], [57]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
6. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Alvorlig . Forskelle mellem målpopulation og studiepopulation ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier. Studier med SE>3 er fjernet (lille studie effekt) ;
7. Kvalme, opkastninger, forstoppelse, diarré
8. Systematisk oversigtsartikel med inkluderede studier: [48], [1], [29], [7], [58], [33], [51], [60], [17], [23], [6], [25], [40], [47], [28], [13], [2], [38], [43], [32], [11], [49], [44], [14], [37], [35], [21], [59], [50], [12], [57], [30], [3], [5], [53], [24]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
9. Systematisk oversigtsartikel med inkluderede studier: [57], [1], [13], [49], [29], [54], [45], [59], [38], [8], [36], [14], [17], [32], [44], [47], [86], [22], [3], [28], [24], [30], [23], [2], [21], [52], [58], [56]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
10. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Alvorlig . Forskelle mellem målpopulation og studiepopulation ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier. Studier med SE>3 blev fjernet (lille studie effekt) ;
11. Systematisk oversigtsartikel med inkluderede studier: [51], [60], [22], [1], [47], [39], [28], [57], [3], [53], [54], [8], [23], [9], [17], [44], [56], [10], [35], [7], [48], [13], [16], [5], [49], [24], [30], [36], [2], [50], [21], [14], [4]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
12. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Alvorlig . Forskelle mellem målpopulation og studiepopulation ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
13. Psykisk afhængighed
14. Systematisk oversigtsartikel Understøttende referencer: [83], [19], [41], [85], [175], [190], [82], [84], [80],
15. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Meget alvorlig . Forskel mellem det relevante outcome og det, der blev rapporteret. Odd ratio er basere t på risiko for misbrug af opioider. ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
16. Systematisk oversigtsartikel Understøttende referencer: [82], [41], [80], [190], [85], [84], [19], [83], [175],
17. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Meget alvorlig . Forskel mellem det relevante outcome og de outcome, der rapporteremisbrug af opioider. ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
18. Systematisk oversigtsartikel Understøttende referencer: [19], [190], [175], [41], [83], [80], [84], [82], [85],
19. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Meget alvorlig . Forskel mellem det relevante outcome og det outcome, der blev rapporteret. Odd ratio er baseret på risiko for misbrug af opioider. ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
Referencer
[1] Gana TJ, Pascual ML, Fleming RR, Schein JR, Janagap CC, Xiang J., Vorsanger GJ : Extended-release tramadol in the treatment of osteoarthritis: a multicenter, randomized, double-blind, placebo-controlled clinical trial. Current medical research and opinion 2006;22(7):1391-401 Journal
[2] Steiner DJ, Sitar S., Wen W., Sawyerr G., Munera C., Ripa SR, Landau C. : Efficacy and safety of the seven-day buprenorphine transdermal system in opioid-naive patients with moderate to severe chronic low back pain: an enriched, randomized, doubleblind, placebo-controlled study. Journal of pain and symptom management 2011;42(6):903-17 Journal
[3] Afilalo M., Etropolski MS, Kuperwasser B., Kelly K., Okamoto A., Van Hove I., Steup A., Lange B., Rauschkolb C., Haeussler J. : Efficacy and safety of Tapentadol extended release compared with oxycodone controlled release for the management of moderate to severe chronic pain related to osteoarthritis of the knee: a randomized, double-blind, placebo- and active-controlled phase III study. Clinical drug investigation 2010;30(8):489-505 Journal
[4] Lee JH, Lee CS : A randomized, double-blind, placebo-controlled, parallel-group study to evaluate the efficacy and safety of the extended-release tramadol hydrochloride/acetaminophen fixed-dose combination tablet for the treatment of chronic low back pain. Clinical therapeutics 2013;35(11):1830-40 Journal
[5] Zin CS, Nissen LM, O’Callaghan JP, Duffull SB, Smith MT, Moore BJ : A randomized, controlled trial of oxycodone versus placebo in patients with postherpetic neuralgia and painful diabetic neuropathy treated with pregabalin. The journal of pain : official journal of the American Pain Society 2010;11(5):462-71 Journal
[6] Mangel AW, Bornstein JD, Hamm LR, Buda J., Wang J., Irish W., Urso D. : Clinical trial: asimadoline in the treatment of patients with irritable bowel syndrome. Alimentary pharmacology & therapeutics 2008;28(2):239-49 Journal
[7] Cloutier C., Taliano J., O’Mahony W., Csanadi M., Cohen G., Sutton I., Sinclair D., Awde M., Henein S., Robinson L., Eisenhoffer J., Piraino PS, Harsanyi Z., Michalko KJ : Controlled-release oxycodone and naloxone in the treatment of chronic low back pain: a placebo-controlled, randomized study. Pain research & management 2013;18(2):75-82 Pubmed
[8] Rauck RL, Hale ME, Bass A., Bramson C., Pixton G., Wilson JG, Setnik B., Meisner P., Sommerville KW, Malhotra BK, Wolfram G. : A randomized double-blind, placebo-controlled efficacy and safety study of ALO-02 (extended-release oxycodone surrounding sequestered naltrexone) for moderate-to-severe chronic low back pain treatment. Pain 2015;156(9):1660-9 Journal
[9] Ma K., Jiang W., Zhou Q., Du DP : The efficacy of oxycodone for management of acute pain episodes in chronic neck pain patients. International journal of clinical practice 2008;62(2):241-7 Journal
[10] Gilron I., Bailey JM, Tu D., Holden RR, Weaver DF, Houlden RL : Morphine, gabapentin, or their combination for neuropathic pain. The New England journal of medicine 2005;352(13):1324-34 Journal
[11] Boureau F., Legallicier P., Kabir-Ahmadi M. : Tramadol in post-herpetic neuralgia: a randomized, double-blind, placebocontrolled trial. Pain 2003;104(1-2):323-31 Pubmed
[12] Norrbrink C., Lundeberg T. : Tramadol in neuropathic pain after spinal cord injury: a randomized, double-blind, placebocontrolled trial. The Clinical journal of pain 2009;25(3):177-84 Journal
[13] Bennett RM, Kamin M., Karim R., Rosenthal N. : Tramadol and acetaminophen combination tablets in the treatment of fibromyalgia pain: a double-blind, randomized, placebo-controlled study. The American journal of medicine 2003;114(7):537-45 Pubmed
[14] Katz N., Hale M., Morris D., Stauffer J. : Morphine sulfate and naltrexone hydrochloride extended release capsules in patients with chronic osteoarthritis pain. Postgraduate medicine 2010;122(4):112-28 Journal
[16] Caldwell JR, Rapoport RJ, Davis JC, Offenberg HL, Marker HW, Roth SH, Yuan W., Eliot L., Babul N., Lynch PM : Efficacy and safety of a once-daily morphine formulation in chronic, moderate-to-severe osteoarthritis pain: results from a randomized, placebo-controlled, double-blind trial and an open-label extension trial. Journal of pain and symptom management 2002;23(4):278-91 Pubmed
[17] Peloso PM, Fortin L., Beaulieu A., Kamin M., Rosenthal N. : Analgesic efficacy and safety of tramadol/ acetaminophen combination tablets (Ultracet) in treatment of chronic low back pain: a multicenter, outpatient, randomized, double blind, placebo controlled trial. The Journal of rheumatology 2004;31(12):2454-63
[19] Banta-Green CJ, Merrill JO, Doyle SR, Boudreau DM, Calsyn DA : Opioid use behaviors, mental health and pain– development of a typology of chronic pain patients. Drug and alcohol dependence 2009;104(1-2):34-42 Journal
[21] Rauck R., Rapoport R., Thipphawong J. : Results of a double-blind, placebo-controlled, fixed-dose assessment of once-daily OROS(R) hydromorphone ER in patients with moderate to severe pain associated with chronic osteoarthritis. Pain practice : the official journal of World Institute of Pain 2013;13(1):18-29 Journal
[22] Emkey R., Rosenthal N., Wu SC, Jordan D., Kamin M. : Efficacy and safety of tramadol/acetaminophen tablets (Ultracet) as add-on therapy for osteoarthritis pain in subjects receiving a COX-2 nonsteroidal antiinflammatory drug: a multicenter, randomized, double-blind, placebo-controlled trial. The Journal of rheumatology 2004;31(1):150-6
[23] Ruoff GE, Rosenthal N., Jordan D., Karim R., Kamin M. : Tramadol/acetaminophen combination tablets for the treatment of chronic lower back pain: a multicenter, randomized, double-blind, placebo-controlled outpatient study. Clinical therapeutics 2003;25(4):1123-41
[24] Vinik AI, Shapiro DY, Rauschkolb C., Lange B., Karcher K., Pennett D., Etropolski MS : A randomized withdrawal, placebocontrolled study evaluating the efficacy and tolerability of tapentadol extended release in patients with chronic painful diabetic peripheral neuropathy. Diabetes care 2014;37(8):2302-9 Journal
[25] Munera C., Drehobl M., Sessler NE, Landau C. : A randomized, placebo-controlled, double-blinded, parallel-group, 5-week study of buprenorphine transdermal system in adults with osteoarthritis. Journal of opioid management 2010;6(3):193-202
[28] Wen W., Sitar S., Lynch SY, He E., Ripa SR : A multicenter, randomized, double-blind, placebo-controlled trial to assess the efficacy and safety of single-entity, once-daily hydrocodone tablets in patients with uncontrolled moderate to severe chronic low back pain. Expert opinion on pharmacotherapy 2015;16(11):1593-606 Journal
[29] Burch F., Fishman R., Messina N., Corser B., Radulescu F., Sarbu A., Craciun-Nicodin MM, Chiriac R., Beaulieu A., Rodrigues J., Beignot-Devalmont P., Duplan A., Robertson S., Fortier L., Bouchard S. : A comparison of the analgesic efficacy of Tramadol Contramid OAD versus placebo in patients with pain due to osteoarthritis. Journal of pain and symptom management 2007;34(3):328-38 Journal
[30] Vorsanger GJ, Xiang J., Gana TJ, Pascual ML, Fleming RR : Extended-release tramadol (tramadol ER) in the treatment of chronic low back pain. Journal of opioid management 2008;4(2):87-97
[32] Friedmann N., Klutzaritz V., Webster L. : Efficacy and safety of an extended-release oxycodone (Remoxy) formulation in patients with moderate to severe osteoarthritic pain. Journal of opioid management 2011;7(3):193-202 Pubmed
[33] Langford R., McKenna F., Ratcliffe S., Vojtassak J., Richarz U. : Transdermal fentanyl for improvement of pain and functioning in osteoarthritis: a randomized, placebo-controlled trial. Arthritis and rheumatism 2006;54(6):1829-37 Journal
[35] Gordon A., Rashiq S., Moulin DE, Clark AJ, Beaulieu AD, Eisenhoffer J., Piraino PS, Quigley P., Harsanyi Z., Darke AC : Buprenorphine transdermal system for opioid therapy in patients with chronic low back pain. Pain research & management 2010;15(3):169-78
[36] Rauck RL, Potts J., Xiang Q., Tzanis E., Finn A. : Efficacy and tolerability of buccal buprenorphine in opioid-naive patients with moderate to severe chronic low back pain. Postgraduate medicine 2016;128(1):1-11 Journal
[37] Gimbel JS, Richards P., Portenoy RK : Controlled-release oxycodone for pain in diabetic neuropathy: a randomized controlled trial. Neurology 2003;60(6):927-34
[38] Trenkwalder C., Chaudhuri KR, Martinez-Martin P., Rascol O., Ehret R., Valis M., Satori M., Krygowska-Wajs A., Marti MJ, Reimer K., Oksche A., Lomax M., DeCesare J., Hopp M. : Prolonged-release oxycodone-naloxone for treatment of severe pain in patients with Parkinson’s disease (PANDA): a double-blind, randomised, placebo-controlled trial. The Lancet. Neurology 2015;14(12):1161-70 Journal
[39] Chu LF, D’Arcy N., Brady C., Zamora AK, Young CA, Kim JE, Clemenson AM, Angst MS, Clark JD : Analgesic tolerance without demonstrable opioid-induced hyperalgesia: a double-blinded, randomized, placebo-controlled trial of sustained-release morphine for treatment of chronic nonradicular low-back pain. Pain 2012;153(8):1583-92 Journal
[40] Vondrackova D., Leyendecker P., Meissner W., Hopp M., Szombati I., Hermanns K., Ruckes C., Weber S., Grothe B., Fleischer W., Reimer K. : Analgesic efficacy and safety of oxycodone in combination with naloxone as prolonged release tablets in patients with moderate to severe chronic pain. The journal of pain : official journal of the American Pain Society 2008;9(12):1144-54 Journal
[41] Edlund MJ, Sullivan M., Steffick D., Harris KM, Wells KB : Do users of regularly prescribed opioids have higher rates of substance use problems than nonusers?. Pain medicine (Malden, Mass.) 2007;8(8):647-56 Journal
[43] Fleischmann RM, Caldwell JR, Roth SH, Tesser JRP, Olson W., Kamin M. : Tramadol for the treatment of joint pain associated with osteoarthritis: A randomized, double-blind, placebo-controlled trial. Current therapeutic research – clinical and experimental 2001;62(2):113-128 Link
[44] Hale ME, Zimmerman TR, Eyal E., Malamut R. : Efficacy and safety of a hydrocodone extended-release tablet formulated with abuse-deterrence technology in patients with moderate-to-severe chronic low back pain. Journal of opioid management 2015;11(6):507-18 Journal
[45] Webster LR, Butera PG, Moran LV, Wu N., Burns LH, Friedmann N. : Oxytrex minimizes physical dependence while providing effective analgesia: a randomized controlled trial in low back pain. The journal of pain : official journal of the American Pain Society 2006;7(12):937-46 Journal
[47] Breivik H., Ljosaa TM, Stengaard-Pedersen K., Persson J., Aro H., Villumsen J., Tvinnemose D. : A 6-months, randomised, placebo-controlled evaluation of efficacy and tolerability of a low-dose 7-day buprenorphine transdermal patch in osteoarthritis patients naive to potent opioids. Scandinavian journal of pain 2010;1(3):122-141 Link
[48] Freeman R., Raskin P., Hewitt DJ, Vorsanger GJ, Jordan DM, Xiang J., Rosenthal NR : Randomized study of tramadol/ acetaminophen versus placebo in painful diabetic peripheral neuropathy. Current medical research and opinion 2007;23(1):147-61 Journal
[49] Buynak R., Shapiro DY, Okamoto A., Van Hove I., Rauschkolb C., Steup A., Lange B., Lange C., Etropolski M. : Efficacy and safety of tapentadol extended release for the management of chronic low back pain: results of a prospective, randomized, doubleblind, placebo- and active-controlled Phase III study. Expert opinion on pharmacotherapy 2010;11(11):1787-804 Journal
[50] Matsumoto AK, Babul N., Ahdieh H. : Oxymorphone extended-release tablets relieve moderate to severe pain and improve physical function in osteoarthritis: results of a randomized, double-blind, placebo- and active-controlled phase III trial. Pain medicine (Malden, Mass.) 2005;6(5):357-66 Journal
[51] Gordon A., Callaghan D., Spink D., Cloutier C., Dzongowski P., O’Mahony W., Sinclair D., Rashiq S., Buckley N., Cohen G., Kim J., Boulanger A., Piraino PS, Eisenhoffer J., Harsanyi Z., Darke AC, Michalko KJ : Buprenorphine transdermal system in adults with chronic low back pain: a randomized, double-blind, placebo-controlled crossover study, followed by an open-label extension phase. Clinical therapeutics 2010;32(5):844-60 Journal
[52] Rauck RL, Nalamachu S., Wild JE, Walker GS, Robinson CY, Davis CS, Farr SJ : Single-entity hydrocodone extended-release capsules in opioid-tolerant subjects with moderate-to-severe chronic low back pain: a randomized double-blind, placebocontrolled study. Pain medicine (Malden, Mass.) 2014;15(6):975-85 Journal
[53] Thorne C., Beaulieu AD, Callaghan DJ, O’Mahony WF, Bartlett JM, Knight R., Kraag GR, Akhras R., Piraino PS, Eisenhoffer J., Harsanyi Z., Darke AC : A randomized, double-blind, crossover comparison of the efficacy and safety of oral controlled-release tramadol and placebo in patients with painful osteoarthritis. Pain research & management 2008;13(2):93-102
[54] Vojtassak J., Vojtassak J., Jacobs A., Rynn L., Waechter S., Richarz U. : A Phase IIIb, Multicentre, Randomised, Parallel-Group, Placebo-Controlled, Double-Blind Study to Investigate the Efficacy and Safety of OROS Hydromorphone in Subjects with Moderate-to-Severe Chronic Pain Induced by Osteoarthritis of the Hip or the Knee. Pain research and treatment 2011;2011 239501 Journal
[56] Katz N., Kopecky EA, O’Connor M., Brown RH, Fleming AB : A phase 3, multicenter, randomized, double-blind, placebocontrolled, safety, tolerability, and efficacy study of Xtampza ER in patients with moderate-to-severe chronic low back pain. Pain 2015;156(12):2458-67 Journal
[57] DeLemos BP, Xiang J., Benson C., Gana TJ, Pascual ML, Rosanna R., Fleming B. : Tramadol hydrochloride extended-release once-daily in the treatment of osteoarthritis of the knee and/or hip: a double-blind, randomized, dose-ranging trial. American journal of therapeutics 2011;18(3):216-26 Journal
[58] Hanna M., O’Brien C., Wilson MC : Prolonged-release oxycodone enhances the effects of existing gabapentin therapy in painful diabetic neuropathy patients. European journal of pain (London, England) 2008;12(6):804-13 Journal
[59] Schwartz S., Etropolski M., Shapiro DY, Okamoto A., Lange R., Haeussler J., Rauschkolb C. : Safety and efficacy of tapentadol ER in patients with painful diabetic peripheral neuropathy: results of a randomized-withdrawal, placebo-controlled trial. Current medical research and opinion 2011;27(1):151-62 Journal
[60] Hale M., Khan A., Kutch M., Li S. : Once-daily OROS hydromorphone ER compared with placebo in opioid-tolerant patients with chronic low back pain. Current medical research and opinion 2010;26(6):1505-18 Journal
[80] Hylan TR, Von Korff M., Saunders K., Masters E., Palmer RE, Carrell D., Cronkite D., Mardekian J., Gross D. : Automated prediction of risk for problem opioid use in a primary care setting. Journal of pain 2015;16 380-387 Link
[82] Atluri SL, Sudarshan G. : Development of a screening tool to detect the risk of inappropriate prescription opioid use in patients with chronic pain. Pain physician 2004;7(3): Pubmed
[83] Reid MC, Engles-Horton LL, Weber MB, Kerns RD, Rogers EL, O’Connor PG : Use of opioid medications for chronic noncancer pain syndromes in primary care. Journal of general internal medicine 2002;17(3):173-9
[84] Ives TJ, Chelminski PR, Hammett-Stabler CA, Malone RM, Perhac JS, Potisek NM, Shilliday BB, DeWalt DA, Pignone MP : Predictors of opioid misuse in patients with chronic pain: a prospective cohort study. BMC health services research 2006;6 46 Journal
[85] Colburn JL, Jasinski DR, Rastegar DA : Long-term opioid therapy, aberrant behaviors, and substance misuse: comparison of patients treated by resident and attending physicians in a general medical clinic. Journal of opioid management 2012;8(3):153-60 Journal
[86] Coffin PO, Behar E., Rowe C., Santos GM, Coffa D., Bald M., Vittinghoff E. : Nonrandomized intervention study of naloxone coprescription for primary care patients receiving long-term opioid therapy for pain. Annals of internal medicine 2016;165(4):245-52 Link
[175] Park TW, Saitz R., Nelson KP, Xuan Z., Liebschutz JM, Lasser KE : The association between benzodiazepine prescription and aberrant drug-related behaviors in primary care patients receiving opioids for chronic pain. Substance abuse 2016;37(4):516-520 Journal
[190] Seal KH, Shi Y., Cohen G., Cohen BE, Maguen S., Krebs EE, Neylan TC : Association of mental health disorders with prescription opioids and high-risk opioid use in US veterans of Iraq and Afghanistan. Jama 2012;307(9):940-947 Journal
Patienter med et tidligere alkohol- og/eller stofmisbrug
Patienter med et tidligere alkohol- og/eller stofmisbrug er disponeret for udvikling af psykisk afhængighed ved en længerevarende opioidbehandling af en kronisk smertetilstand. Desuden kan iværksættelse af en langvarig opioidbehandling genaktivere et tidligere misbrug. Samtidig er der risiko for, at de kroniske smerter udløser et illegalt forbrug hos tidligere misbrugere,såfremt de kroniske smerter ikke forsøges behandlet.
Nøgleinformationer

Rationale
Der er i formuleringen af anbefalingen lagt vægt på, at der muligvis er en væsentlig øgning af alvorlige bivirkninger som utilsigtet dødelig og ikke-dødelig overdosering hos patienter med tidligere alkohol- og/eller stofmisbrug. Sammenlignet med patienter uden tidligere misbrug har patienter med kroniske smerter og tidligere alkohol- og/eller stofmisbrug en højere risiko for ikke dødelig overdosering (risiko øges fra 0,2% til 0,8% ved doser under 20 mg morfinekvivalenter dagligt, med stigende risiko ved stigende doser) samt dødelig overdosering (risiko stiger fra 0,1% til 0,4% ved doser under 20 mg morfinekvivalenter dagligt, med stigende risko ved stigende doser)[111].
Der er evidens af moderat kvalitet for, at kun et mindre antal patienter (10%) har effekt af opioidbehandling, og afvejning mellem effekt på smerter og fysisk funktion og skadelige effekter som afhængighed, toleransudvikling og overdosering er vanskelig. Det er særdeles vanskeligt at forudsige hvilke patienter og hvilke smertetilstande, der responderer godt på opioidbehandling.
Fokuseret Spørgsmål
Population: Patienter med kroniske ikke-maligne smerter, som tidligere har haft et alkohol- og/eller stofmisbrug, hvor nonfarmakologisk behandling og anden farmakologisk behandling er optimeret, og som stadig har vedvarende ukontrollable smerter
Intervention: Afprøvning af opioider
Sammenligning: Forsat behandling uden opioider



1. Mindste klinisk relevante forskel for smerter på en 10-cm visuel analog skala (VAS) er en reduktion på 1 cm.
2. Systematisk oversigtsartikel med inkluderede studier: [47], [57], [32], [3], [56], [21], [1], [58], [38], [54], [36], [59], [45], [49], [22], [29], [13], [17], [8], [44], [14], [2], [24], [52], [23], [30], [28]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
3. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Alvorlig . Forskelle mellem målpopulation og studiepopulation ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier. Asymmetrisk funnelplot/statistisk signifikant asymmetri ;
4. Mindste klinisk relevante forskel for fysisk funktion på en 100 point SF-36 fysisk kompont sum-score er en øgning på 5 point.
5. Systematisk oversigtsartikel med inkluderede studier: [1], [51], [39], [22], [4], [50], [60], [14], [23], [53], [17], [8], [3], [47], [54], [28], [57], [48], [10], [16], [7], [56], [9], [35], [44], [2], [24], [21], [36], [49], [13], [30], [5]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
6. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Alvorlig . Forskelle mellem målpopulation og studiepopulation ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier. Studier med SE>3 er fjernet (lille studie effekt). ;
7. Kvalme, opkastninger, forstoppelse, diarré
8. Systematisk oversigtsartikel med inkluderede studier: [43], [32], [11], [49], [44], [14], [37], [35], [21], [59], [50], [12], [57], [30], [3], [5], [53], [24], [48], [1], [29], [7], [58], [33], [51], [60], [17], [23], [6], [25], [40], [47], [28], [13], [2], [38]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
9. Systematisk oversigtsartikel med inkluderede studier: [44], [14], [86], [32], [3], [47], [22], [28], [24], [30], [23], [2], [21], [52], [58], [56], [57], [1], [13], [49], [29], [45], [38], [54], [36], [59], [17], [8]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
10. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Alvorlig . Forskelle mellem målpopulation og studiepopulation ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
11. Systematisk oversigtsartikel med inkluderede studier: [44], [56], [10], [35], [7], [48], [13], [16], [30], [5], [49], [2], [24], [21], [36], [4], [50], [60], [14], [1], [51], [39], [22], [3], [47], [28], [57], [53], [54], [8], [23], [9], [17]. Baselinerisiko/ komparator:: Kontrolarm i reference brugt til interventionen .
12. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Alvorlig . Forskelle mellem målpopulation og studiepopulation ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
13. Primærstudie Understøttende referencer: [83], [84], [85],
14. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Meget alvorlig . Forskel mellem det relevante outcome og det rapporterede. Odds ratio er baseret på risiko for misbrug af opioider ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
15. Systematisk oversigtsartikel Understøttende referencer: [83], [84], [85],
16. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Meget alvorlig . Forskel mellem det relevante outcome og det rapporterede. Odds ratio er baseret på risiko for misbrug af opioider ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig.
Referencer
[1] Gana TJ, Pascual ML, Fleming RR, Schein JR, Janagap CC, Xiang J., Vorsanger GJ : Extended-release tramadol in the treatment of osteoarthritis: a multicenter, randomized, double-blind, placebo-controlled clinical trial. Current medical research and opinion 2006;22(7):1391-401 Journal
[2] Steiner DJ, Sitar S., Wen W., Sawyerr G., Munera C., Ripa SR, Landau C. : Efficacy and safety of the seven-day buprenorphine transdermal system in opioid-naive patients with moderate to severe chronic low back pain: an enriched, randomized, doubleblind, placebo-controlled study. Journal of pain and symptom management 2011;42(6):903-17 Journal
[3] Afilalo M., Etropolski MS, Kuperwasser B., Kelly K., Okamoto A., Van Hove I., Steup A., Lange B., Rauschkolb C., Haeussler J. : Efficacy and safety of Tapentadol extended release compared with oxycodone controlled release for the management of moderate to severe chronic pain related to osteoarthritis of the knee: a randomized, double-blind, placebo- and active-controlled phase III study. Clinical drug investigation 2010;30(8):489-505 Journal
[4] Lee JH, Lee CS : A randomized, double-blind, placebo-controlled, parallel-group study to evaluate the efficacy and safety of the extended-release tramadol hydrochloride/acetaminophen fixed-dose combination tablet for the treatment of chronic low back pain. Clinical therapeutics 2013;35(11):1830-40 Journal
[5] Zin CS, Nissen LM, O’Callaghan JP, Duffull SB, Smith MT, Moore BJ : A randomized, controlled trial of oxycodone versus placebo in patients with postherpetic neuralgia and painful diabetic neuropathy treated with pregabalin. The journal of pain : official journal of the American Pain Society 2010;11(5):462-71 Journal
[6] Mangel AW, Bornstein JD, Hamm LR, Buda J., Wang J., Irish W., Urso D. : Clinical trial: asimadoline in the treatment of patients with irritable bowel syndrome. Alimentary pharmacology & therapeutics 2008;28(2):239-49 Journal
[7] Cloutier C., Taliano J., O’Mahony W., Csanadi M., Cohen G., Sutton I., Sinclair D., Awde M., Henein S., Robinson L., Eisenhoffer J., Piraino PS, Harsanyi Z., Michalko KJ : Controlled-release oxycodone and naloxone in the treatment of chronic low back pain: a placebo-controlled, randomized study. Pain research & management 2013;18(2):75-82 Pubmed
[8] Rauck RL, Hale ME, Bass A., Bramson C., Pixton G., Wilson JG, Setnik B., Meisner P., Sommerville KW, Malhotra BK, Wolfram G. : A randomized double-blind, placebo-controlled efficacy and safety study of ALO-02 (extended-release oxycodone surrounding sequestered naltrexone) for moderate-to-severe chronic low back pain treatment. Pain 2015;156(9):1660-9 Journal
[9] Ma K., Jiang W., Zhou Q., Du DP : The efficacy of oxycodone for management of acute pain episodes in chronic neck pain patients. International journal of clinical practice 2008;62(2):241-7 Journal
[10] Gilron I., Bailey JM, Tu D., Holden RR, Weaver DF, Houlden RL : Morphine, gabapentin, or their combination for neuropathic pain. The New England journal of medicine 2005;352(13):1324-34 Journal
[11] Boureau F., Legallicier P., Kabir-Ahmadi M. : Tramadol in post-herpetic neuralgia: a randomized, double-blind, placebocontrolled trial. Pain 2003;104(1-2):323-31 Pubmed
[12] Norrbrink C., Lundeberg T. : Tramadol in neuropathic pain after spinal cord injury: a randomized, double-blind, placebocontrolled trial. The Clinical journal of pain 2009;25(3):177-84 Journal
[13] Bennett RM, Kamin M., Karim R., Rosenthal N. : Tramadol and acetaminophen combination tablets in the treatment of fibromyalgia pain: a double-blind, randomized, placebo-controlled study. The American journal of medicine 2003;114(7):537-45 Pubmed
[14] Katz N., Hale M., Morris D., Stauffer J. : Morphine sulfate and naltrexone hydrochloride extended release capsules in patients with chronic osteoarthritis pain. Postgraduate medicine 2010;122(4):112-28 Journal
[16] Caldwell JR, Rapoport RJ, Davis JC, Offenberg HL, Marker HW, Roth SH, Yuan W., Eliot L., Babul N., Lynch PM : Efficacy and safety of a once-daily morphine formulation in chronic, moderate-to-severe osteoarthritis pain: results from a randomized, placebo-controlled, double-blind trial and an open-label extension trial. Journal of pain and symptom management 2002;23(4):278-91 Pubmed
[17] Peloso PM, Fortin L., Beaulieu A., Kamin M., Rosenthal N. : Analgesic efficacy and safety of tramadol/ acetaminophen combination tablets (Ultracet) in treatment of chronic low back pain: a multicenter, outpatient, randomized, double blind, placebo controlled trial. The Journal of rheumatology 2004;31(12):2454-63
[21] Rauck R., Rapoport R., Thipphawong J. : Results of a double-blind, placebo-controlled, fixed-dose assessment of once-daily OROS(R) hydromorphone ER in patients with moderate to severe pain associated with chronic osteoarthritis. Pain practice : the official journal of World Institute of Pain 2013;13(1):18-29 Journal
[22] Emkey R., Rosenthal N., Wu SC, Jordan D., Kamin M. : Efficacy and safety of tramadol/acetaminophen tablets (Ultracet) as add-on therapy for osteoarthritis pain in subjects receiving a COX-2 nonsteroidal antiinflammatory drug: a multicenter, randomized, double-blind, placebo-controlled trial. The Journal of rheumatology 2004;31(1):150-6
[23] Ruoff GE, Rosenthal N., Jordan D., Karim R., Kamin M. : Tramadol/acetaminophen combination tablets for the treatment of chronic lower back pain: a multicenter, randomized, double-blind, placebo-controlled outpatient study. Clinical therapeutics 2003;25(4):1123-41
[24] Vinik AI, Shapiro DY, Rauschkolb C., Lange B., Karcher K., Pennett D., Etropolski MS : A randomized withdrawal, placebocontrolled study evaluating the efficacy and tolerability of tapentadol extended release in patients with chronic painful diabetic peripheral neuropathy. Diabetes care 2014;37(8):2302-9 Journal
[25] Munera C., Drehobl M., Sessler NE, Landau C. : A randomized, placebo-controlled, double-blinded, parallel-group, 5-week study of buprenorphine transdermal system in adults with osteoarthritis. Journal of opioid management 2010;6(3):193-202
[28] Wen W., Sitar S., Lynch SY, He E., Ripa SR : A multicenter, randomized, double-blind, placebo-controlled trial to assess the efficacy and safety of single-entity, once-daily hydrocodone tablets in patients with uncontrolled moderate to severe chronic low back pain. Expert opinion on pharmacotherapy 2015;16(11):1593-606 Journal
[29] Burch F., Fishman R., Messina N., Corser B., Radulescu F., Sarbu A., Craciun-Nicodin MM, Chiriac R., Beaulieu A., Rodrigues J., Beignot-Devalmont P., Duplan A., Robertson S., Fortier L., Bouchard S. : A comparison of the analgesic efficacy of Tramadol Contramid OAD versus placebo in patients with pain due to osteoarthritis. Journal of pain and symptom management 2007;34(3):328-38 Journal
[30] Vorsanger GJ, Xiang J., Gana TJ, Pascual ML, Fleming RR : Extended-release tramadol (tramadol ER) in the treatment of chronic low back pain. Journal of opioid management 2008;4(2):87-97
[32] Friedmann N., Klutzaritz V., Webster L. : Efficacy and safety of an extended-release oxycodone (Remoxy) formulation in patients with moderate to severe osteoarthritic pain. Journal of opioid management 2011;7(3):193-202 Pubmed
[33] Langford R., McKenna F., Ratcliffe S., Vojtassak J., Richarz U. : Transdermal fentanyl for improvement of pain and functioning in osteoarthritis: a randomized, placebo-controlled trial. Arthritis and rheumatism 2006;54(6):1829-37 Journal
[35] Gordon A., Rashiq S., Moulin DE, Clark AJ, Beaulieu AD, Eisenhoffer J., Piraino PS, Quigley P., Harsanyi Z., Darke AC : Buprenorphine transdermal system for opioid therapy in patients with chronic low back pain. Pain research & management 2010;15(3):169-78
[36] Rauck RL, Potts J., Xiang Q., Tzanis E., Finn A. : Efficacy and tolerability of buccal buprenorphine in opioid-naive patients with moderate to severe chronic low back pain. Postgraduate medicine 2016;128(1):1-11 Journal
[37] Gimbel JS, Richards P., Portenoy RK : Controlled-release oxycodone for pain in diabetic neuropathy: a randomized controlled trial. Neurology 2003;60(6):927-34
[38] Trenkwalder C., Chaudhuri KR, Martinez-Martin P., Rascol O., Ehret R., Valis M., Satori M., Krygowska-Wajs A., Marti MJ, Reimer K., Oksche A., Lomax M., DeCesare J., Hopp M. : Prolonged-release oxycodone-naloxone for treatment of severe pain in patients with Parkinson’s disease (PANDA): a double-blind, randomised, placebo-controlled trial. The Lancet. Neurology 2015;14(12):1161-70 Journal
[39] Chu LF, D’Arcy N., Brady C., Zamora AK, Young CA, Kim JE, Clemenson AM, Angst MS, Clark JD : Analgesic tolerance without demonstrable opioid-induced hyperalgesia: a double-blinded, randomized, placebo-controlled trial of sustained-release morphine for treatment of chronic nonradicular low-back pain. Pain 2012;153(8):1583-92 Journal
[40] Vondrackova D., Leyendecker P., Meissner W., Hopp M., Szombati I., Hermanns K., Ruckes C., Weber S., Grothe B., Fleischer W., Reimer K. : Analgesic efficacy and safety of oxycodone in combination with naloxone as prolonged release tablets in patients with moderate to severe chronic pain. The journal of pain : official journal of the American Pain Society 2008;9(12):1144-54 Journal
[43] Fleischmann RM, Caldwell JR, Roth SH, Tesser JRP, Olson W., Kamin M. : Tramadol for the treatment of joint pain associated with osteoarthritis: A randomized, double-blind, placebo-controlled trial. Current therapeutic research – clinical and experimental 2001;62(2):113-128 Link
[44] Hale ME, Zimmerman TR, Eyal E., Malamut R. : Efficacy and safety of a hydrocodone extended-release tablet formulated with abuse-deterrence technology in patients with moderate-to-severe chronic low back pain. Journal of opioid management 2015;11(6):507-18 Journal
[45] Webster LR, Butera PG, Moran LV, Wu N., Burns LH, Friedmann N. : Oxytrex minimizes physical dependence while providing effective analgesia: a randomized controlled trial in low back pain. The journal of pain : official journal of the American Pain Society 2006;7(12):937-46 Journal
[47] Breivik H., Ljosaa TM, Stengaard-Pedersen K., Persson J., Aro H., Villumsen J., Tvinnemose D. : A 6-months, randomised, placebo-controlled evaluation of efficacy and tolerability of a low-dose 7-day buprenorphine transdermal patch in osteoarthritis patients naive to potent opioids. Scandinavian journal of pain 2010;1(3):122-141 Link
[48] Freeman R., Raskin P., Hewitt DJ, Vorsanger GJ, Jordan DM, Xiang J., Rosenthal NR : Randomized study of tramadol/ acetaminophen versus placebo in painful diabetic peripheral neuropathy. Current medical research and opinion 2007;23(1):147-61 Journal
[49] Buynak R., Shapiro DY, Okamoto A., Van Hove I., Rauschkolb C., Steup A., Lange B., Lange C., Etropolski M. : Efficacy and safety of tapentadol extended release for the management of chronic low back pain: results of a prospective, randomized, doubleblind, placebo- and active-controlled Phase III study. Expert opinion on pharmacotherapy 2010;11(11):1787-804 Journal
[50] Matsumoto AK, Babul N., Ahdieh H. : Oxymorphone extended-release tablets relieve moderate to severe pain and improve physical function in osteoarthritis: results of a randomized, double-blind, placebo- and active-controlled phase III trial. Pain medicine (Malden, Mass.) 2005;6(5):357-66 Journal
[51] Gordon A., Callaghan D., Spink D., Cloutier C., Dzongowski P., O’Mahony W., Sinclair D., Rashiq S., Buckley N., Cohen G., Kim J., Boulanger A., Piraino PS, Eisenhoffer J., Harsanyi Z., Darke AC, Michalko KJ : Buprenorphine transdermal system in adults with chronic low back pain: a randomized, double-blind, placebo-controlled crossover study, followed by an open-label extension phase. Clinical therapeutics 2010;32(5):844-60 Journal
[52] Rauck RL, Nalamachu S., Wild JE, Walker GS, Robinson CY, Davis CS, Farr SJ : Single-entity hydrocodone extended-release capsules in opioid-tolerant subjects with moderate-to-severe chronic low back pain: a randomized double-blind, placebocontrolled study. Pain medicine (Malden, Mass.) 2014;15(6):975-85 Journal
[53] Thorne C., Beaulieu AD, Callaghan DJ, O’Mahony WF, Bartlett JM, Knight R., Kraag GR, Akhras R., Piraino PS, Eisenhoffer J., Harsanyi Z., Darke AC : A randomized, double-blind, crossover comparison of the efficacy and safety of oral controlled-release tramadol and placebo in patients with painful osteoarthritis. Pain research & management 2008;13(2):93-102
[54] Vojtassak J., Vojtassak J., Jacobs A., Rynn L., Waechter S., Richarz U. : A Phase IIIb, Multicentre, Randomised, Parallel-Group, Placebo-Controlled, Double-Blind Study to Investigate the Efficacy and Safety of OROS Hydromorphone in Subjects with Moderate-to-Severe Chronic Pain Induced by Osteoarthritis of the Hip or the Knee. Pain research and treatment 2011;2011 239501 Journal
[56] Katz N., Kopecky EA, O’Connor M., Brown RH, Fleming AB : A phase 3, multicenter, randomized, double-blind, placebocontrolled, safety, tolerability, and efficacy study of Xtampza ER in patients with moderate-to-severe chronic low back pain. Pain 2015;156(12):2458-67 Journal
[57] DeLemos BP, Xiang J., Benson C., Gana TJ, Pascual ML, Rosanna R., Fleming B. : Tramadol hydrochloride extended-release once-daily in the treatment of osteoarthritis of the knee and/or hip: a double-blind, randomized, dose-ranging trial. American journal of therapeutics 2011;18(3):216-26 Journal
[58] Hanna M., O’Brien C., Wilson MC : Prolonged-release oxycodone enhances the effects of existing gabapentin therapy in painful diabetic neuropathy patients. European journal of pain (London, England) 2008;12(6):804-13 Journal
[59] Schwartz S., Etropolski M., Shapiro DY, Okamoto A., Lange R., Haeussler J., Rauschkolb C. : Safety and efficacy of tapentadol ER in patients with painful diabetic peripheral neuropathy: results of a randomized-withdrawal, placebo-controlled trial. Current medical research and opinion 2011;27(1):151-62 Journal
[60] Hale M., Khan A., Kutch M., Li S. : Once-daily OROS hydromorphone ER compared with placebo in opioid-tolerant patients with chronic low back pain. Current medical research and opinion 2010;26(6):1505-18 Journal
[83] Reid MC, Engles-Horton LL, Weber MB, Kerns RD, Rogers EL, O’Connor PG : Use of opioid medications for chronic noncancer pain syndromes in primary care. Journal of general internal medicine 2002;17(3):173-9
[84] Ives TJ, Chelminski PR, Hammett-Stabler CA, Malone RM, Perhac JS, Potisek NM, Shilliday BB, DeWalt DA, Pignone MP : Predictors of opioid misuse in patients with chronic pain: a prospective cohort study. BMC health services research 2006;6 46 Journal
[85] Colburn JL, Jasinski DR, Rastegar DA : Long-term opioid therapy, aberrant behaviors, and substance misuse: comparison of patients treated by resident and attending physicians in a general medical clinic. Journal of opioid management 2012;8(3):153-60 Journal
[86] Coffin PO, Behar E., Rowe C., Santos GM, Coffa D., Bald M., Vittinghoff E. : Nonrandomized intervention study of naloxone coprescription for primary care patients receiving long-term opioid therapy for pain. Annals of internal medicine 2016;165(4):245-52 Link
Begrænsning af opioiddosis til 100 mg morfinekvivalenter hos patienter med kroniske nonmaligne smerter, der skal opstarte behandling med opioider
Langvarig opioidbehandling medfører hos de fleste patienter udvikling af tolerans, hvilket betyder, at dosis af opioid må øges for at den samme virkning opnås. Stigende doser opioid medfører øget forekomst af bivirkninger, især påvirkning af den endokrine funktion og den kognitive funktion. Samtidig øges risikoen for opioid-induceret hyperalgesi.
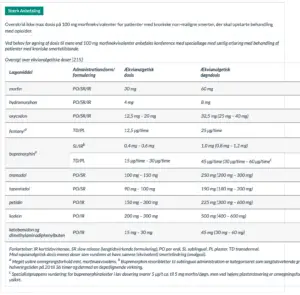
Nøgleinformationer

Rationale
Der er i formuleringen af anbefalingen lagt vægt på en progressiv øgning af sandsynligheden for utilsigtet ikke-dødelig og dødelig dosis ved øgning af opioiddosis. Disse outcome er sjældne ved doser under 50 mg morfinekvivalenter dagligt, men øges ved doser på 50-99 mg dagligt og yderligere ved doser over 100 mg.
Tilpasning
Den canadiske guideline anbefaler, at opioiddosis begrænses til 90 mg morfinekvivalenter. Begrundelsen for at reducere den anbefalede max dosis til 90 mg i stedet for 100 mg, som evidensen er baseret på, er, at man i nogle af de canadiske delstater allerede havde adopteret en guideline fra det amerikanske Center of Disease Control, hvor man anbefaler 90 mg som max dosis. For at fremme implementering af den canadiske guideline valgte man derfor 90 mg som max dosis.
Den canadiske retningslinje beskæftiger sig med patienter i langtidsbehandling, men arbejdsgruppen har valgt, at denne anbefaling omfatter alle patienter, der skal opstarte opioidbehandling.
Fokuseret Spørgsmål
Population: Patienter med kroniske ikke-maligne smerter, der påbegynder langtidsbehandling med opioider
Intervention: Begrænsning af opioiddosis til et specifikt maksimum
Sammenligning: Ingen maksimum opioid dosis

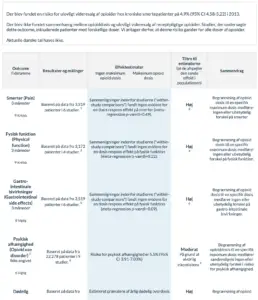

1. Systematisk oversigtsartikel Understøttende referencer: [57], [21], [6], [87], [1], [30],
2. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier ;
3. Systematisk oversigtsartikel Understøttende referencer: [57], [21], [1], [30],
4. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier ;
5. Systematisk oversigtsartikel Understøttende referencer: [21], [30], [57], [1], [6], [87],
6. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier ;
7. Psykisk afhængighed af receptpligtige opioider.
8. Primærstudie Understøttende referencer: [18], [34], [19], [20], [41], [26], [27], [46], [31],
9. Inkonsistente resultater: Alvorlig . Uforklarlig variation i resultater, estimaterne varierer meget(0.7%-15.7%). ; Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
10. Primærstudie Understøttende referencer: [42],
11. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Den population, der indgik i studiet stammer fra Ontario Drug Benefit Database, som indeholder oplysninger om patienter, der dækkes af forsikringsordningen. Denne population kan adskille sig fra andre populationer af patienter med kroniske non-maligne smertetilstande. ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
12. Primærstudie Understøttende referencer: [55],
13. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Alvorlig . Få hændelser ; Publikationsbias: Ingen betydelig .
14. Primærstudie Understøttende referencer: [15],
15. Risiko for bias: Alvorlig . Svarprocenten var 66%. Outcome var selvrapporteret. ; Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
Referencer
[1] Gana TJ, Pascual ML, Fleming RR, Schein JR, Janagap CC, Xiang J., Vorsanger GJ : Extended-release tramadol in the treatment of osteoarthritis: a multicenter, randomized, double-blind, placebo-controlled clinical trial. Current medical research and opinion 2006;22(7):1391-401 Journal
[6] Mangel AW, Bornstein JD, Hamm LR, Buda J., Wang J., Irish W., Urso D. : Clinical trial: asimadoline in the treatment of patients with irritable bowel syndrome. Alimentary pharmacology & therapeutics 2008;28(2):239-49 Journal
[15] Han B., Compton WM, Jones CM, Cai R. : Nonmedical Prescription Opioid Use and Use Disorders Among Adults Aged 18 Through 64 Years in the United States, 2003-2013. JAMA 2015;314(14):1468-78 Journal
[18] Cowan DT, Wilson-Barnett J., Griffiths P., Allan LG : A survey of chronic noncancer pain patients prescribed opioid analgesics. Pain medicine (Malden, Mass.) 2003;4(4):340-51 Pubmed
[19] Banta-Green CJ, Merrill JO, Doyle SR, Boudreau DM, Calsyn DA : Opioid use behaviors, mental health and pain– development of a typology of chronic pain patients. Drug and alcohol dependence 2009;104(1-2):34-42 Journal
[20] Manchikanti L., Pampati V., Damron KS, Beyer CD, Barnhill RC, Fellows B. : Prevalence of prescription drug abuse and dependency in patients with chronic pain in western Kentucky. The Journal of the Kentucky Medical Association 2003;101(11):511-7
[21] Rauck R., Rapoport R., Thipphawong J. : Results of a double-blind, placebo-controlled, fixed-dose assessment of once-daily OROS(R) hydromorphone ER in patients with moderate to severe pain associated with chronic osteoarthritis. Pain practice : the official journal of World Institute of Pain 2013;13(1):18-29 Journal
[26] Fleming MF, Davis J., Passik SD : Reported lifetime aberrant drug-taking behaviors are predictive of current substance use and mental health problems in primary care patients. Pain medicine (Malden, Mass.) 2008;9(8):1098-106 Journal
[27] Passik SD, Messina J., Golsorkhi A., Xie F. : Aberrant drug-related behavior observed during clinical studies involving patients taking chronic opioid therapy for persistent pain and fentanyl buccal tablet for breakthrough pain. Journal of pain and symptom management 2011;41(1):116-25 Journal
[30] Vorsanger GJ, Xiang J., Gana TJ, Pascual ML, Fleming RR : Extended-release tramadol (tramadol ER) in the treatment of chronic low back pain. Journal of opioid management 2008;4(2):87-97
[31] Hojsted J., Nielsen PR, Guldstrand SK, Frich L., Sjogren P. : Classification and identification of opioid addiction in chronic pain patients. European journal of pain (London, England) 2010;14(10):1014-20 Journal
[34] Adams EH, Breiner S., Cicero TJ, Geller A., Inciardi JA, Schnoll SH, Senay EC, Woody GE : A comparison of the abuse liability of tramadol, NSAIDs, and hydrocodone in patients with chronic pain. Journal of pain and symptom management 2006;31(5):465-76 Journal
[41] Edlund MJ, Sullivan M., Steffick D., Harris KM, Wells KB : Do users of regularly prescribed opioids have higher rates of substance use problems than nonusers?. Pain medicine (Malden, Mass.) 2007;8(8):647-56 Journal [42] Kaplovitch E., Gomes T., Camacho X., Dhalla IA, Mamdani MM, Juurlink DN : Sex differences in dose escalation and overdose death during chronic opioid therapy: a population-based cohort study. PloS one 2015;10(8):e0134550 Journal
[46] Schneider JP, Kirsh KL : Defining clinical issues around tolerance, hyperalgesia, and addiction: a quantitative and qualitative outcome study of long-term opioid dosing in a chronic pain practice. Journal of opioid management 2010;6(6):385-95
[55] Dunn KM, Saunders KW, Rutter CM, Banta-Green CJ, Merrill JO, Sullivan MD, Weisner CM, Silverberg MJ, Campbell CI, Psaty BM, Von Korff M. : Opioid prescriptions for chronic pain and overdose: a cohort study. Annals of internal medicine 2010;152(2):85-92 Journal
[57] DeLemos BP, Xiang J., Benson C., Gana TJ, Pascual ML, Rosanna R., Fleming B. : Tramadol hydrochloride extended-release once-daily in the treatment of osteoarthritis of the knee and/or hip: a double-blind, randomized, dose-ranging trial. American journal of therapeutics 2011;18(3):216-26 Journal
[87] Dapoigny M., Abitbol JL, Fraitag B. : Efficacy of peripheral kappa agonist fedotozine versus placebo in treatment of irritable bowel syndrome. A multicenter dose-response study. Digestive diseases and sciences 1995;40(10):2244-9
Begrænsning af opioiddosis til 50 mg morfinekvivalenter hos patienter med kroniske nonmaligne smerter, der skal opstarte behandling med opioider
Langvarig opioidbehandling medfører hos de fleste patienter udvikling af tolerans, hvilket betyder, at dosis af opioid må øges for at den samme virkning opnås. Stigende doser opioid medfører øget forekomst af bivirkninger, især påvirkning af den endokrine funktion og den kognitive funktion. Samtidig øges risikoen for opioid-induceret hyperalgesi.
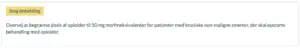
Nøgleinformationer

Rationale
Der er i formuleringen af anbefalingen lagt vægt på en stigende risiko for ikke-tilsigtet ikke-dødelig og dødelig overdosis ved stigende opioiddoser. Disse alvorlige outcome er meget sjældne ved doser under 50 mg morfinekvivalenter dagligt, men er øget hos patienter, der er i behandling med doser på 50-99 mg dagligt og – omend meget sjældne – så yderligere øget hos patienter, der er i behandling med doser på 100 mg eller mere.
Tilpasning
Den canadiske retningslinje beskæftiger sig med patienter i langtidsbehandling, men arbejdsgruppen har valgt, at denne anbefaling omfatter alle patienter, der skal opstarte opioidbehandling.
Fokuseret Spørgsmål
Population: Patienter med kroniske non-maligne smerter, som skal starte opioidbehandling
Intervention: Begrænsning af opioiddosis til et specifikt maksimum
Sammenligning: Ingen begrænsning af maksimum dosis

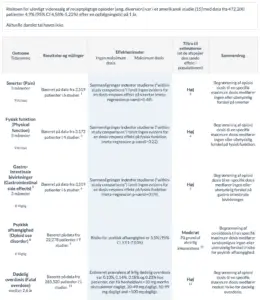

1. Systematisk oversigtsartikel Understøttende referencer: [21], [6], [87], [1], [30], [57],
2. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier ;
3. Systematisk oversigtsartikel Understøttende referencer: [21], [1], [30], [57],
4. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsagelig kommercielt finansierede studier ;
5. Kvalme, opkastninger, forstoppelse og diarré
6. Systematisk oversigtsartikel Understøttende referencer: [87], [6], [57], [21], [30], [1],
7. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig . Hovedsageligt kommercielt finnancerede studier. ;
8. Psykisk afhængighed af receptpligtige opioider
9. Primærstudie Understøttende referencer: [26], [41], [20], [19], [31], [18], [34], [27], [46],
10. Inkonsistente resultater: Alvorlig . Estimaterne varierer meget (0.7%-15.7%) ; Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
11. Primærstudie Understøttende referencer: [42],
12. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Den population, der indgik i studiet stammer fra Ontario Drug Benefit Database, som indeholder oplysninger om patienter, der dækkes af forsikringsordningen. Denne population kan adskille sig fra andre populationer af patienter med kroniske non-maligne smertetilstande. ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
13. Primærstudie Understøttende referencer: [55],
14. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Alvorlig . Få hændelser ; Publikationsbias: Ingen betydelig .
15. Primærstudie Understøttende referencer: [15],
16. Risiko for bias: Alvorlig . Lav svarprocent 66%. Outcome var selvrapporteret ; Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
Referencer
[1] Gana TJ, Pascual ML, Fleming RR, Schein JR, Janagap CC, Xiang J., Vorsanger GJ : Extended-release tramadol in the treatment of osteoarthritis: a multicenter, randomized, double-blind, placebo-controlled clinical trial. Current medical research and opinion 2006;22(7):1391-401 Journal
[6] Mangel AW, Bornstein JD, Hamm LR, Buda J., Wang J., Irish W., Urso D. : Clinical trial: asimadoline in the treatment of patients with irritable bowel syndrome. Alimentary pharmacology & therapeutics 2008;28(2):239-49 Journal
[15] Han B., Compton WM, Jones CM, Cai R. : Nonmedical Prescription Opioid Use and Use Disorders Among Adults Aged 18 Through 64 Years in the United States, 2003-2013. JAMA 2015;314(14):1468-78 Journal
[18] Cowan DT, Wilson-Barnett J., Griffiths P., Allan LG : A survey of chronic noncancer pain patients prescribed opioid analgesics. Pain medicine (Malden, Mass.) 2003;4(4):340-51 Pubmed
[19] Banta-Green CJ, Merrill JO, Doyle SR, Boudreau DM, Calsyn DA : Opioid use behaviors, mental health and pain– development of a typology of chronic pain patients. Drug and alcohol dependence 2009;104(1-2):34-42 Journal
[20] Manchikanti L., Pampati V., Damron KS, Beyer CD, Barnhill RC, Fellows B. : Prevalence of prescription drug abuse and dependency in patients with chronic pain in western Kentucky. The Journal of the Kentucky Medical Association 2003;101(11):511-7
[21] Rauck R., Rapoport R., Thipphawong J. : Results of a double-blind, placebo-controlled, fixed-dose assessment of once-daily OROS(R) hydromorphone ER in patients with moderate to severe pain associated with chronic osteoarthritis. Pain practice : the official journal of World Institute of Pain 2013;13(1):18-29 Journal
[26] Fleming MF, Davis J., Passik SD : Reported lifetime aberrant drug-taking behaviors are predictive of current substance use and mental health problems in primary care patients. Pain medicine (Malden, Mass.) 2008;9(8):1098-106 Journal
[27] Passik SD, Messina J., Golsorkhi A., Xie F. : Aberrant drug-related behavior observed during clinical studies involving patients taking chronic opioid therapy for persistent pain and fentanyl buccal tablet for breakthrough pain. Journal of pain and symptom management 2011;41(1):116-25 Journal
[30] Vorsanger GJ, Xiang J., Gana TJ, Pascual ML, Fleming RR : Extended-release tramadol (tramadol ER) in the treatment of chronic low back pain. Journal of opioid management 2008;4(2):87-97
[31] Hojsted J., Nielsen PR, Guldstrand SK, Frich L., Sjogren P. : Classification and identification of opioid addiction in chronic pain patients. European journal of pain (London, England) 2010;14(10):1014-20 Journal
[34] Adams EH, Breiner S., Cicero TJ, Geller A., Inciardi JA, Schnoll SH, Senay EC, Woody GE : A comparison of the abuse liability of tramadol, NSAIDs, and hydrocodone in patients with chronic pain. Journal of pain and symptom management 2006;31(5):465-76 Journal
[41] Edlund MJ, Sullivan M., Steffick D., Harris KM, Wells KB : Do users of regularly prescribed opioids have higher rates of substance use problems than nonusers?. Pain medicine (Malden, Mass.) 2007;8(8):647-56 Journal [42] Kaplovitch E., Gomes T., Camacho X., Dhalla IA, Mamdani MM, Juurlink DN : Sex differences in dose escalation and overdose death during chronic opioid therapy: a population-based cohort study. PloS one 2015;10(8):e0134550 Journal
[42] Kaplovitch E., Gomes T., Camacho X., Dhalla IA, Mamdani MM, Juurlink DN : Sex differences in dose escalation and overdose death during chronic opioid therapy: a population-based cohort study. PloS one 2015;10(8):e0134550 Journal
[46] Schneider JP, Kirsh KL : Defining clinical issues around tolerance, hyperalgesia, and addiction: a quantitative and qualitative outcome study of long-term opioid dosing in a chronic pain practice. Journal of opioid management 2010;6(6):385-95
[55] Dunn KM, Saunders KW, Rutter CM, Banta-Green CJ, Merrill JO, Sullivan MD, Weisner CM, Silverberg MJ, Campbell CI, Psaty BM, Von Korff M. : Opioid prescriptions for chronic pain and overdose: a cohort study. Annals of internal medicine 2010;152(2):85-92 Journal
[57] DeLemos BP, Xiang J., Benson C., Gana TJ, Pascual ML, Rosanna R., Fleming B. : Tramadol hydrochloride extended-release once-daily in the treatment of osteoarthritis of the knee and/or hip: a double-blind, randomized, dose-ranging trial. American journal of therapeutics 2011;18(3):216-26 Journal
[87] Dapoigny M., Abitbol JL, Fraitag B. : Efficacy of peripheral kappa agonist fedotozine versus placebo in treatment of irritable bowel syndrome. A multicenter dose-response study. Digestive diseases and sciences 1995;40(10):2244-9
Omlægning til andre opioider
Toleransudvikling overfor smerter og bivirkninger sker ikke tidsmæssig parallelt. Desuden kan effekten på smerterne samt udvikling af bivirkninger variere fra et opioid til at andet opioid hos den enkelte patient.

Praktiske Oplysninger
Omlægning til et andet opioid kan være indiceret ved invaliderende smerter, uacceptable bivirkninger og/eller omlægning til en anden administrationsmåde, f.eks. fra peroral indgift til transdermal administration eller som led i dosisreduktion af opioidbehandlingen.
Ved beregning af den nye dosis opioid anvendes omregningstabel for opioider (se den Nationale Rekommendationsliste for behandling af kroniske nociceptive smerter), men vær opmærksom på, at der kan være store individuelle forskelle på effekten af en given dosis hos forskellige patienter. Den beregnede dosis af det nye opioid reduceres med 25-50% for at undgå overdosering. Hvis indikationen for omlægninger er uacceptable smerter, kan man i nogle tilfælde give den beregnede dosis uden reduktion.
Følgende retningslinje kan anvendes, hvis indikationen for omlægningen er dosis reduktion: Reducerer dosis af det aktuelle opioid med 10-30% og start med det nye opioid med mindst mulige totale daglige dosis for det pågældende præparat.
Reducerer dosis af det aktuelle opioid med 10-25% om ugen under samtidig optrapning af det nye opioid med 10-20%. Omlægningen foretages over 3-4 uger.
Nøgleinformationer
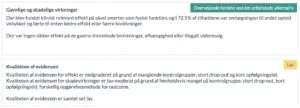

Rationale
Der er i formuleringen af anbefalingen lagt vægt på, at der ved omlægning til andet opioid kan være en klinisk relevant effekt på såvel smerter som fysisk funktion og føre til enten bedre effekt eller færre bivirkninger. Samtidig viste evidens af moderat kvalitet ingen forværring hvad angår gastro-intestinale bivirkninger, afhængighed eller illegalt videresalg.
Fokuseret Spørgsmål
Population: Patienter med kroniske ikke-maligne smerter med vedvarende funktionshæmmende (“problematic”) smerter og/eller uacceptable bivirkninger
Intervention: Omlægning til behandling med andre opioider
Sammenligning: Ingen ændring i opioidbehandlingen

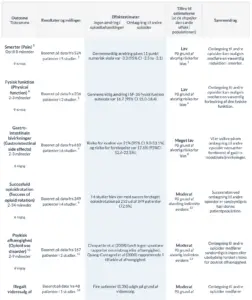

1. Smerter målt på en 11-punkts numerisk skala fra 0 til 10, højere værre
2. Systematisk oversigtsartikel Understøttende referencer: [89], [88], [91], [93], [95],
3. Risiko for bias: Alvorlig . Ingen kontrolgruppe. Stort frafald (Galvez et al (2013) havde stort frafald på 25% og Choquette et al (2008) et frafald på 24% for effektmålene. ; Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
4. Målt ved SF-36 fysisk funktion subskala, 0-100, højere er bedre.
5. Systematisk oversigtsartikel Understøttende referencer: [91], [88],
6. Risiko for bias: Alvorlig . Ingen kontrolgruppe. Stort frafald (Galvez et al (2013) havde stort frafald på 25% og Choquette et al (2008) et frafald på 24% for effektmålene. ; Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
7. Systematisk oversigtsartikel Understøttende referencer: [88], [91], [89], [90], [95], [94],
8. Risiko for bias: Alvorlig . Ingen kontrolgruppe ; Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
9. Systematisk oversigtsartikel Understøttende referencer: [88], [92], [91], [95],
10. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Alvorlig . Succesfuld rotation blev ikke målt på samme måde: To af studierne (Malinoff et al and Rhodin et al) definerede manglende succes som “ophørte ikke med (den oprindelige) behandling” (dvs. manglende effekt eller uacceptable bivirkninger). Choquette et al and Galvez et al inkluderede patienter fra et studie og definerede manglende succes som “fortsatte ikke i studiet”, som både inkluderede manglende effekt og uacceptable bivirkninger samt “manglende kompliance” og “trak tilsagn om deltagelse tilbage”. ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
11. Psykisk afhængighed af receptpligtige opioider
12. Systematisk oversigtsartikel Understøttende referencer: [90], [88],
13. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Alvorlig . Choquette et al (2008) forlod sig på patienters selvrapport relied om afhængighed og fulgte kun patienterne i 2 måneder ; Upræcist effektestimat: Ingen betydelig . Publikationsbias: Ingen betydelig .
14. Primærstudie Understøttende referencer: [92],
15. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Alvorlig . Få patienter inkluderet i studiene ;
Referencer
[88] Choquette D., McCarthy TG, Rodrigues JF, Kelly AJ, Camacho F., Horbay GL, Husein-Bhabha FA : Transdermal fentanyl improves pain control and functionality in patients with osteoarthritis: an open-label Canadian trial. Clinical rheumatology 2008;27(5):587-95 Link
[89] Gatti A., Reale C., Luzi M., Canneti A., Mediati RD, Vellucci R., Mammucari M., Sabato AF : Effects of opioid rotation in chronic pain patients: ORTIBARN study. Clinical drug investigation 2010;30 Suppl 2 39-47 Link
[90] Quang-Cantagrel ND, Wallace MS, Magnuson SK : Opioid substitution to improve the effectiveness of chronic noncancer pain control: a chart review. Anesthesia and analgesia 2000;90(4):933-7 Link
[91] Galvez R., Schafer M., Hans G., Falke D., Steigerwald I. : Tapentadol prolonged release versus strong opioids for severe, chronic low back pain: results of an open-label, phase 3b study. Advances in therapy 2013;30(3):229-59 Link
[92] Rhodin A., Gronbladh L., Nilsson LH, Gordh T. : Methadone treatment of chronic non-malignant pain and opioid dependence– a long-term follow-up. European journal of pain 2006;10(3):271-8 Link
[93] Grilo RM, Bertin P., Di Fazano CS, Coyral D., Bonnet C., Vergne P., Treves R. : Opioid rotation in the treatment of joint pain. A review of 67 cases. Joint bone spine 2002;69(5):491-494 Link
[94] Sekhon R., Aminjavahery N., Davis CNJ, Roswarski MJ, Robinette C. : Compliance with opioid treatment guidelines for chronic non-cancer pain (CNCP) in primary care at a Veterans Affairs Medical Center (VAMC). Pain medicine (Malden, Mass.) 2013;14(10):1548-56 Journal
[95] Malinoff HL, Barkin RL, Wilson G. : Sublingual buprenorphine is effective in the treatment of chronic pain syndrome. American journal of therapeutics 2005;12(5):379-84 Link
Patienter i behandling med 100 mg morfinekvivalenter eller mere
Behandling med høje doser opioider er forbundet med øget forekomst af bivirkninger, speciel kognitiv dysfunktion og endokrine forstyrrelser.

Praktiske Oplysninger
Alle patienter i langtids opioidbehandling i alle doseringer bør regelmæssigt vurderes og rådgives vedrørende fordele og ulemper ved fortsat opioidbehandling. Vurderingen kan med fordel foretages hver 2.-3. måned og mindst hvert halve år.
Fordelene ved opioidbehandling kan aftage over tid på grund af udvikling af tolerans og/eller hyperalgesi. For nogle patienter kan det vise sig helt eller delvist ved gennembrudsabstinenssymptomer. Smerteforværring som led i abstinens kan af patienten tolkes som forværring af de oprindelige smerter. De potentielle skadelige effekter af opioidbehandlingen øges ved stigende doser, f.eks. depressive symptomer, hormonforstyrrelser, søvnforstyrrelser og opioidinduceret hyperalgesi.
Patienter i opioidbehandling med høje doser (100 mg eller mere) bør tilbydes gradvis aftrapning. Balancen mellem fordele og ulemper bliver ofte ufavorabel ved doser over 100 mg.
Patienterne bør medinddrages i en diskussion om fordelene ved en gradvis aftrapning, inklusiv mulighederne for en bedre smertekontrol og livskvalitet. Patienten skal forberedes til aftrapningen ved optimerering af anden farmakologisk smertebehandling og ikkefarmakologisk smertebehandling, der skal sættes realistiske mål, den psykosociale støtte skal optimeres, et skema for dosisreduktioner skal udarbejdes, opfølgning skal planlægges, og der skal lægge en plan for håndtering af abstinenssymptomer og smerteforværring. Det er vigtigt at patienten er tryg ved situationen og aftrapningsforløbet. Aftrapningsforløbet skal planlægges i forhold til patientens øvrige situation, f.eks. i forhold til arbejdssituation og familiære situation, således at der er størst mulig ro omkring patienten og størst mulige støttemuligheder fra omgivelsernes side.
Reduktion af opioiddosis skal foretages langsomt under tæt kontakt med patienten for at undgå smerteforværring, funktionsnedsættelse og svære abstinenssymptomer. En gradvis dosisreduktion med 10-20% morfinekvivalenter hver 2.-4. uge med hyppig opfølgning kan være en acceptabel aftrapningshastighed. Tæt opfølgning af tilstanden er nødvendig, således at voldsomme abstinenssymptomer og/eller voldsom smerteforværring kan håndteres i tide. Både behandler og patient skal være opmærksom på at smerter som led i abstinens kan mistolkes som forværring af de oprindelige smerter. Omlægning fra et hurtigtvirkende opioid til et depotopioid i en fast dosering inden aftrapningen påbegyndes, kan hjælpe med at fastholde aftrapningsplanen. ,
Andre aftrapningsmetoder:
- Hurtig reduktion over få dage eller få uger. Denne metode kan medføre svære abstinenssymptomer.
- Omlægning til metadon eller suboxone og derefter aftrapning. Denne metoder kræver særlig erfaring og bør kun foretages af rutinerede specialister.
Hvis aftrapningen bliver for svær for patienten på grund af voldsomme abstinenssymptomer eller der forekommer smerteforværring, der varer længere end 4 uger, kan der pauseres i aftrapningen med re-evaluering af situationen og revision af aftrapningsplanen.
Patienten bør motiveres til at gå ned til lavest mulige dosis uden tab af funktionsevne. Nogle patienter vil ikke kunne trappe helt ud, men enhver dosisreduktion kan være fordelagtig.
Nøgleinformationer
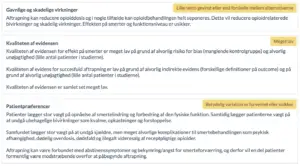
Rationale
Der er i formuleringen af anbefalingen lagt vægt på, at aftrapning af opioiddosis kan reducere forekomst af opioid-relaterede bivirkninger, herunder kognitiv dysfunktion og reducere sandsynligheden for dødelige og ikke-dødelige utilsigtede overdoseringer.
Fokuseret Spørgsmål
Population: Patienter med kroniske non-maligne smerter, som er i opioidbehandling og som har vedvarende ukontrollable smerter
Intervention: Aftrapning af opioider
Sammenligning: Uændret behandling med opioider

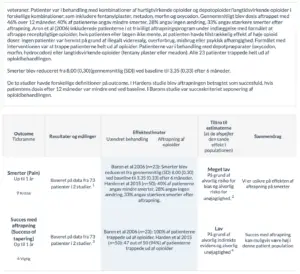
1. Primærstudie Understøttende referencer: [97], [96],
2. Risiko for bias: Alvorlig . To af tre studier (Baron et al 2006, Harden et al 2015) implementerede en aftrapnings-strategi uden en kontrolgruppe ; Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Alvorlig . Få patienter inkluderet i studiene ;
3. Systematisk oversigtsartikel Understøttende referencer: [96], [97],
4. Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Alvorlig . De to studier havde forskellig definitioner på “succes med aftrapning”. Baron et al (2006) inkluderede patienterne i et frivilligt aftrapningsprogram under indlæggelse med formålet at aftrappe receptpligtige opioider hvis patienten eller lægen ikke mente at patienten havde tilstrækkelig effekt af høje opioid doser. Ingen patieneter var henvist på grund af illegalt videresalg, overforbrug, misbrug eller psykisk afhængighed. Formålet med interventionen var at trappe patienterne helt ud af opioider. Harden et al (2015) inkluderede patienter fra en oversigt over patienter, der var påbegyndt aftrapning på et hospital for veteraner. Aftrapningen blev betragtet som succesfuld, hvis patientens dosis efter 12 måneder var mindre end ved baseline. ; Upræcist effektestimat: Alvorlig . Få patienter inkluderet i studierne ;
Referencer
[96] Harden P., Ahmed S., Ang K., Wiedemer N. : Clinical Implications of Tapering Chronic Opioids in a Veteran Population. Pain medicine 2015;16(10):1975-81 Link
[97] Baron MJ, McDonald PW : Significant pain reduction in chronic pain patients after detoxification from high-dose opioids. Journal of opioid management 2006;2(5):277-82 Link
Problemer med aftrapning
Aftrapning af opioider kan være meget vanskelig for patienter på grund af forekomst af svære abstinenssymptomer, psykisk afhængighed og smerteforværring.
Nøgleinformationer
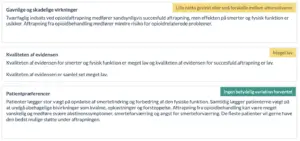
Rationale
Der er i formuleringen af anbefalingen lagt vægt på, at for patienter, der er motiverede for aftrapning af opioidbehandling, men som oplever store udfordringer med afrapningen, vil en tværfaglig indsat sandsynligvis øge antal af patienter, der gennemfører aftrapningen – eller en betydelig aftrapning af opioid dosis.
Fokuseret Spørgsmål
Population: Patiener som ønsker at aftrappe opioidbehandlingen, og som oplever svære problemer med det
Intervention: Tværfaglig indsats
Sammenligning: Fortsætte uden tværfaglig indsats
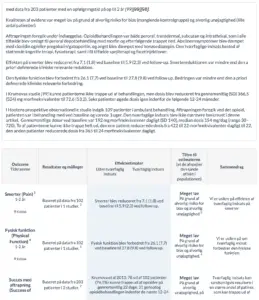

1. Målt på en 11-punkt numerisk skala (NRS) 0-10, højere værre
2. Primærstudie Understøttende referencer: [99],
3. Risiko for bias: Alvorlig . Ingen kontrolgruppe ; Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Alvorlig . Få patienter inkluderet i studierne ;
4. Målt på en 100 point SF-36 fysisk kompont sum-score, 0-100, højere bedre
5. Systematisk oversigtsartikel Understøttende referencer: [99],
6. Risiko for bias: Alvorlig . Ingen kontrolgruppe ; Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Alvorlig . Få patienter inkluderet i studierne ;
7. Systematisk oversigtsartikel Understøttende referencer: [98], [99],
8. Risiko for bias: Alvorlig . Ingen kontrolgruppe ; Inkonsistente resultater: Ingen betydelig . Manglende overførbarhed: Ingen betydelig . Upræcist effektestimat: Alvorlig . Få patienter inkluderet i studierne ;
Referencer
[98] Hooten WM, Mantilla CB, Sandroni P., Townsend CO : Associations between heat pain perception and opioid dose among patients with chronic pain undergoing opioid tapering. Pain medicine (Malden, Mass.) 2010;11(11):1587-98 Journal
[99] Krumova EK, Bennemann P., Kindler D., Schwarzer A., Zenz M., Maier C. : Low pain intensity after opioid withdrawal as a first step of a comprehensive pain rehabilitation program predicts long-term nonuse of opioids in chronic noncancer pain. The Clinical journal of pain 2013;29(9):760-9 Journal
Baggrund
Epidemiologiske undersøgelser i den danske befolkning har vist, at prævalensen af kroniske smerter (smertevarighed ≥ 6 måneder) i den danske befolkning (≥ 16 år) er 26,8 %, svarende til at godt 1,2 millioner danskere over 16 år lever med kroniske smerter [210].
Kroniske smerter påvirker både funktionsevnen og den helbredsrelaterede livskvalitet [143][168][207][121][194] og er forbundet med invaliditet, tabt arbejdsfortjeneste og reduceret arbejdsevne [61][204][189][181]. Kroniske non-maligne smertetilstande kan inddeles i smerter forårsaget af vævsskade (nociceptive smerter)(fx arthrose) og smerter forårsaget af sygdomme i (fx diabetisk polyneurpati) eller skade på nervesystemet (posttraumatisk neuropati) samt smerter, som hverken er nociceptive eller neuropatiske, men hvor central sentivisering formentlig spiller en rolle (fx generaliserede muskuloskeletale smerter, fibromyalgi, piskesmældslæsion (http://www.iasp-pain.org/terminology). Opioider kan være en behandlingsmulighed ved kroniske smerter, mens non-opioide smertestillende midler som antidepressiva og antiepileptika oftest anvendes i smertestillende øjemed ved behandling af neuropatiske smerter og smerter som led i central sensitivering.
I 2010 var 4,5% den danske befolkning ≥ 16 år i langtidsbehandling med opioider svarende til godt 200.000 personer [213]. Sundhedsstyrelsen har lavet en kortlægning af opioidforbruget i Danmark i 2016, og en af konklusionerne var, at forbruget af opioider er højere i Danmark sammenlignet med de øvrige nordiske lande.
Særligt ligger forbruget af tramadol markant højere i Danmark end forbruget i de øvrige nordiske lande Forbruget af opioider er steget gennem de seneste år, særligt i USA, Canada og andre lande, men også i Danmark [147][145][211]. Tilsyneladende er det stigende forbrug af opioider ikke korreleret til hverken en tilsvarende stigning i prævalencen af kroniske smerter eller ny evidens for en bedre effekt af opioider [209]. Stigningen kan formentlig delvis forklares ved en aggressiv markedsføring samt en øget opmærksomhed på forekomst og behandling af kroniske smerter [174][117][149][206].
Langtidsbehandling med opioider kan medføre en række bivirkninger og andre problemer som f.eks. gastro-intestinale bivirkninger som kvalme, opkastninger og obstipation, kognitive problemer med hukommelses- og koncentrationsbesvær og sedation, fysisk og psykisk afhængighed, toleransudvikling (og deraf følgende aftagende effekt), opioid-induceret hyperalgesi og påvirkning af immunsystemet og det endokrine system [212][193][152][138][185]. Nogle af disse bivirkninger er meget hyppige, fx obstipation, nogle er dosisafhængige, fx kognitive bivirkninger og specielt sedation, mens andre er sjældne, men alvorlige, fx psykisk afhængighed og opioidinduceret hyperalgesi. Opioidinduceret obstipation er en acceptabel bivirkning og skal altid søges behandlet, mens sedation bør medføre dosisreduktion, omlægning til et andet opioid eller eventuelt seponering.
Sundhedsstyrelsen har i 2018 revideret vejledningen om behandling med afhængighedsskabende lægemidler. Af denne fremgår bl.a., at når der opstartes en behanding med opioider skal der udarbejdes en behandlingsplan, som skal omfatte den forventede behandlingsvarighed, målet med behandlingen, samt planlagt opfølgningstid. Receptfornyelse bør foregå ved personligt fremmøde; dog kan der for patienter i et stabilt og længerevarende behandlingsforløb undtagelsesvis besluttes, at fremmødet kan ske hver anden eller hver tredje måned, dog mindst hvert halve år. Behandlingen skal tilrettelægges som en vedligeholdelsesbehandling med depotpræparater i faste doseringer og doseringsintervaller, hvor patienten ikke direkte må kunne registrere den enkelte dosisindgift.
Kombination af opioider med benzodiazepiner bør formentlig undgås på grund af øget risiko for skadelig effekt [175][163][42][214]. To studier har dog ikke vist øget risiko for kombinationen [19][136].
Beskrivelse af anbefalingernes styrke og implikationer
Formulering af evidensbaserede anbefalinger:
En anbefaling kan enten være for eller imod en given intervention. En anbefaling kan enten være stærk eller svag/betinget. Ved evidens vælges en af følgende fire typer af anbefalinger
Stærk anbefaling for (Grøn)
Der gives en stærk anbefaling for, når der er pålidelig evidens, der viser, at de samlede fordele ved interventionen er klart større end ulemperne.
Det er klart, at fordelene opvejer ulemperne. Det betyder, at alle, eller næsten alle, patienter vil ønske den anbefalede intervention
Ordlyd: Giv/brug/anvend…
Følgende vil trække i retning af en stærk anbefaling for:
Høj eller moderat tiltro til de estimerede effekter.
Stor gavnlig effekt og ingen eller få skadevirkninger.
Patienternes værdier og præferencer er velkendte og ensartet til fordel for interventionen.
Implikationer:
De fleste patienter vurderes at ønske interventionen.
Langt de fleste klinikere vil tilbyde interventionen.
Stærk anbefaling imod (Grøn+Rød)
Der gives en stærk anbefaling imod, når der er der er høj tiltro til, der viser, at de samlede ulemper er klart større end fordelene. Det samme gælder, hvis der er stor tiltro til, at en intervention er nyttesløs.
Ordlyd: Giv ikke/brug ikke/anvend ikke/undlad at…
Følgende vil trække i retning af en stærk anbefaling imod:
Høj eller moderat tiltro til de estimerede effekter.
Der er stor tiltro til, at interventionen ikke gavner, eller at den gavnlige effekt er lille.
Der er stor tiltro til, at interventionen har betydelige skadevirkninger.
Patienternes værdier og præferencer er velkendte og ensartede imod interventionen.
Implikationer:
De fleste patienter vurderes ikke at ville ønske interventionen.
Klinikeren vil meget sjældent tilbyde interventionen.
Svag anbefaling for (Gul)
Der gives en svag anbefaling for intervention en, når det vurderes, at fordelene ved interventionen er marginalt større end ulemperne, eller den tilgængelige evidens ikke kan udelukke en væsentlig fordel ved en eksisterende praksis, samtidig med at skadevirkningerne er få eller fraværende. Der er større mulighed for variation i individuelle præferencer.
Ordlyd: Overvej at…
Følgende vil trække i retning af en svag anbefaling for:
Lav eller meget lav tiltro til de estimerede effekter.
Balancen mellem gavnlige og skadelige virkninger ikke er entydig.
Patienternes præferencer og værdier vurderes at variere væsentligt, eller de er ukendte.
Implikationer:
De fleste patienter vurderes at ønske interventionen, men nogen vil afstå.
Klinikeren vil skulle bistå patienten med at træffe en beslutning, der passer til patientens værdier og præferencer.
Svag anbefaling imod (Gul+Rød)
Der gives en svag anbefaling imod interventionen, når ulemperne ved interventionen vurderes at være større end fordelene, men hvor man ikke har høj tiltro til de estimerede effekter. Den svage anbefaling imod, anvendes også hvor der er stærk evidens for både gavnlige og skadelige virkninger, men hvor balancen mellem dem er vanskelig at afgøre.
Ordlyd: Anvend kun … efter nøje overvejelse, da den gavnlige effekt er usikker og/eller lille, og der er dokumenterede skadevirkninger såsom…
Følgende vil trække i retning af en svag anbefaling imod:
Lav eller meget lav tiltro til de estimerede effekter. Balancen mellem gavnlige og skadelige virkninger ikke er entydig.
Skadevirkningerne vurderes at være marginalt større end den gavnlige effekt.
Patienternes præferencer og værdier vurderes at variere væsentligt, eller de er ukendte.
Implikationer:
De fleste patienter vurderes at ville afstå fra interventionen, men nogen vil ønske den. Klinikeren vil skulle bistå patienten med at træffe en beslutning, der passer til patientens værdier og præferencer.
Formulering af anbefaling ved mangel på evidens:
God praksis anbefaling (Grå)
God praksis anvendes, når der ikke foreligger relevant evidens, og bygger således udelukkende på faglig konsensus blandt medlemmerne af arbejdsgruppen. Anbefalingen kan være enten for eller imod interventionen. Da der udelukkende er tale om faglig konsensus, er denne type anbefaling svagere end de evidensbaserede anbefalinger, uanset om de evidensbaseret er stærke eller svage.
De to typer af anbefalinger til god praksis anbefalinger
Ordlyd:
For:
Det er god praksis at overveje….
Imod:
Det er ikke god praksis rutinemæssigt at…
Beskrivelse af anvendt metode
Denne retningslinje er udarbejdet på grundlag af en eksisterende canadisk guideline ”The 2017 Canadian Guideline for Opioids for Chronic Non-Cancer Pain”. Den canadiske guideline er udarbejdet efter GRADE metoden på baggrund af tidligere publicerede guidelines ([150][139][167][195][172][184][196] samt systematiske oversigter og meta-analyser til besvarelse af de fokuserede spørgsmål.
Præmissen for adaptationen er, at der ikke stilles nye spørgsmål og ikke foretages nye litteratursøgninger. Den canadiske retningslinje er gennemgået, de valgte outcomes er diskuteret og fundet relevante for danske forhold, det er vurderet om hvert enkelt outcome skal være et kritisk eller et vigtigt outcome, evidensen er gennemgået, og der er udarbejdet nye anbefalinger. For hver anbefaling er de gavnlige og skadelige virkninger, kvaliteten af evidensen og evidenstabeller samt patientpræferencer blevet diskuteret. Herefter blev der taget stilling til, hvorledes anbefalingen skulle lyde, og hvilke praktiske oplysninger, det var vigtigt at formidle.
Der er suppleret med danske tal på dødelig overdosis og ikke-dødelig overdosis. Det var ikke muligt at finde danske tal vedrørende illegalt brug. Det var heller ikke muligt at få fuldtekst versioner af tre af referencerne [70][68][71].
Mindste klinisk relevante forskel for smerter på en 10-cm visuel analog skala (VAS) er en reduktion på 1 cm. Mindste klinisk relevante forskel for fysisk funktion på en 100 point SF-36 fysisk kompont sum-score er en øgning på 5 point.
Implementering
Dette afsnit beskriver, hvilke aktører (organisationer, faggrupper, myndigheder), der har et medansvar for at sikre udbredelsen af kendskabet til samt anvendelse af retningslinjens anbefalinger hos det sundhedsfaglige personale, der i den kliniske praksis møder patienter med kroniske non-maligne smerter og skal tage stilling behandling af denne patientgruppe. Afsnittet indeholder desuden arbejdsgruppens forslag til de konkrete aktiviteter, som de pågældende aktører kan iværksætte for at understøtte implementeringen.
Regionerne og regionernes sygehuse spiller en vigtig rolle i at understøtte implementeringen af den nationale kliniske retningslinje gennem formidling af retningslinjens indhold og ved at understøtte retningslinjens anvendelse i praksis. For at understøtte retningslinjens anvendelse lokalt er det hensigtsmæssigt, at den nationale kliniske retningslinje samstemmes med eller integreres i de forløbsbeskrivelser, instrukser og vejledninger, som allerede anvendes her. Regionerne bør således sikre, at de anbefalinger, som må være relevante for specialiserede afdelinger på sygehusniveau, indarbejdes i instrukser og vejledninger i den pågældende region.
For almen praksis indebærer det, at anbefalinger fra den nationale kliniske retningslinje indarbejdes i regionernes forløbsbeskrivelser for kroniske smertetilstande. Således vil de evidensbaserede relevante anbefalinger indgå i de behandlingsvejledninger, som alment praktiserende læger allerede anvender, og som forholder sig til organisering i øvrigt i den pågældende region. Forløbsbeskrivelserne kan med fordel indeholde et link til den fulde nationale kliniske retningslinje.
Herudover kan der med fordel indsættes et link til den nationale kliniske retningslinje i lægehåndbogen. Regionernes praksiskonsulenter kan desuden have en rolle i at tage stilling til den konkrete implementering.
De faglige selskaber er en vigtig aktør i at udbrede kendskabet til retningslinjen. Sundhedsstyrelsen foreslår således, at den nationale kliniske retningslinje omtales på de relevante faglige selskabers hjemmeside, evt. med orientering om, hvad den indebærer for det pågældende speciale og med et link til den fulde version af retningslinjen. Sundhedsstyrelsen foreslår ligeledes, at retningslinjen præsenteres på årsmøder i regi af de faglige selskaber og på lægedage. Information kan også formidles via medlemsblade og elektroniske nyhedsbreve.
Sundhedsstyrelsen foreslår desuden, at retningslinjens indhold formidles til patienterne, og at relevante patientforeninger kan spille en rolle heri.
Implementering af national klinisk retningslinje for opioidbehandling af kroniske non-maligne smerter er som udgangspunkt et regionalt ansvar. Dog ønsker Sundhedsstyrelsen at understøtte implementeringen. I foråret 2014 publicerede Sundhedsstyrelsen således en værktøjskasse med konkrete redskaber til implementering. Den er tilgængelig som et elektronisk opslagsværk på Sundhedsstyrelsens hjemmeside. Værktøjskassen bygger på evidensen for effekten af interventioner, og den er tænkt som en hjælp til lederen eller projektlederen, der lokalt skal arbejde med implementering af forandringer af et vist omfang.
Foruden den fulde retningslinje udgives en quick guide. Quick guiden er en kort version på 1-2 A4-ark. Den gengiver alene retningslinjens anbefalinger og evt. centrale budskaber, med angivelse af evidensgraduering og anbefalingens styrke.
Arbejdsgruppen
Arbejdsgruppen for NKR for opioidbehandling af kroniske non-maligne smerter består af følgende personer:
- Marlene Øhrberg Krag, Formand, Sundhedsstyrelsen
- Martin Rasmussen, Dansk Karkirurgisk Selskab
- Kristian Stengaard-Pedersen, Dansk Reumatologisk Selskab
- Eva Sædder, Dansk Selskab for Klinisk Farmakologi
- Martin Bach Jensen, Dansk Selskab for almen Medicin
- Lasse Østergaard Andersen, Dansk Selskab for Anæstesi og Intensiv Medicin
- Lars Bye Møller, Foreningen af Kroniske Smertepatienter
- Simona Alexandra Beniczky, Dansk Neurologisk Selskab
Fagkonsulent Jette Højsted har som en del af sekretariatet, jf. nedenfor, været overordnet ansvarlig for litteraturgennemgangen og for at udarbejde udkast til retningslinjen til drøftelse i arbejdsgruppen.
Habilitetsforhold
En person, der virker inden for det offentlige, og som har en personlig interesse i udfaldet af en konkret sag, må ikke deltage i behandlingen af denne sag. Hvis en person er inhabil, er der risiko for, at han eller hun ikke er uvildig ved vurderingen af en sag. Der foreligger habilitetserklæringer for alle arbejdsgruppemedlemmer. Habilitetserklæringerne kan tilgås på Sundhedsstyrelsens hjemmeside.
Sekretariat
Sekretariatet for arbejdsgruppen:
- Marlene Øhrberg Krag, formand, Sundhedsstyrelsen
- Maria Herlev Ahrenfeldt, projektleder, Sundhedsstyrelsen
- Britta Tendal, metodekonsulent, Sundhedsstyrelsen
- Birgitte Holm Petersen, søgespecialist, Sundhedsstyrelsen
- Jette Højsted, fagkonsulent, Sundhedsstyrelsen
Peer review og offentlig høring
Den nationale kliniske retningslinje for opioidbehandling af kroniske non-maligne smerter har forud for udgivelsen været i offentlig høring og udsendt til følgende høringsparter:
- Dansk Karkirurgisk Selskab
- Dansk Reumatologisk Selskab
- Dansk Selskab for Klinisk Farmakologi
- Dansk Selskab for Almen Medicin
- Dansk Selskab for Anæstesi og Intensiv Medicin
- Foreningen af Kroniske Smertepatienter
- Dansk Kirurgisk Selskab
- Dansk Neurologisk Selskab
- Danske Regioner, herunder regionerne
- KL
Retningslinjen er desuden i samme periode peer reviewet af:
- Nanna Finnerup, med, professor, Dansk Smerteforskningscenter
- Lars Bendtsen, overlæge, med., lektor, Dansk Hovedpine Center, Rigshospitalet – Glostrup
Monitorering
Proces- og effektindikatorer
Som indikatorer for monitorering af retningslinjen kan anvendes
- antal receptudskrivelser med samlet opioiddosis højere end 100 mg morfinekvivalenter
- antal patienter, der ophører med langtids-opioidbehandling
- antal receptudstedelser på korttidsvirkende opioider over en længere periode
Datakilder
Som datakilde kan anvendes lægemiddelstatistik.
Forkortelser og begreber
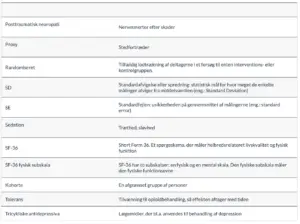
Opdatering og videre forskning
Opdatering
Som udgangspunkt bør retningslinjen opdateres 3 år efter udgivelsesdato, med mindre ny evidens eller den teknologiske udvikling på området tilsiger andet.
Videre forskning
Litteratursøgningen til denne retningslinje har dels afdækket områder med fravær af evidens, dels områder hvor evidensen har en del metodiske svagheder.
Generelt mangler der viden om andre behandlingsmuligheder af kroniske smerter af såvel farmakologisk non-opioid behandling og non- farmakologisk behandling. Evidensen for den begrænsede effekt af opioider i langtidsbehandlingen er efterhånden overbevisende, men vi har ikke tilstrækkelig viden om betydningen af og konsekvensen af at begrænse opioiddosis til et given max dosis. Næsten alle patienter vil udvikle tolerans til opioidbehandlingen, hvilket betyder at virkningen vil aftage. Dette betyder at måske ellers velbehandlede patienter med tiden bliver dårligere smertedækket, hvis dosis ikke må øges.
Et andet punkt, hvor vi i dag mangler viden er vedrørende risiko for udvikling af afhængighed af opioider under behandling af kroniske smerter, dels hvor udbredt problemet er i Danmark og dels hvad man kan gøre for at reducere denne risiko. Endvidere mangler der viden om hvilke hjælpeforanstaltninger, der kan tilbydes til patienter, som udover smerteproblematikken også har et afhængighedsproblem.
En national klinisk database for det kroniske smerteområde med systematisk indsamling og monitorering af non-farmakologisk og farmakologisk behandling vil kunne give oplysninger om kort- og langtidseffekt af de forskellige behandlingsmuligheder, men en sådan eksisterer ikke på nuværende tidspunkt.
Referencer
- Gana TJ, Pascual ML, Fleming RR, Schein JR, Janagap CC, Xiang , Vorsanger GJ : Extended-release tramadol in the treatment of osteoarthritis: a multicenter, randomized, double-blind, placebo-controlled clinical trial. Current medical research and opinion 2006;22(7):1391-401 Journal
- Steiner DJ, Sitar , Wen W., Sawyerr G., Munera C., Ripa SR, Landau C. : Efficacy and safety of the seven-day buprenorphine transdermal system in opioid-naive patients with moderate to severe chronic low back pain: an enriched, randomized, double-blind, placebo-controlled study. Journal of pain and symptom management 2011;42(6):903-17 Journal
- Afilalo , Etropolski MS, Kuperwasser B., Kelly K., Okamoto A., Van Hove I., Steup A., Lange B., Rauschkolb C., Haeussler J. : Efficacy and safety of Tapentadol extended release compared with oxycodone controlled release for the management of moderate to severe chronic pain related to osteoarthritis of the knee: a randomized, double-blind, placebo- and active-controlled phase III study. Clinical drug investigation 2010;30(8):489-505 Journal
- Lee JH, Lee CS : A randomized, double-blind, placebo-controlled, parallel-group study to evaluate the efficacy and safety of the extended- release tramadol hydrochloride/acetaminophen fixed-dose combination tablet for the treatment of chronic low back pain. Clinical therapeutics 2013;35(11):1830-40 Journal
- Zin CS, Nissen LM, O’Callaghan JP, Duffull SB, Smith MT, Moore BJ : A randomized, controlled trial of oxycodone versus placebo in patients with postherpetic neuralgia and painful diabetic neuropathy treated with The journal of pain : official journal of the American Pain Society 2010;11(5):462-71 Journal
- Mangel AW, Bornstein JD, Hamm LR, Buda , Wang J., Irish W., Urso D. : Clinical trial: asimadoline in the treatment of patients with irritable bowel syndrome. Alimentary pharmacology & therapeutics 2008;28(2):239-49 Journal
- Cloutier , Taliano J., O’Mahony W., Csanadi M., Cohen G., Sutton I., Sinclair D., Awde M., Henein S., Robinson L., Eisenhoffer J., Piraino PS, Harsanyi Z., Michalko KJ : Controlled-release oxycodone and naloxone in the treatment of chronic low back pain: a placebo-controlled, randomized study. Pain research & management 2013;18(2):75-82 Pubmed
- Rauck RL, Hale ME, Bass A., Bramson C., Pixton G., Wilson JG, Setnik B., Meisner P., Sommerville KW, Malhotra BK, Wolfram G. : A randomized double-blind, placebo-controlled efficacy and safety study of ALO-02 (extended-release oxycodone surrounding sequestered naltrexone) for moderate-to-severe chronic low back pain Pain 2015;156(9):1660-9 Journal
- Ma , Jiang W., Zhou Q., Du DP : The efficacy of oxycodone for management of acute pain episodes in chronic neck pain patients. International journal of clinical practice 2008;62(2):241-7 Journal
- Gilron , Bailey JM, Tu D., Holden RR, Weaver DF, Houlden RL : Morphine, gabapentin, or their combination for neuropathic pain. The New England journal of medicine 2005;352(13):1324-34 Journal
- Boureau , Legallicier P., Kabir-Ahmadi M. : Tramadol in post-herpetic neuralgia: a randomized, double-blind, placebo-controlled trial. Pain 2003;104(1-2):323-31 Pubmed
- Norrbrink , Lundeberg T. : Tramadol in neuropathic pain after spinal cord injury: a randomized, double-blind, placebo-controlled trial. The Clinical journal of pain 2009;25(3):177-84 Journal
- Bennett RM, Kamin , Karim R., Rosenthal N. : Tramadol and acetaminophen combination tablets in the treatment of fibromyalgia pain: a double-blind, randomized, placebo-controlled study. The American journal of medicine 2003;114(7):537-45 Pubmed
- Katz , Hale M., Morris D., Stauffer J. : Morphine sulfate and naltrexone hydrochloride extended release capsules in patients with chronic osteoarthritis pain. Postgraduate medicine 2010;122(4):112-28 Journal
- Han , Compton WM, Jones CM, Cai R. : Nonmedical Prescription Opioid Use and Use Disorders Among Adults Aged 18 Through 64 Years in the United States, 2003-2013. JAMA 2015;314(14):1468-78 Journal
- Caldwell JR, Rapoport RJ, Davis JC, Offenberg HL, Marker HW, Roth SH, Yuan , Eliot L., Babul N., Lynch PM : Efficacy and safety of a once-daily morphine formulation in chronic, moderate-to-severe osteoarthritis pain: results from a randomized, placebo-controlled, double- blind trial and an open-label extension trial. Journal of pain and symptom management 2002;23(4):278-91 Pubmed
- Peloso PM, Fortin , Beaulieu A., Kamin M., Rosenthal N. : Analgesic efficacy and safety of tramadol/ acetaminophen combination tablets (Ultracet) in treatment of chronic low back pain: a multicenter, outpatient, randomized, double blind, placebo controlled trial. The Journal of rheumatology 2004;31(12):2454-63
- Cowan DT, Wilson-Barnett , Griffiths P., Allan LG : A survey of chronic noncancer pain patients prescribed opioid analgesics. Pain medicine (Malden, Mass.) 2003;4(4):340-51 Pubmed
- Banta-Green CJ, Merrill JO, Doyle SR, Boudreau DM, Calsyn DA : Opioid use behaviors, mental health and pain–development of a typology of chronic pain Drug and alcohol dependence 2009;104(1-2):34-42 Journal
- Manchikanti , Pampati V., Damron KS, Beyer CD, Barnhill RC, Fellows B. : Prevalence of prescription drug abuse and dependency in patients with chronic pain in western Kentucky. The Journal of the Kentucky Medical Association 2003;101(11):511-7
- Rauck , Rapoport R., Thipphawong J. : Results of a double-blind, placebo-controlled, fixed-dose assessment of once-daily OROS(R) hydromorphone ER in patients with moderate to severe pain associated with chronic osteoarthritis. Pain practice : the official journal of World Institute of Pain 2013;13(1):18-29 Journal
- Emkey , Rosenthal N., Wu SC, Jordan D., Kamin M. : Efficacy and safety of tramadol/acetaminophen tablets (Ultracet) as add-on therapy for osteoarthritis pain in subjects receiving a COX-2 nonsteroidal antiinflammatory drug: a multicenter, randomized, double-blind, placebo- controlled trial. The Journal of rheumatology 2004;31(1):150-6
- Ruoff GE, Rosenthal , Jordan D., Karim R., Kamin M. : Tramadol/acetaminophen combination tablets for the treatment of chronic lower back pain: a multicenter, randomized, double-blind, placebo-controlled outpatient study. Clinical therapeutics 2003;25(4):1123-41
- Vinik AI, Shapiro DY, Rauschkolb , Lange B., Karcher K., Pennett D., Etropolski MS : A randomized withdrawal, placebo-controlled study evaluating the efficacy and tolerability of tapentadol extended release in patients with chronic painful diabetic peripheral neuropathy. Diabetes care 2014;37(8):2302-9 Journal
- Munera , Drehobl M., Sessler NE, Landau C. : A randomized, placebo-controlled, double-blinded, parallel-group, 5-week study of buprenorphine transdermal system in adults with osteoarthritis. Journal of opioid management 2010;6(3):193-202
- Fleming MF, Davis , Passik SD : Reported lifetime aberrant drug-taking behaviors are predictive of current substance use and mental health problems in primary care patients. Pain medicine (Malden, Mass.) 2008;9(8):1098-106 Journal
- Passik SD, Messina , Golsorkhi A., Xie F. : Aberrant drug-related behavior observed during clinical studies involving patients taking chronic opioid therapy for persistent pain and fentanyl buccal tablet for breakthrough pain. Journal of pain and symptom management 2011;41(1):116-25 Journal
- Wen , Sitar S., Lynch SY, He E., Ripa SR : A multicenter, randomized, double-blind, placebo-controlled trial to assess the efficacy and safety of single-entity, once-daily hydrocodone tablets in patients with uncontrolled moderate to severe chronic low back pain. Expert opinion on pharmacotherapy 2015;16(11):1593-606 Journal
- Burch , Fishman R., Messina N., Corser B., Radulescu F., Sarbu A., Craciun-Nicodin MM, Chiriac R., Beaulieu A., Rodrigues J., Beignot- Devalmont P., Duplan A., Robertson S., Fortier L., Bouchard S. : A comparison of the analgesic efficacy of Tramadol Contramid OAD versus placebo in patients with pain due to osteoarthritis. Journal of pain and symptom management 2007;34(3):328-38 Journal
- Vorsanger GJ, Xiang , Gana TJ, Pascual ML, Fleming RR : Extended-release tramadol (tramadol ER) in the treatment of chronic low back pain. Journal of opioid management 2008;4(2):87-97
- Hojsted , Nielsen PR, Guldstrand SK, Frich L., Sjogren P. : Classification and identification of opioid addiction in chronic pain patients. European journal of pain (London, England) 2010;14(10):1014-20 Journal
- Friedmann , Klutzaritz V., Webster L. : Efficacy and safety of an extended-release oxycodone (Remoxy) formulation in patients with moderate to severe osteoarthritic pain. Journal of opioid management 2011;7(3):193-202 Pubmed
- Langford , McKenna F., Ratcliffe S., Vojtassak J., Richarz U. : Transdermal fentanyl for improvement of pain and functioning in osteoarthritis: a randomized, placebo-controlled trial. Arthritis and rheumatism 2006;54(6):1829-37 Journal
- Adams EH, Breiner , Cicero TJ, Geller A., Inciardi JA, Schnoll SH, Senay EC, Woody GE : A comparison of the abuse liability of tramadol, NSAIDs, and hydrocodone in patients with chronic pain. Journal of pain and symptom management 2006;31(5):465-76 Journal
- Gordon , Rashiq S., Moulin DE, Clark AJ, Beaulieu AD, Eisenhoffer J., Piraino PS, Quigley P., Harsanyi Z., Darke AC : Buprenorphine transdermal system for opioid therapy in patients with chronic low back pain. Pain research & management 2010;15(3):169-78
- Rauck RL, Potts , Xiang Q., Tzanis E., Finn A. : Efficacy and tolerability of buccal buprenorphine in opioid-naive patients with moderate to severe chronic low back pain. Postgraduate medicine 2016;128(1):1-11 Journal
- Gimbel JS, Richards , Portenoy RK : Controlled-release oxycodone for pain in diabetic neuropathy: a randomized controlled trial. Neurology 2003;60(6):927-34
- Trenkwalder C., Chaudhuri KR, Martinez-Martin P., Rascol O., Ehret R., Valis M., Satori M., Krygowska-Wajs A., Marti MJ, Reimer K., Oksche , Lomax M., DeCesare J., Hopp M. : Prolonged-release oxycodone-naloxone for treatment of severe pain in patients with Parkinson’s disease (PANDA): a double-blind, randomised, placebo-controlled trial. The Lancet. Neurology 2015;14(12):1161-70 Journal
- Chu LF, D’Arcy N., Brady C., Zamora AK, Young CA, Kim JE, Clemenson AM, Angst MS, Clark JD : Analgesic tolerance without demonstrable opioid-induced hyperalgesia: a double-blinded, randomized, placebo-controlled trial of sustained-release morphine for treatment of chronic nonradicular low-back Pain 2012;153(8):1583-92 Journal
- Vondrackova , Leyendecker P., Meissner W., Hopp M., Szombati I., Hermanns K., Ruckes C., Weber S., Grothe B., Fleischer W., Reimer K. : Analgesic efficacy and safety of oxycodone in combination with naloxone as prolonged release tablets in patients with moderate to severe chronic pain. The journal of pain : official journal of the American Pain Society 2008;9(12):1144-54 Journal
- Edlund MJ, Sullivan , Steffick D., Harris KM, Wells KB : Do users of regularly prescribed opioids have higher rates of substance use problems than nonusers?. Pain medicine (Malden, Mass.) 2007;8(8):647-56 Journal
- Kaplovitch , Gomes T., Camacho X., Dhalla IA, Mamdani MM, Juurlink DN : Sex differences in dose escalation and overdose death during chronic opioid therapy: a population-based cohort study. PloS one 2015;10(8):e0134550 Journal
- Fleischmann RM, Caldwell JR, Roth SH, Tesser JRP, Olson , Kamin M. : Tramadol for the treatment of joint pain associated with osteoarthritis: A randomized, double-blind, placebo-controlled trial. Current therapeutic research – clinical and experimental 2001;62(2):113-128 Link
- Hale ME, Zimmerman TR, Eyal E., Malamut R. : Efficacy and safety of a hydrocodone extended-release tablet formulated with abuse- deterrence technology in patients with moderate-to-severe chronic low back Journal of opioid management 2015;11(6):507-18 Journal
- Webster LR, Butera PG, Moran LV, Wu , Burns LH, Friedmann N. : Oxytrex minimizes physical dependence while providing effective analgesia: a randomized controlled trial in low back pain. The journal of pain : official journal of the American Pain Society 2006;7(12):937-46 Journal
- Schneider JP, Kirsh KL : Defining clinical issues around tolerance, hyperalgesia, and addiction: a quantitative and qualitative outcome study of long-term opioid dosing in a chronic pain Journal of opioid management 2010;6(6):385-95
- Breivik , Ljosaa TM, Stengaard-Pedersen K., Persson J., Aro H., Villumsen J., Tvinnemose D. : A 6-months, randomised, placebo- controlled evaluation of efficacy and tolerability of a low-dose 7-day buprenorphine transdermal patch in osteoarthritis patients naive to potent opioids. Scandinavian journal of pain 2010;1(3):122-141 Link
- Freeman , Raskin P., Hewitt DJ, Vorsanger GJ, Jordan DM, Xiang J., Rosenthal NR : Randomized study of tramadol/acetaminophen versus placebo in painful diabetic peripheral neuropathy. Current medical research and opinion 2007;23(1):147-61 Journal
- Buynak R., Shapiro DY, Okamoto A., Van Hove I., Rauschkolb C., Steup A., Lange B., Lange C., Etropolski M. : Efficacy and safety of tapentadol extended release for the management of chronic low back pain: results of a prospective, randomized, double-blind, placebo- and active-controlled Phase III Expert opinion on pharmacotherapy 2010;11(11):1787-804 Journal
- Matsumoto AK, Babul N., Ahdieh H. : Oxymorphone extended-release tablets relieve moderate to severe pain and improve physical function in osteoarthritis: results of a randomized, double-blind, placebo- and active-controlled phase III Pain medicine (Malden, Mass.) 2005;6(5):357-66 Journal
- Gordon , Callaghan D., Spink D., Cloutier C., Dzongowski P., O’Mahony W., Sinclair D., Rashiq S., Buckley N., Cohen G., Kim J., Boulanger A., Piraino PS, Eisenhoffer J., Harsanyi Z., Darke AC, Michalko KJ : Buprenorphine transdermal system in adults with chronic low back pain: a randomized, double-blind, placebo-controlled crossover study, followed by an open-label extension phase. Clinical therapeutics 2010;32(5):844-60 Journal
- Rauck RL, Nalamachu , Wild JE, Walker GS, Robinson CY, Davis CS, Farr SJ : Single-entity hydrocodone extended-release capsules in opioid-tolerant subjects with moderate-to-severe chronic low back pain: a randomized double-blind, placebo-controlled study. Pain medicine (Malden, Mass.) 2014;15(6):975-85 Journal
- Thorne , Beaulieu AD, Callaghan DJ, O’Mahony WF, Bartlett JM, Knight R., Kraag GR, Akhras R., Piraino PS, Eisenhoffer J., Harsanyi Z., Darke AC : A randomized, double-blind, crossover comparison of the efficacy and safety of oral controlled-release tramadol and placebo in patients with painful osteoarthritis. Pain research & management 2008;13(2):93-102
- Vojtassak J., Vojtassak J., Jacobs A., Rynn L., Waechter S., Richarz U. : A Phase IIIb, Multicentre, Randomised, Parallel-Group, Placebo- Controlled, Double-Blind Study to Investigate the Efficacy and Safety of OROS Hydromorphone in Subjects with Moderate-to-Severe Chronic Pain Induced by Osteoarthritis of the Hip or the Pain research and treatment 2011;2011 239501 Journal
- Dunn KM, Saunders KW, Rutter CM, Banta-Green CJ, Merrill JO, Sullivan MD, Weisner CM, Silverberg MJ, Campbell CI, Psaty BM, Von Korff : Opioid prescriptions for chronic pain and overdose: a cohort study. Annals of internal medicine 2010;152(2):85-92 Journal
- Katz , Kopecky EA, O’Connor M., Brown RH, Fleming AB : A phase 3, multicenter, randomized, double-blind, placebo-controlled, safety, tolerability, and efficacy study of Xtampza ER in patients with moderate-to-severe chronic low back pain. Pain 2015;156(12):2458-67 Journal
- DeLemos BP, Xiang , Benson C., Gana TJ, Pascual ML, Rosanna R., Fleming B. : Tramadol hydrochloride extended-release once-daily in the treatment of osteoarthritis of the knee and/or hip: a double-blind, randomized, dose-ranging trial. American journal of therapeutics 2011;18(3):216-26 Journal
- Hanna , O’Brien C., Wilson MC : Prolonged-release oxycodone enhances the effects of existing gabapentin therapy in painful diabetic neuropathy patients. European journal of pain (London, England) 2008;12(6):804-13 Journal
- Schwartz , Etropolski M., Shapiro DY, Okamoto A., Lange R., Haeussler J., Rauschkolb C. : Safety and efficacy of tapentadol ER in patients with painful diabetic peripheral neuropathy: results of a randomized-withdrawal, placebo-controlled trial. Current medical research and opinion 2011;27(1):151-62 Journal
- Hale , Khan A., Kutch M., Li S. : Once-daily OROS hydromorphone ER compared with placebo in opioid-tolerant patients with chronic low back pain. Current medical research and opinion 2010;26(6):1505-18 Journal
- Breivik , Collett B., Ventafridda V., Cohen R., Gallacher D. : Survey of chronic pain in Europe: prevalence, impact on daily life, and treatment. European journal of pain (London, England) 2006;10(4):287-333 Journal
- Vlok GJ, van Vuren JP : Comparison of a standard ibuprofen treatment regimen with a new ibuprofen/paracetamol/codeine combination in chronic osteo-arthritis. South African medical journal = Suid-Afrikaanse tydskrif vir geneeskunde 1987;Suppl 1, 4-6
- Pavelka Jr , Peliskova Z., Stehlikova H., Repas C. : Comparison of the effectiveness of tramadol and diclofenac in the symptomatic treatment of osteoarthritis. [Czech]. Ceska revmatologie 1995;3(4):171-176 Link
- Parr , Darekar B., Fletcher A., Bulpitt CJ : Joint pain and quality of life; results of a randomised trial. British journal of clinical pharmacology 1989;27(2):235-42
- Park KS, Choi JJ, Kim WU, Min JK, Park SH, Cho CS : The efficacy of tramadol/acetaminophen combination tablets (Ultracet(R)) as add-on and maintenance therapy in knee osteoarthritis pain inadequately controlled by nonsteroidal anti-inflammatory drug (NSAID). Clinical rheumatology 2012;31(2):317-23 Journal
- O’Donnell JB, Ekman EF, Spalding WM, Bhadra , McCabe D., Berger MF : The effectiveness of a weak opioid medication versus a cyclo- oxygenase-2 (COX-2) selective non-steroidal anti-inflammatory drug in treating flare-up of chronic low-back pain: results from two randomized, double-blind, 6-week studies. The Journal of international medical research 2009;37(6):1789-802 Journal
- Kim SY, Ryou JW, Hur JW : Comparison of effectiveness and safety of tramadol/acetaminophen and non-steroidal anti-inflammatory Drugs (NSAIDs) for treatment of knee osteoarthritis in elderly Journal of rheumatic diseases 2012;19(1):25-9 Journal Link
- Liu GH, Liu JM : Efficacy of oxycodone-acetamainophen on postherpetic neuralgia in patients with [Chinese]. Chinese journal of new drugs 2009;18(8):722-723+740 Link
- Tetsunaga , Tetsunaga T., Tanaka M., Ozaki T. : Efficacy of tramadol-acetaminophen tablets in low back pain patients with depression. Journal of orthopaedic science : official journal of the Japanese Orthopaedic Association 2015;20(2):281-6 Journal
- Qin , Jiang F., Hu X.Q. : Effect of treating fibromyalgia syndrome with the combination of Tramadol and Amitriptyline. Chinese journal of rural medicine and pharmacy [zhong Guo Xiang Cun Yi Yao za Zhi] 2009;16(3):
- Pavelka , Peliskova Z., Stehlikova H., Ratcliffe S., Repas C. : Intraindividual differences in pain relief and functional improvement in osteoarthritis with diclofenac or tramadol. Clinical drug investigation 1998;16(6):421-9
- Jamison RN, Raymond SA, Slawsby EA, Nedeljkovic SS, Katz NP : Opioid therapy for chronic noncancer back A randomized prospective study. Spine 1998;23(23):2591-600 Pubmed
- Beaulieu AD, Peloso PM, Haraoui , Bensen W., Thomson G., Wade J., Quigley P., Eisenhoffer J., Harsanyi Z., Darke AC : Once-daily, controlled-release tramadol and sustained-release diclofenac relieve chronic pain due to osteoarthritis: a randomized controlled trial. Pain research & management 2008;13(2):103-10 Pubmed
- Salzman RT, Brobyn RD : Long-term comparison of suprofen and propoxyphene in patients with Pharmacology 1983;27 Suppl 1 55-64
- Ko SH, Kwon HS, Yu JM, Baik SH, Park IB, Lee JH, Ko KS, Noh JH, Kim DS, Kim CH, Mok JO, Park TS, Son HS, Cha BY : Comparison of the efficacy and safety of tramadol/acetaminophen combination therapy and gabapentin in the treatment of painful diabetic Diabetic medicine : a journal of the British Diabetic Association 2010;27(9):1033-40 Journal
- Sakai , Ito K., Hida T., Ito S., Harada A. : Pharmacological management of chronic low back pain in older patients: a randomized controlled trial of the effect of pregabalin and opioid administration. European spine journal : official publication of the European Spine Society, the European Spinal Deformity Society, and the European Section of the Cervical Spine Research Society 2015;24(6):1309-17 Journal
- Khoromi , Cui L., Nackers L., Max MB : Morphine, nortriptyline and their combination vs. placebo in patients with chronic lumbar root pain. Pain 2007;130(1-2):66-75 Journal
- Raja SN, Haythornthwaite JA, Pappagallo M, Clark MR, Travison TG, Sabeen S, Royall RM, Max MB : Opioids versus antidepressants in postherpetic neuralgia: a randomized, placebo-controlled . Neurology 2002;59(7):1015-21 Pubmed
- Gilron , Tu D., Holden RR, Jackson AC, DuMerton-Shore D. : Combination of morphine with nortriptyline for neuropathic pain. Pain 2015;156(8):1440-8 Journal
- Hylan TR, Von Korff , Saunders K., Masters E., Palmer RE, Carrell D., Cronkite D., Mardekian J., Gross D. : Automated prediction of risk for problem opioid use in a primary care setting. Journal of pain 2015;16 380-387 Link
- Barth KS, Becker WC, Wiedemer NL, Mavandadi , Oslin DW, Meghani SH, Gallagher RM : Association between urine drug test results and treatment outcome in high-risk chronic pain patients on opioids. Journal of addiction medicine 2010;4(3):167-73 Journal
- Atluri SL, Sudarshan : Development of a screening tool to detect the risk of inappropriate prescription opioid use in patients with chronic pain. Pain physician 2004;7(3): Pubmed
- Reid MC, Engles-Horton LL, Weber MB, Kerns RD, Rogers EL, O’Connor PG : Use of opioid medications for chronic noncancer pain syndromes in primary Journal of general internal medicine 2002;17(3):173-9
- Ives TJ, Chelminski PR, Hammett-Stabler CA, Malone RM, Perhac JS, Potisek NM, Shilliday BB, DeWalt DA, Pignone MP : Predictors of opioid misuse in patients with chronic pain: a prospective cohort BMC health services research 2006;6 46 Journal
- Colburn JL, Jasinski DR, Rastegar DA : Long-term opioid therapy, aberrant behaviors, and substance misuse: comparison of patients treated by resident and attending physicians in a general medical Journal of opioid management 2012;8(3):153-60 Journal
- Coffin PO, Behar , Rowe C., Santos GM, Coffa D., Bald M., Vittinghoff E. : Nonrandomized intervention study of naloxone coprescription for primary care patients receiving long-term opioid therapy for pain. Annals of internal medicine 2016;165(4):245-52 Link
- Dapoigny , Abitbol JL, Fraitag B. : Efficacy of peripheral kappa agonist fedotozine versus placebo in treatment of irritable bowel syndrome. A multicenter dose-response study. Digestive diseases and sciences 1995;40(10):2244-9
- Choquette , McCarthy TG, Rodrigues JF, Kelly AJ, Camacho F., Horbay GL, Husein-Bhabha FA : Transdermal fentanyl improves pain control and functionality in patients with osteoarthritis: an open-label Canadian trial. Clinical rheumatology 2008;27(5):587-95 Link
- Gatti , Reale C., Luzi M., Canneti A., Mediati RD, Vellucci R., Mammucari M., Sabato AF : Effects of opioid rotation in chronic pain patients: ORTIBARN study. Clinical drug investigation 2010;30 Suppl 2 39-47 Link
- Quang-Cantagrel ND, Wallace MS, Magnuson SK : Opioid substitution to improve the effectiveness of chronic noncancer pain control: a chart Anesthesia and analgesia 2000;90(4):933-7 Link
- Galvez , Schafer M., Hans G., Falke D., Steigerwald I. : Tapentadol prolonged release versus strong opioids for severe, chronic low back pain: results of an open-label, phase 3b study. Advances in therapy 2013;30(3):229-59 Link
- Rhodin , Gronbladh L., Nilsson LH, Gordh T. : Methadone treatment of chronic non-malignant pain and opioid dependence–a long-term follow-up. European journal of pain 2006;10(3):271-8 Link
- Grilo RM, Bertin , Di Fazano CS, Coyral D., Bonnet C., Vergne P., Treves R. : Opioid rotation in the treatment of joint pain. A review of 67 cases. Joint bone spine 2002;69(5):491-494 Link
- Sekhon , Aminjavahery N., Davis CNJ, Roswarski MJ, Robinette C. : Compliance with opioid treatment guidelines for chronic non- cancer pain (CNCP) in primary care at a Veterans Affairs Medical Center (VAMC). Pain medicine (Malden, Mass.) 2013;14(10):1548-56 Journal
- Malinoff HL, Barkin RL, Wilson : Sublingual buprenorphine is effective in the treatment of chronic pain syndrome. American journal of therapeutics 2005;12(5):379-84 Link
- Harden , Ahmed S., Ang K., Wiedemer N. : Clinical Implications of Tapering Chronic Opioids in a Veteran Population. Pain medicine 2015;16(10):1975-81 Link
- Baron MJ, McDonald PW : Significant pain reduction in chronic pain patients after detoxification from high-dose Journal of opioid management 2006;2(5):277-82 Link
- Hooten WM, Mantilla CB, Sandroni , Townsend CO : Associations between heat pain perception and opioid dose among patients with chronic pain undergoing opioid tapering. Pain medicine (Malden, Mass.) 2010;11(11):1587-98 Journal
- Krumova EK, Bennemann , Kindler D., Schwarzer A., Zenz M., Maier C. : Low pain intensity after opioid withdrawal as a first step of a comprehensive pain rehabilitation program predicts long-term nonuse of opioids in chronic noncancer pain. The Clinical journal of pain 2013;29(9):760-9 Journal
- Adler , McDonald C., O’Brien C., Wilson M. : A comparison of once-daily tramadol with normal release tramadol in the treatment of pain in osteoarthritis. The Journal of rheumatology 2002;29(10):2196-2199 Journal
- Agoritsas , Heen AF, Brandt L., Alonso-Coello P., Kristiansen A., Akl EA, Neumann I., Tikkinen KA, Weijden TV, Elwyn G., Montori VM, Guyatt GH, Vandvik PO : Decision aids that really promote shared decision making: the pace quickens. BMJ (Clinical research ed.) 2015;350 g7624 Journal
- Akl EA, Sun , Busse JW, Johnston BC, Briel M., Mulla S., You JJ, Bassler D., Lamontagne F., Vera C., Alshurafa M., Katsios CM, Heels- Ansdell D., Zhou Q., Mills E., Guyatt GH : Specific instructions for estimating unclearly reported blinding status in randomized trials were reliable and valid. Journal of clinical epidemiology 2012;65(3):262-267 Journal
- Aloisi AM, Ceccarelli , Carlucci M., Suman A., Sindaco G., Mameli S., Paci V., Ravaioli L., Passavanti G., Bachiocco V., Pari G. : Hormone replacement therapy in morphine-induced hypogonadic male chronic pain patients. Reproductive biology and endocrinology : RB&E 2011;9 26-7827-9-26 Journal
- Anastassopoulos KP, Chow , Tapia CI, Baik R., Ackerman SJ, Biondi D., Kim MS : Economic study on the impact of side effects in patients taking oxycodone controlled-release for noncancer pain. Journal of managed care pharmacy : JMCP 2012;18(8):615-626 Journal
- Basaria , Travison TG, Alford D., Knapp PE, Teeter K., Cahalan C., Eder R., Lakshman K., Bachman E., Mensing G., Martel MO, Le D., Stroh H., Bhasin S., Wasan AD, Edwards RR : Effects of testosterone replacement in men with opioid-induced androgen deficiency: a randomized controlled trial. Pain 2015;156(2):280-288 Journal
- Beaulieu AD, Peloso , Bensen W., Clark AJ, Watson CP, Gardner-Nix J., Thomson G., Piraino PS, Eisenhoffer J., Harsanyi Z., Darke AC : A randomized, double-blind, 8-week crossover study of once-daily controlled-release tramadol versus immediate-release tramadol taken as needed for chronic noncancer pain. Clinical therapeutics 2007;29(1):49-60 Journal
- Bhasin , Cunningham GR, Hayes FJ, Matsumoto AM, Snyder PJ, Swerdloff RS, Montori VM : Testosterone therapy in adult men with androgen deficiency syndromes: an endocrine society clinical practice guideline. The Journal of clinical endocrinology and metabolism 2006;91(6):1995-2010 Journal
- Blick , Khera M., Bhattacharya RK, Nguyen D., Kushner H., Miner MM : Testosterone replacement therapy outcomes among opioid users: the Testim Registry in the United States (TRiUS). Pain medicine (Malden, Mass.) 2012;13(5):688-698 Journal
- Bohnert AS, Valenstein , Bair MJ, Ganoczy D., McCarthy JF, Ilgen MA, Blow FC : Association between opioid prescribing patterns and opioid overdose-related deaths. Jama 2011;305(13):1315-1321 Journal
- Busse JW, Wang L, Kamaledin M, Craigie S : Opioids for chronic non-cancer pain: a systematic review of randomized controlled 16th World Congress on Pain, in Yokohama, Japan. Poster Presentation, September 26-30, 2016. 2017; .
- Busse W., Wang L., Craigie S., Yameen R : Predictors of harm from opioid use for chronic, non-cancer pain: a systematic review and meta-analysis. PROSPERO 2017:CRD42017050972 2017;. 2017;
- Butler SF, Budman SH, Fanciullo GJ, Jamison RN : Cross validation of the current opioid misuse measure to monitor chronic pain patients on opioid The Clinical journal of pain 2010;26(9):770-776 Journal
- Butler SF, Budman SH, Fernandez KC, Houle , Benoit C., Katz N., Jamison RN : Development and validation of the Current Opioid Misuse Measure. Pain 2007;130(1-2):144-156 Journal
- Caldwell JR, Hale ME, Boyd RE, Hague JM, Iwan T., Shi M., Lacouture PG : Treatment of osteoarthritis pain with controlled release oxycodone or fixed combination oxycodone plus acetaminophen added to nonsteroidal antiinflammatory drugs: a double blind, randomized, multicenter, placebo controlled The Journal of rheumatology 1999;26(4):862-869
- Cepeda MS, Farrar JT : Economic evaluation of oral treatments for neuropathic The journal of pain : official journal of the American Pain Society 2006;7(2):119-128 Journal
- Chang , Zhu KL, Florez ID, Cho SM, Zamir N., Toma A., Mirza RD, Guyatt GH, Buckley N., Busse JW : Attitudes toward the Canadian Guideline for Safe and Effective Use of Opioids for Chronic Non-Cancer Pain: A qualitative study. Journal of opioid management 2016;12(6):377-387 Journal
- Chasan E : Purdue Frederick Pleads Guilty in OxyContin Reuters [Internet] 2007;May 10. 2007;
- Chou R. DRFJSAHRWMFRDTKPGJGSBE : Comparative Effectiveness Reviews. Noninvasive Treatments for Low Back Pain 2016;. AHRQ 2016; 808
- Chou , Deyo R., Friedly J., Skelly A., Weimer M., Fu R., Dana T., Kraegel P., Griffin J., Grusing S. : Systemic Pharmacologic Therapies for Low Back Pain: A Systematic Review for an American College of Physicians Clinical Practice Guideline. Annals of Internal Medicine 2017;166(7):480-492 Journal
- Cicero TJ, Ellis MS, Kasper ZA : Relative preferences in the abuse of immediate-release versus extended-release opioids in a sample of treatment-seeking opioid Pharmacoepidemiology and drug safety 2017;26(1):56-62 Journal
- Currow DC, Agar , Plummer JL, Blyth FM, Abernethy AP : Chronic pain in South Australia – population levels that interfere extremely with activities of daily living. Australian and New Zealand Journal of Public Health 2010;34(3):232-239 Journal
- Daniell HW, Lentz , Mazer NA : Open-label pilot study of testosterone patch therapy in men with opioid-induced androgen deficiency.The journal of pain : official journal of the American Pain Society 2006;7(3):200-210 Journal
- Dhalla IA, Mamdani MM, Gomes , Juurlink DN : Clustering of opioid prescribing and opioid-related mortality among family physicians in Ontario. Canadian family physician Medecin de famille canadien 2011;57(3):e92-6 Journal
- Dhalla IA, Mamdani MM, Sivilotti ML, Kopp , Qureshi O., Juurlink DN : Prescribing of opioid analgesics and related mortality before and after the introduction of long-acting oxycodone. CMAJ : Canadian Medical Association journal = journal de l’Association medicale canadienne 2009;181(12):891-896 Journal
- Dowell D., Haegerich TM, Chou R. : CDC Guideline for Prescribing Opioids for Chronic Pain – United States, 2016. Recommendations and reports : Morbidity and mortality weekly report.Recommendations and reports 2016;65(1):1-49 Journal
- Fernandes , Martins D., Juurlink D., Mamdani M., Paterson JM, Spooner L., Singh S., Gomes T. : High-Dose Opioid Prescribing and Opioid-Related Hospitalization: A Population-Based Study. PloS one 2016;11(12):e0167479 Journal
- Fine PG, Portenoy RK, Ad Hoc Expert Panel on Evidence Review and Guidelines for Opioid Rotation : Establishing “best practices” for opioid rotation: conclusions of an expert Journal of pain and symptom management 2009;38(3):418-425 Journal
- Finkelstein , Macdonald EM, Gonzalez A., Sivilotti MLA, Mamdani MM, Juurlink DN, Canadian Drug Safety And Effectiveness Research Network (CDSERN) : Overdose Risk in Young Children of Women Prescribed Opioids. Pediatrics 2017;139(3):10.1542/peds.2016-2887. Epub 2017 Feb 20 Journal
- Fischer B, Argento E. : Prescription opioid related misuse, harms, diversion and interventions in Canada: a review. Pain physician 2012;15(3 Suppl):ES191-203
- Fischer B, Nakamura N., Rush B., Rehm J., Urbanoski K. : Changes in and characteristics of admissions to treatment related to problematic prescription opioid use in Ontario, 2004-2009. Drug and alcohol dependence 2010;109(1-3):257-260 Journal
- Fischer B, Rehm J., Tyndall M. : Effective Canadian policy to reduce harms from prescription opioids: learning from past failures. CMAJ : Canadian Medical Association journal = journal de l’Association medicale canadienne 2016;188(17-18):1240-1244 Journal
- Frank B., Serpell MG, Hughes J., Matthews JN, Kapur D. : Comparison of analgesic effects and patient tolerability of nabilone and dihydrocodeine for chronic neuropathic pain: randomised, crossover, double blind BMJ (Clinical research ed.) 2008;336(7637):199-201 Journal
- Geneen LJ, Moore RA, Clarke , Martin D., Colvin LA, Smith BH : Physical activity and exercise for chronic pain in adults: an overview of Cochrane Reviews. The Cochrane database of systematic reviews 2017;1 CD011279 Journal
- Ghate SR, Haroutiunian , Winslow R., McAdam-Marx C. : Cost and comorbidities associated with opioid abuse in managed care and Medicaid patients in the United Stated: a comparison of two recently published studies. Journal of pain & palliative care pharmacotherapy 2010;24(3):251-258 Journal
- Gomes , Mamdani MM, Dhalla IA, Cornish S., Paterson JM, Juurlink DN : The burden of premature opioid-related mortality. Addiction (Abingdon, England) 2014;109(9):1482-1488 Journal
- Gomes , Mamdani MM, Dhalla IA, Paterson JM, Juurlink DN : Opioid dose and drug-related mortality in patients with nonmalignant pain. Archives of Internal Medicine 2011;171(7):686-691 Journal
- Goshua , Craigie S., Guyatt GH, Agarwal A., Li R., Bhullar JS, Scott N., Chahal J., Pavalagantharajah S., Chang Y., Couban R., Busse JW : Patient Values and Preferences Regarding Opioids for Chronic Noncancer Pain: A Systematic Review. Pain medicine (Malden, Mass.) 2017; Journal
- Hallinan , Byrne A., Agho K., McMahon CG, Tynan P., Attia J. : Hypogonadism in men receiving methadone and buprenorphine maintenance treatment. International journal of andrology 2009;32(2):131-139 Journal
- Hegmann KT, Weiss MS, Bowden , Branco F., DuBrueler K., Els C., Mandel S., McKinney DW, Miguel R., Mueller KL, Nadig RJ, Schaffer MI, Studt L., Talmage JB, Travis RL, Winters T., Thiese MS, Harris JS, American College of Occupational and Environmental Medicine : ACOEM practice guidelines: opioids for treatment of acute, subacute, chronic, and postoperative pain. Journal of occupational and environmental medicine 2014;56(12):e143-59 Journal
- Hogan ME, Taddio , Katz J., Shah V., Krahn M. : Health utilities in people with chronic pain using a population-level survey and linked health care administrative data. Pain 2017;158(3):408-416 Journal
- Hogan ME, Taddio , Katz J., Shah V., Krahn M. : Incremental health care costs for chronic pain in Ontario, Canada: a population-based matched cohort study of adolescents and adults using administrative data. Pain 2016;157(8):1626-1633 Journal
- Hooten WM : Chronic Pain and Mental Health Disorders: Shared Neural Mechanisms, Epidemiology, and Mayo Clinic proceedings 2016;91(7):955-970 Journal
- Hunfeld JA, Perquin CW, Duivenvoorden HJ, Hazebroek-Kampschreur AA, Passchier , van Suijlekom-Smit LW, van der Wouden JC : Chronic pain and its impact on quality of life in adolescents and their families. Journal of pediatric psychology 2001;26(3):145-153
- Institute of Medicine (US) Committee on Advancing Pain Research CAE : 2011; Journal
- International Narcotics Control Board (INCB) : Narcotic drugs: estimated world requirements for 2016 – statistics for . 2016;
- International Narcotics Control Board (INCB) : Availability of internationally controlled drugs: ensuring adequate access for medical and scientific ;. 2016; 58 p.
- International Narcotics Control Board (INCB) : Narcotic drugs: estimated world requirements for 2004, statistics for . 2004;No. T.16.XI.2
- James IG, O’Brien CM, McDonald CJ : A randomized, double-blind, double-dummy comparison of the efficacy and tolerability of low- dose transdermal buprenorphine (BuTrans seven-day patches) with buprenorphine sublingual tablets (Temgesic) in patients with osteoarthritis Journal of pain and symptom management 2010;40(2):266-278 Journal
- Johnson : OxyContin makers admit deception addiction danger from painkiller was understated. [cited Feb 27, 2017]. 2007;(May 11):
- Kahan , Mailis-Gagnon A., Wilson L., Srivastava A. : National Opioid Use Guideline Group (NOUGG) : Canadian Guideline for Safe and Effective Use of Opioids for Chronic Non-Cancer Pain . 2010;. 2010;57(november):1257-66
- Katz JN, Smith SR, Collins JE, Solomon DH, Jordan JM, Hunter DJ, Suter LG, Yelin , Paltiel AD, Losina E. : Cost-effectiveness of nonsteroidal anti-inflammatory drugs and opioids in the treatment of knee osteoarthritis in older patients with multiple comorbidities. Osteoarthritis and cartilage 2016;24(3):409-418 Journal
- Katz , Mazer NA : The impact of opioids on the endocrine system. The Clinical journal of pain 2009;25(2):170-175 Journal
- Katz NP, Sherburne , Beach M., Rose RJ, Vielguth J., Bradley J., Fanciullo GJ : Behavioral monitoring and urine toxicology testing in patients receiving long-term opioid therapy. Anesthesia and Analgesia 2003;97(4):1097-102, table of contents
- Kaye AD, Jones MR, Kaye AM, Ripoll JG, Jones DE, Galan , Beakley BD, Calixto F., Bolden JL, Urman RD, Manchikanti L. : Prescription Opioid Abuse in Chronic Pain: An Updated Review of Opioid Abuse Predictors and Strategies to Curb Opioid Abuse (Part 2). Pain physician 2017;20(2S):S111-S133
- Krebs EE, Ramsey DC, Miloshoff JM, Bair MJ : Primary care monitoring of long-term opioid therapy among veterans with chronic Pain medicine (Malden, Mass.) 2011;12(5):740-746 Journal
- Kristiansen , Brandt L., Alonso-Coello P., Agoritsas T., Akl EA, Conboy T., Elbarbary M., Ferwana M., Medani W., Murad MH, Rigau D., Rosenbaum S., Spencer FA, Treweek S., Guyatt G., Vandvik PO : Development of a novel, multilayered presentation format for clinical practice guidelines. Chest 2015;147(3):754-763 Journal
- Kroenke , Spitzer RL, Williams JB : The PHQ-9: validity of a brief depression severity measure. Journal of general internal medicine 2001;16(9):606-613 Journal
- Laine , Taichman DB, Mulrow C. : Trustworthy clinical guidelines. Annals of Internal Medicine 2011;154(11):774-775 Journal
- Lange A., Lasser KE, Xuan Z., Khalid L., Beers D., Heymann OD, Shanahan CW, Crosson J., Liebschutz JM : Variability in opioid prescription monitoring and evidence of aberrant medication taking behaviors in urban safety-net Pain 2015;156(2):335-340 Journal
- Larochelle M. LJWJZFR-DD : Association of urine drug test screening during initiation of chronic opioid therapy with risk of opioid Abstract presented at the 2016 Society of General Internal Medicine Annual Meeting; May 11-14, 2016; Hollywood, FL.. 2016;31(2 suppl.):
- Leece , Orkin AM, Kahan M. : Tamper-resistant drugs cannot solve the opioid crisis. CMAJ : Canadian Medical Association journal = journal de l’Association medicale canadienne 2015;187(10):717-718 Journal
- Leece PN, Hopkins , Marshall C., Orkin A., Gassanov MA, Shahin RM : Development and implementation of an opioid overdose prevention and response program in Toronto, Ontario. Canadian journal of public health = Revue canadienne de sante publique 2013;104(3):e200-4
- Liang , Goros MW, Turner BJ : Drug Overdose: Differing Risk Models for Women and Men among Opioid Users with Non-Cancer Pain. Pain medicine (Malden, Mass.) 2016;17(12):2268-2279 Journal
- Lin DH, Lucas , Murimi IB, Kolodny A., Alexander GC : Financial Conflicts of Interest and the Centers for Disease Control and Prevention’s 2016 Guideline for Prescribing Opioids for Chronic Pain. JAMA internal medicine 2017;177(3):427-428 Journal
- Loeser JD : Economic implications of pain Acta Anaesthesiologica Scandinavica 1999;43(9):957-959
- Lynch ME : The need for a Canadian pain Pain research & management 2011;16(2):77-80
- Manchikanti , Abdi S., Atluri S., Balog CC, Benyamin RM, Boswell MV, Brown KR, Bruel BM, Bryce DA, Burks PA, Burton AW, Calodney AK, Caraway DL, Cash KA, Christo PJ, Damron KS, Datta S., Deer TR, Diwan S., Eriator I., Falco FJ, Fellows B., Geffert S., Gharibo CG, Glaser SE, Grider JS, Hameed H., Hameed M., Hansen H., Harned ME, Hayek SM, Helm S, Hirsch JA, Janata JW, Kaye AD, Kaye AM, Kloth DS, Koyyalagunta D., Lee M., Malla Y., Manchikanti KN, McManus CD, Pampati V., Parr AT, Pasupuleti R., Patel VB, Sehgal N., Silverman SM, Singh V., Smith HS, Snook LT, Solanki DR, Tracy DH, Vallejo R., Wargo BW, American Society of Interventional Pain Physicians : American Society of Interventional Pain Physicians (ASIPP) guidelines for responsible opioid prescribing in chronic non-cancer pain: Part 2–guidance. Pain physician 2012;15(3 Suppl):S67-116
- Moore AR DSTRSSPC : The costs and consequences of adequately managed chronic non-cancer pain and chronic neuropathic 2014;14(1):79-94. 2014;14((1)):79-94 p.
- Morales , Bebb RA, Manjoo P., Assimakopoulos P., Axler J., Collier C., Elliott S., Goldenberg L., Gottesman I., Grober ED, Guyatt GH, Holmes DT, Lee JC, Canadian Men’s Health Foundation Multidisciplinary Guidelines Task Force on Testosterone Deficiency : Diagnosis and management of testosterone deficiency syndrome in men: clinical practice guideline. CMAJ : Canadian Medical Association journal = journal de l’Association medicale canadienne 2015;187(18):1369-1377 Journal
- Murphy , Goldner EM, Fischer B. : Prescription Opioid Use, Harms and Interventions in Canada: A Review Update of New Developments and Findings since 2010. Pain physician 2015;18(4):E605-14
- Nahin RL, Boineau , Khalsa PS, Stussman BJ, Weber WJ : Evidence-Based Evaluation of Complementary Health Approaches for Pain Management in the United States. Mayo Clinic proceedings 2016;91(9):1292-1306 Journal
- New York City Department of Health and Mental Hygiene : Preventing misuse of prescription opioid 2011;30(4):23-30. 2011;30((4)):23-30
- O’Brien CP : The CAGE questionnaire for detection of alcoholism: a remarkably useful but simple Jama 2008;300(17):2054-2056 Journal
- Okie : A flood of opioids, a rising tide of deaths. The New England journal of medicine 2010;363(21):1981-1985 Journal
- Park TW, Saitz , Nelson KP, Xuan Z., Liebschutz JM, Lasser KE : The association between benzodiazepine prescription and aberrant drug-related behaviors in primary care patients receiving opioids for chronic pain. Substance abuse 2016;37(4):516-520 Journal
- Pedersen BPBHFO : A randomized, double-blind, double-dummy comparison of short- and longacting dihydrocodeine in chronic non- malignant pain. Pain 2014;155(5):881-8. 2014;155((5)):881-8
- Prins A OPKRCRHDS-HJTAGFSJ : The primary care PTSD screen (PC-PTSD): Development and operating 2003;9(1):9-14. 2003;9((1)):9-14
- Raheem OA, Patel SH, Sisul , Furnish TJ, Hsieh TC : The Role of Testosterone Supplemental Therapy in Opioid-Induced Hypogonadism: A Retrospective Pilot Analysis. American journal of men’s health 2017;11(4):1208-1213 Journal
- Rain , Seguel W., Vergara L. : Does exercise improve symptoms in fibromyalgia?. Medwave 2015;15 Suppl 3 e6335 Journal
- Rashiq , Dick BD : Factors associated with chronic noncancer pain in the Canadian population. Pain research & management 2009;14(6):454-460
- Reid KJ, Harker , Bala MM, Truyers C., Kellen E., Bekkering GE, Kleijnen J. : Epidemiology of chronic non-cancer pain in Europe: narrative review of prevalence, pain treatments and pain impact. Current medical research and opinion 2011;27(2):449-462 Journal
- Reimer , Hullemann P., Hukauf M., Keller T., Binder A., Gierthmuhlen J., Baron R. : Prediction of response to tapentadol in chronic low back pain. European journal of pain (London, England) 2017;21(2):322-333 Journal
- Reitsma ML, Tranmer JE, Buchanan DM, Vandenkerkhof EG : The prevalence of chronic pain and pain-related interference in the Canadian population from 1994 to Chronic diseases and injuries in Canada 2011;31(4):157-164
- Rolfs RT, Johnson , Williams NJ, Sundwall DN, Utah Department of Health : Utah clinical guidelines on prescribing opioids for treatment of pain. Journal of pain & palliative care pharmacotherapy 2010;24(3):219-235 Journal
- Rubinstein AL, Carpenter DM, Minkoff JR : Hypogonadism in men with chronic pain linked to the use of long-acting rather than short- acting The Clinical journal of pain 2013;29(10):840-845 Journal
- Rucker , Schwarzer G., Carpenter JR, Schumacher M. : Undue reliance on I(2) in assessing heterogeneity may mislead. BMC medical research methodology 2008;8 79-2288-8-79 Journal
- Ruiz MA, Zamorano , Garcia-Campayo J., Pardo A., Freire O., Rejas J. : Validity of the GAD-7 scale as an outcome measure of disability in patients with generalized anxiety disorders in primary care. Journal of affective disorders 2011;128(3):277-286 Journal
- Schopflocher , Taenzer P., Jovey R. : The prevalence of chronic pain in Canada.. 2011;16((6)):445-50
- Schwartz BS, Stewart WF, Lipton RB : Lost workdays and decreased work effectiveness associated with headache in the Journal of occupational and environmental medicine 1997;39(4):320-327
- Seal KH, Shi , Cohen G., Cohen BE, Maguen S., Krebs EE, Neylan TC : Association of mental health disorders with prescription opioids and high-risk opioid use in US veterans of Iraq and Afghanistan. Jama 2012;307(9):940-947 Journal
- Shah , Anupindi VR, Vaidya V. : Pharmacoeconomic Analysis of Pain Medications Used to Treat Adult Patients with Chronic Back Pain in the United States. Journal of pain & palliative care pharmacotherapy 2016;30(4):300-307 Journal
- Shei , Hirst M., Kirson NY, Enloe CJ, Birnbaum HG, Dunlop WC : Estimating the health care burden of prescription opioid abuse in five European countries. ClinicoEconomics and outcomes research : CEOR 2015;7 477-488 Journal
- Smith HS, Elliott JA : Opioid-induced androgen deficiency (OPIAD). Pain physician 2012;15(3 Suppl):ES145-56
- Spenkelink CD, Hutten MM, Hermens HJ, Greitemann BO : Assessment of activities of daily living with an ambulatory monitoring system: a comparative study in patients with chronic low back pain and nonsymptomatic Clinical rehabilitation 2002;16(1):16-26 Journal
- State Agency Medical Directors Group (AMDG) : Interagency guideline on opioid dosing for chronic noncancer pain . (AMDG) cited Mar 9, 2017]. 2010;
- States Department of Veterans Affairs, Department of Defense : VA/DoD clinical practice guideline for management of opioid therapy for chronic Washington, DC: Veterans Administration [Internet] 2010;[cited Mar 9, 2017]. 2010; 198 p.
- Woo HK : Fentanyl now leading cause of opioid deaths in Ontario. [cited Mar 4, 2017]. 2016;feb.21
- Wu CL, Agarwal , Tella PK, Klick B., Clark MR, Haythornthwaite JA, Max MB, Raja SN : Morphine versus mexiletine for treatment of postamputation pain: a randomized, placebo-controlled, crossover trial. Anesthesiology 2008;109(2):289-296 Journal
- Zedler , Xie L., Wang L., Joyce A., Vick C., Kariburyo F., Rajan P., Baser O., Murrelle L. : Risk factors for serious prescription opioid- related toxicity or overdose among Veterans Health Administration patients. Pain medicine (Malden, Mass.) 2014;15(11):1911-1929 Journal
- Tunks ER, Crook , Weir R. : Epidemiology of chronic pain with psychological comorbidity: prevalence, risk, course, and prognosis. Canadian journal of psychiatry.Revue canadienne de psychiatrie 2008;53(4):224-234 Journal
- Turk DC, Dworkin RH, Allen RR, Bellamy , Brandenburg N., Carr DB, Cleeland C., Dionne R., Farrar JT, Galer BS, Hewitt DJ, Jadad AR, Katz NP, Kramer LD, Manning DC, McCormick CG, McDermott MP, McGrath P., Quessy S., Rappaport BA, Robinson JP, Royal MA, Simon L., Stauffer JW, Stein W., Tollett J., Witter J. : Core outcome domains for chronic pain clinical trials: IMMPACT recommendations. Pain 2003;106(3):337-345 Journal
- Turk DC, Dworkin RH, Revicki , Harding G., Burke LB, Cella D., Cleeland CS, Cowan P., Farrar JT, Hertz S., Max MB, Rappaport BA : Identifying important outcome domains for chronic pain clinical trials: an IMMPACT survey of people with pain. Pain 2008;137(2):276-285 Journal
- Turner JA, Saunders , Shortreed SM, LeResche L., Riddell K., Rapp SE, Von Korff M. : Chronic opioid therapy urine drug testing in primary care: prevalence and predictors of aberrant results. Journal of general internal medicine 2014;29(12):1663-1671 Journal
- van den Heuvel SG, Ijmker , Blatter BM, de Korte EM : Loss of productivity due to neck/shoulder symptoms and hand/arm symptoms: results from the PROMO-study. Journal of Occupational Rehabilitation 2007;17(3):370-382 Journal
- Van Ryswyk , Antic NA : Opioids and Sleep-Disordered Breathing. Chest 2016;150(4):934-944 Journal
- Van Zee : The promotion and marketing of oxycontin: commercial triumph, public health tragedy. American Journal of Public Health 2009;99(2):221-227 Journal
- Waehrens EE, Amris , Fisher AG : Performance-based assessment of activities of daily living (ADL) ability among women with chronic widespread pain. Pain 2010;150(3):535-541 Journal
- White AG BHSMWTCJRC : Economic impact of opioid abuse, dependence, and 2011;3(3):e59-e70Website. 2011;3((3)):e59-e70
- Sullivan MD, Edlund MJ, Fan M-Y, Devries A, Brennan Braden J, Martin BC : Trends in use of opioids for non-cancer pain conditions 2000-2005 in commercial and Medicaid insurance plans: the TROUP . Pain 2008;138(2):440-9 Pubmed Journal
- Kurita GP, Sjøgren P, Juel K, Højsted J, Ekholm O : The burden of chronic pain: a cross-sectional survey focussing on diseases, immigration, and opioid . Pain 2012;153(12):2332-8 Pubmed Journal
- Birke , Kurita GP, Sjogren P., Hojsted J., Simonsen MK, Juel K., Ekholm O. : Chronic non-cancer pain and the epidemic prescription of opioids in the Danish population: trends from 2000 to 2013. Acta Anaesthesiologica Scandinavica 2016;60(5):623-633 Journal
- Hojsted , Sjogren P. : An update on the role of opioids in the management of chronic pain of nonmalignant origin. Current opinion in anaesthesiology 2007;20(5):451-455 Journal
- Kurita GP, Sjogren , Juel K., Hojsted J., Ekholm O. : The burden of chronic pain: a cross-sectional survey focussing on diseases, immigration, and opioid use. Pain 2012;153(12):2332-2338 Journal
- Hojsted , Ekholm O., Kurita GP, Juel K., Sjogren P. : Addictive behaviors related to opioid use for chronic pain: a population-based study.Pain 2013;154(12):2677-2683 Journal
- IRF IFRF : Den Nationale Farmakologisk behandling af kroniske nociceptive smerter. IRF. Sundhedsstyrelsen 4. april 2018; 66 s.
- Sundhedsstyrelsen : Vejledning om ordination af afhængighedsskabende lægemidler. Sundhedsstyrelsen (vejl. 9166 af 3. marts 2018) 2018;vejl. nr. 9166 af 3. marts 2018 11 s.
- Sundhedsstyrelsen : Narkotikasituationen i Danmark 2017 – Nationale Sundhedsstyrelsen 2017; 20 s.
- Busse JW, main editor : Guideline for opioid therapy and chronic noncancer National pain center, Canadian Institutes of Health Research and Health Canada. Health Canada (189) 2017; 105 s.
