
Kontaktperson
Pernille Opstrup pernille.opstrup.01@regionh.dk
Sponsorer I Finansiering
Denne nationale kliniske retningslinje er udarbejdet med midler bevilliget under Finansloven 2017 til udarbejdelse af nationale kliniske retningslinjer i perioden 2017-2020.
Ansvarsfraskrivelse
Denne NKR ska I betragtes som vejledende og fritager ikke sundhedspersoner for individuelt ansvar for at træffe korrekte beslutninger vedrørende den individuelle patient, i samarbejde med og under hensyntagen til denne. De nationale kliniske retningslinjer er ikke juridisk bindende, og det vil altid være det faglige skøn i den konkrete kliniske situation, der er afgørende for beslutningen om passende og korrekt sundhedsfaglig ydelse. Der er ingen garanti for et succesfuldt behandlingsresultat, selvom sundhedspersoner følger anbefalingerne. I visse tilfælde vii anden behandling end den anbefalede være at foretrække, fordi den passer bedre til patientens situation.
Centrale budskaber
Læsevejledning
lndledning
PICO 1 Smerteedukation
Svag anbefaling
Overvej at tilbyde smerteedukation målrettet forældre til børn og unge med langvarige non-maligne muskuloskeletale smerter
Remark:
Arbejdsgruppen anbefaler, at interventionen planlægges ud fra hver enkelt patient/case/familie, og kan tilbydes til forældrene eller forældrene sammen med barnet/den unge. Smerteedukation er læren om smerter, herunder forskellen på akutte og langvarige smerter samt læring i og træning af i CBT (Cognitive Behavioural Therapy) relaterede mestringsstrategier. Fokus bør være pa afspændingsøvelser, opmærksomhedstræning og eksponering i forhold til at handtere langvarige smerter, samt klassisk kognitiv omstrukturering ift. potentielle negative tanker om det, at leve med langvarige smerter, samt problemløsning.
Desuden læring om hensigtsmæssig forældrekommunikation og adfærd, der understøtter førnævnte strategier hos bade barnet/den unge samt familien som helhed. Behandlernes kompetencer b111r bade være viden, færdigheder og erfaring i arbejdet med børn og unge med langvarige smerter – herunder viden, færdigheder og erfaring med CBT baserede mestringsstrategier til børn og unge. Formatet kan være gruppe eller individuelt samt fysisk såvel som online (e-learning). Der kan dog være fordele ved gruppeformatet i form af normalisering og social støtte. Der b111r foretages l0bende vurdering af progression hos barnet/den unge herunder deltagelse i skole/uddannelse og i sociale aktiviteter. Det er arbejdsgruppens erfaring, at effekt pa smerteintensitet ses sekundært til tilbagevenden til en for barnet/den unge normal hverdag. Videre tiltag og behandling planlægges ud fra denne vurdering. Arbejdsgruppen bemærker, at barnet/den unge/forældrenes motivation er vigtig for den ønskede effekt. Motivationen kan være afhængig af barnet/den unge og forældrenes accept af, at smertetilstanden skal forstås i et bio-psyko-socialt perspektiv, og at somatiske spørgsmal er afklarede.
PICO 2 Fysioterapi
Svag anbefaling
Overvej at tilbyde fysioterapi til børn og unge med langvarige nonmaligne muskuloskeletale smerter
Remark:
Arbejdsgruppen vurderer, at specialiseret fysioterapi bør varetages af fysioterapeuter med særlig viden om smerter samt erfaring inden for behandling af målgruppen. Behandlingen bør fokusere pa behandlingsstrategier, der aktivt involverer det smerteramte barn/ den unge og evt. forældrene, f.eks. gennem læring, gradvis progredierende styrke og konditionstræning samt støtte til hverdags aktiviteter i barnets/den unges nærmiljø. Passive behandlingsmetoder, hvor det er behandleren der bevæger patientens muskier og led samt massage bør undgås.
Behandlingens varighed og omfang bør vurderes individuelt, og bør altid sikre at barnet/den unge og forældrene hurtigst muligt opnår kompetencer til at varetage rehabiliteringen i barnets nærmiljø herunder lokalt forankrede tilbud.
PICO 3 Svage analgetika
God praksis (konsensus)
Det anbefales, at der ikke at anvendes svage analgetika som paracetamol og NSAID til børn og unge med langvarige non maligne smerter.
Remark:
Det er arbejdsgruppens vurdering og erfaring, at svage analgetika ikke har den ønskede smertestillende effekt hos børn og unge med langvarige smerter. Behandlingen kan være forbundet med bivirkninger.
Derfor anbefaler arbejdsgruppen, at andre behandlingsmuligheder f.eks. non-farmakologisk behandling som smerteedukation og fysisk træning, bør overvejes. I særlige tilfælde, f.eks. opblussen af kendt somatisk sygdom kan kortvarig (7-14 dage) behandling med svage analgetika være berettiget.
Det anbefales, at der ikke at anvendes svage analgetika som paracetamol og NSAID til børn og unge med langvarige non maligne smerter.
Remark:
Det er arbejdsgruppens vurdering og erfaring, at svage analgetika ikke har den ønskede smertestillende effekt hos børn og unge med langvarige smerter. Behandlingen kan være forbundet med bivirkninger.
Derfor anbefaler arbejdsgruppen, at andre behandlingsmuligheder f.eks. non-farmakologisk behandling som smerteedukation og fysisk træning, bør overvejes. I særlige tilfælde, f.eks. opblussen af kendt somatisk sygdom kan kortvarig (7-14 dage) behandling med svage analgetika være berettiget.
PICO 4 Sekundære analgetika
Svag anbefaling
Overvej behandling med sekundc:ere analgetika til børn og unge med langvarige non-maligne smerter af neurogen karakter.
Remark:
Arbejdsgruppen vurderer, at sekundære analgetika kun bør anvendes til børn og unge med længerevarende smerter, hvor smerterne beskrives som af neurogen karakter. Defineret af IASP [35) som “smerte, der opstår som følge af en ændring eller sygdom idet somatosensoriske nervesystem”. Smerterne kan tilskrives ændringer i det perifere nervesystem eller CNS, hvilket resulterer i en unormal irritabilitet.
Det er arbejdsgruppens erfaring, at nogle børn/unge vii have god effekt af sekundære analgetika, hvorimod andre oplever ingen eller ringe effekt. Det er ikke muligt, på forhånd at vide hvilke børn/unge der far den gavnlige effekt. Studier pa voksne viser, at “number needed to treat” (NNT) for TCA er 3,6, for gabapentin 7,2 og for pregabalin 7,7 [36). Ligeledes er det variabelt og uforudsigeligt hvilke børn/unge der oplever bivirkninger. De fleste bivirkninger er forbigående, men kan også medføre, at man bør vælge at seponere behandlingen eller skifte til et andet præparat.
Der er ikke fundet RCT’er, der belyser hvilke af de sekundære analgetika der kan anbefales som 1. valg. Rent empirisk anvendes i Danmark typisk TCA (Tri Cykliske Antidepressiva) som 1. valg i doseringen 0,3-0,5 mg/kg x 3, max. dosis 0,5 mg/kg ikke overstigende 25 mg x 3. Der kan med fordel anvendes nortriptylin idagtimerne og amitriptylin til natten, da amitriptylin har en sederende effekt. Gabapentin vii oftest være 2. valg i start doseringen 15 mg/kg/døgn fordelt pa 3 doseringer. Dosis kan øges ca. hver 3. døgn stigende til 35 mg/kg/døgn.
Til svært neurologisk svækkede børn, der har neurogene smerter, gives også på empirisk basis, gabapentin som 1. valg i start doseringen 15 mg/kg/døgn fordelt pa 3 doseringer. Dosis kan øges hver ca. 3. døgn stigende til 35 mg/kg/døgn. [26)
De fleste af ovenstaende præparater er “off label” præparater, dvs. at der er ingen myndigheds godkendelse trods relativ stor klinisk erfaring med behandling af børn og unge under 18 ar. Derfor anbefaler arbejdsgruppen, at behandlingen varetages af læger med special kompetencer og under hyppig vurdering. Behandlingen bør støttes af andre behandlingsmuligheder f.eks. non-farmakologisk behandling som smerteedukation og fysisk træning.
PICO 5 Opioider
God praksis (konsensus)
Det er god praksis at undlade brug af opioider til børn og unge med langvarige non-maligne smerter.
Remark:
Det er arbejdsgruppens vurdering og erfaring, at opioider ikke har den ønskede smertestillende effekt hos børn og unge med langvarige non-maligne smerter. Opioidbehandling af børn og unge kan være forbundet med bivirkninger som forstoppelse, kvalme/ opkastninger, kognitiv dysfunktion samt udvikling af tolerans og afhængighed, som pa sigt kan fore til misbrug.
Derfor anbefaler arbejdsgruppen, at andre behandlingsmuligheder f.eks. non-farmakologisk behandling bør overvejes, og at opioider aldrig må være førstevalg i behandlingen af langvarige non-maligne smertetilstande hos børn og unge. Hvis opioider anvendes, b111r det varetages af læger med special kompetencer og under hyppig (dage til ugentligt) evaluering og seponeres, hvis ikke der ses den ønskede effekt.
PICO 6 lnterdisciplincer behandling
God praksis (konsensus)
Børn og unge med langvarige non-maligne muskuloskeletale smerter, bør tilbydes interdisciplinær smertebehandling.
Remark:
Det er arbejdsgruppen erfaring, at børn og unge med langvarige smerteproblematikker ofte er påvirket i flere livsdomæner (skolegang, social liv, fysisk aktivitet mm.), og at en interdisciplinær tilgang til behandlingen har en hurtigere og større effekt end monofaglig behandling. For de fleste børn og unge ses tilbagevenden til skole og social liv først, hvorefter reduktion i smerterne ses sekundært.
Ved behov for interdisciplinær smertebehandling er det vigtigt at være opmærksom pa og afdække evt. comorbiditeter (angst, depression mfl.), der kan komplicere barnet/den unges udbytte af behandlingen. Det er ligeledes vigtigt, at barnet/den unge og dennes familie samt behandlerne er enige om, at smertetilstanden er tilstrækkeligt udredt. Sidst, men ikke mindst, er det vigtigt at sikre sig, at barnet/den unge og dennes familie er motiverede for interdisciplinær smertebehandling.
Elementer i interdisciplinær smertebehandling vil ofte være diagnostisk evaluering, vurdering af medicinsk smertebehandling, smerteedukation, stress-coping strategier, søvn hygiejne, øget aktivitet, gradvis eksponering, hjælp til fastholdelse af skolegang, frelles forstålse af smerteproblematikken i familien mm.
Længden af behandlingen vil være varierende, men det er vigtigt at det interdisciplinære team løbende evaluerer, om barnet/den unge forsat gør fremskidt. Er det ikke tilfældet, bør behandlingen genovervejes og evt. afbrydes.
Teamet er typisk sat sammen af fysioterapeuter, psykologer, smertelæger, børne/ungelæger og sygeplejersker, alle med specialviden og kompetencer inden for langvarige smertetilstande samt børn og unge. I det interdisciplinære samarbejde har de forskellige faggrupper stor indsigt i hinandens kompetencer og funktioner.
Bilag 1: lmplementering
Bilag 2: Monitorering
Bilag 3: Opdatering og videre forskning
Bilag 4: Beskrivelse af anvendt metode
Bilag 5: Fokuserede spørgsmål
Bilag 6: Beskrivelse af anbefalingernes styrke og implikationer
Bilag 7: Søgebeskrivelse
Bilag 8: Evidensvurderinger
Bilag 9: Arbejdsgruppen og reference- eller styregruppen
Bilag 10: Begreber og forkortelser
Læsevejledning
Retningslinjen er bygget op i to lag:
1. Lag – Anbefalingen
Stærk anbefaling for (Grøn)
Der gives en stærk anbefaling for, når der er evidens af høj kvalitet, der viser, at de samlede fordele ved interventionen er klart større end ulemperne. Det betyder, at alle, eller næsten alle, patienter vil ønske den anbefalede intervention
Stærk anbefaling imod (Rød)
Der gives en stærk anbefaling imod, når der er evidens af høj kvalitet, der viser, at de samlede ulemper ved interventionen er klart større end fordelene. Der anvendes også en stærk anbefaling imod, når gennemgangen af evidensen viser, at en intervention med stor sikkerhed er nyttesløs.
Svag/betinget anbefaling for (Gul)
Der gives en svag/betinget anbefaling for interventionen, når det vurderes, at fordelene ved interventionen er større end ulemperne, eller den tilgængelige evidens ikke kan udelukke en væsentlig fordel ved interventionen, samtidig med at det vurderes, at skadevirkningerne er få eller fraværende. Denne anbefaling anvendes også, når det vurderes, at patienters præferencer varierer.
Svag/betinget anbefaling imod (Orange)
Der gives en svag/betinget anbefaling imod interventionen, når det vurderes, at ulemperne ved interventionen er større end fordelene, men hvor dette ikke er underbygget af stærk evidens. Denne anbefaling anvendes også, hvor der er stærk evidens for bade gavnlige og skadelige virkninger, men hvor balancen mellem dem er vanskelige at afg0re. Ligeledes anvendes den også, nar det vurderes, at patientens præferencer varierer.
God praksis (Grå)
God praksis anvendes, nar der ikke foreligger relevant evidens, og bygger således på faglig konsensus blandt medlemmerne af arbejdsgruppen, der har udarbejdet den kliniske retningslinje. Anbefalingen kan være enten for eller imod interventionen. Da der er tale om faglig konsensus, er denne type anbefaling svagere end de evidensbaserede anbefalinger, uanset om de evidensbaseret er stærke eller svage.
Se bilag “Beskrivelse af anbefalingernes styrke og implikationer” for mere information
2. Lag – Grundlaget for anbefalingen
Klik på anbefalingen, hvis du vil vide mere om grundlaget for anbefalingen
Evidensprofilen: De samlede effektestimater samt referencer til studierne.
Sammenfatning: Overblik over samt kort gennemgang af den tilgrundliggende evidens
Kvaliteten af evidensen:
Høj: Vi er meget sikre på, at den sande effekt ligger tæt på den estimerede effekt
Moderat: Vi er moderat sikre pa den estimerede effekt. Den sande effekt ligger sandsynligvis tæt på denne, men der er en mulighed for, at den er væsentligt anderledes
Lav: Vi har begrænset tiltro til den estimerede effekt. Den sande effekt kan være væsentligt anderledes end den estimerede effekt
Meget lav: Vi har meget ringe tiltro til den estimerede effekt. Den sande effekt vii sandsynligvis være væsentligt anderledes end den estimerede effekt.
Nøgleinformation: Kort beskrivelse af gavnlige og skadelige virkninger, kvaliteten af evidensen og overvejelser om patientpræferencer.
Rationale: Beskrivelse af hvorledes de ovenstaende elementer blev vægtet i forhold til hinanden og resulterede i den aktuelle anbefalings retning og styrke.
Praktiske oplysninger: Praktisk information vedrørende behandlingen og oplysninger om eventuelle særlige patientovervejelser.
Adaption: Såfremt anbefalingen er adapteret fra en anden retningslinje, findes her en beskrivelse af eventuelle ændringer.
Diskussion: Hvis du er logget ind som bruger, kan du her komme med kommentarer til specifikke anbefalinger.
Referencer: Referenceliste for anbefalingen.
Den anvendte graduering af evidensens kvalitet og anbefalingsstyrke baseres på GRADE (Grading of Recommendations Assessment, Development and Evaluation).
For en hurtig og informativ introduktion til GRADE anbefales følgende artikel G. Goldet, J. Howick. Understanding GRADE: an introduction. Journal of Evidence-Based Medicine 6 (2013) 50-54.
Se også: http://www.gradeworkinggroup.org .
Desuden henvises der til Sundhedsstyrelsens metodehåndbog for en overordnet introduktion til metoden bag udarbejdelsen af de Nationale Kliniske Retningslinjer.
lndledning
Formål
Formålet med de nationale kliniske retningslinjer er, at sikre en evidensbaseret indsats af ensartet høj kvalitet pa tværs af landet, medvirke til hensigtsmæssige patientforløb og vidensdeling på tværs af sektorer og faggrupper samt prioritering i sundhedsvæsnet.
En national klinisk retningslinje indeholder alene konkrete handlingsanvisninger indenfor udvalgte, velafgrænsede kliniske problemstillinger (dvs. hvad der skal gøres og hvem er det relevant for). Den har ikke som primært formal at afklare visitation og organisering af indsatsen (hvem der skal tilbyde indsatsen) eller samfundsøkonomiske konsekvenser (hvad er den afledte effekt pa ressourcerne og er disse til stede). Disse typer af problemstillinger kan eksempelvis handteres i en visitationsretningslinje, et pakkeforløb, et forløbsprogram, et referenceprogram eller en medicinsk teknologivurdering (MTV).
Denne retningslinje har til formål at bidrage til en øget kvalitet i behandlingen af børn og unge med langvarige non-maligne muskuloskeletale smerter og dermed sikre en hurtigst mulig tilbagevenden til for dem en, normal hverdag. Dette gøres ved at bidrage med handlingsanvisende anbefalinger pa udvalgte dele af behandlingsindsatserne, hvor der er behov for at evidensen kortlægges. Der er således ikke tale om en komplet behandlingsvejledning, men et udvalg af enkelte specifikke anbefalinger, der ved at blive implementeret pa tværs af sektorer, kan styrke og sætte fokus på de behandlingsprocedurer, der findes på området.
Denne vejledning omhandler ikke udredning og diagnosticering.
Afgrænsning af patientgruppe
Denne nationale kliniske retningslinje retter sig mod børn og unge med langvarige (kroniske) non-maligne muskuloskeletale smerter, fra det fyldte 6. år op til det fyldte 18. år. Langvarige smerter defineres her, som i WHO guideline og i ICD 11 klassifikations systemet: Smerter der har varet i mindst tre måneder, indvirker på dagligdags aktiviteter, herunder skolegang, barnet/den unges sociale funktion – eller er ledsaget af angst, depression eller frustration samt ikke kan forklares ved en anden diagnose end kroniske smerter. Denne NKR omhandler kun børn og unge med svære komplicerede smertetilstande. I de medtagne studier er der i inklusionskriterierne lagt vægt pa, at børnenes og de unges primære diagnose er langvarige smerter, således at evt. somatisk sygdom er udredt og behandlet, men hvor smerterne er værre eller af længere varighed end forventet. Derimod er studier, hvor patientgruppen har svær komorbiditet som fx cancer ekskluderet.
Børn og unge med langvarige smerter er en heterogen population som udg0res af børn og unge med symptomer fra alle organsystemer, herunder mavepine og hovedpine. Disse grupper er medtaget i de tilfælde, hvor arbejdsgruppen har fundet, at studierne er overførbare til den afgrænsede population.
Der er i denne retningslinje ikke særskilt fokus pa kønsforskelle.
Målgruppe/brugere
Denne retningslinje henvender sig som st0tte til en bred vifte af sundhedsprofessionelle, der er involveret i behandlingen af b0rn og unge med langvarige smerter. Den kan desuden tjene til information for andre involverede parter sa som fagprofessionelle pa socialomradet. Patienter og deres familier kan ligeledes bruge retningslinjen, nar de i samrad med den behandlingsansvarlige sundhedsprofessionelle trc:effer beslutning om en given behandling.
Viden om evidensbaseret behandling af langvarige smertetilstande hos børn og unge skal øge opmærksomheden på, at patientgruppen får en specialiseret smertebehandling.
Patienter og deres familier kan orientere sig i retningslinjen.
Emneafgrænsning
Den nationale kliniske retningslinje indeholder handlingsanvisninger for udvalgte og velafgrænsede kliniske problemstillinger (‘punktnedslag i patientforløbet’). Disse problemstillinger er prioriteret af den faglige arbejdsgruppe som de områder, hvor det er vigtigst at få afklaret evidensen. Begrundelsen for de udvalgte problemstillinger beskrives i de enkelte kapitler.
I epidemilogiske studier findes hos ca. 25% børn og unge, langvarige smerter der oftest defineres som konstante eller tilbagevendende smerter igennem 3 maneder. 5% af børn og unge har invaliderende smerter i sådan en grad, at det medfører betydeligt fravær fra skole/ uddannelse, nedsat social aktivitet og nedsat livskvalitet. Dette gælder smerter som hovedpine, mavepine og muskuloskeletale smerter.
Tallene viser hyppigere forekomst blandt piger end drenge og stigende incidens med stigende alder. [45) lfølge Danmarks Statistik var der i 3. kvartal 2021 registreret 785.000 børn og unge imellem 6-18 ar.
De tværfaglige smertecentre modtager jævnligt henvisninger på børn og unge under 18 år som ikke kan imødekommes. Derfor står børneafdelinger, børnepsykologer og børnefysioterapeuter tilbage med behandlingen af de langvarige smerter hos børn og unge. De har viden om behandling af børn og unge, men ikke nødvendigvis tværfaglighed eller den ønskede viden om langvarige smerter hos børn og unge.
International Association for the Study of Pain (IASP) har i 2020 revideret definitionen pa smerter [46) til “En ubehagelig sensorisk og følelsesmæssig oplevelse forbundet med eller ligner den oplevelse, der er forbundet med faktisk eller potentiel vævsskade”. Desuden er der tilføjet 6 noter til definitionen:
- Smerter er altid en personlig oplevelse, der i varierende grad påvirkes af biologiske, psykologiske og sociale
- Smerter og nociception er forskellige fænomener. Smerter kan ikke udledes udelukkende fra aktivitet i sensoriske
- Gennem livserfaring lærer det enkelte menneske begrebet
- En persons beretning om en oplevelse som smerte skal respekteres
- Selvom smerte normalt tjener som en beskyttelsesmekanisme og tilpasning, kan det have negative virkninger pa funktion samt social og psykologisk velvære.
- At beskrive smerte i ord er kun en af mange måder at udtrykke smerte på; manglende evne til at kommunikere forhindrer ikke et menneske eller et dyr i at opleve
Patientperspektivet
Beslutning om valg af behandling skal altid inddrage patientens perspektiv, i dette tilfælde børn og unge samt deres forældre. Denne retningslinje beskæftiger sig ikke særskilt med dette aspekt, men ser det som en klar forudsætning og selvfølge for at sikre god behandling.
PICO 1 Smerteedukation
Fokuseret spørgsmål 1:
Bør forældre til børn og unge med langvarige non-maligne muskuloskeletale smerter tilbydes smerteedukation?
Baggrund for valg af spørgsmål
Arbejdsgruppen har i dette spørgsmål valgt at definere smerteedukation som læren om smerter, herunder forskellen pa akutte og langvarige smerter, samt leering og træning i CBT (Cognitive Behavioural Therapy) relaterede mestringsstrategier.
Det formodes, at smerteedukation for både børn og forældrene kan mindske forældres sygefravær, samt nedsætte antallet af unødige undersøgelser og kontakter til sundhedsvæsenet for barnet/den unge. En systematisk smerteedukation målrettet forældrene formodes at kunne give forældrene redskaber til at hjælpe barnet/den unge med at kunne mestre smerteoplevelsen, således at barnet/den unge kan passe sin skole og sine sociale aktiviteter.
Svag anbefaling
Overvej at tilbyde smerteedukation målrettet forældre til børn og unge med langvarige non-maligne muskuloskeletale smerter
Arbejdsgruppen anbefaler, at interventionen planlægges ud fra hver enkelt patient/case/familie, og kan tilbydes til forældrene eller forældrene sammen med barnet/den unge. Smerteedukation er læren om smerter, herunder forskellen på akutte og langvarige smerter samt læring i og træning af i CBT (Cognitive Behavioural Therapy) relaterede mestringsstrategier. Fokus bør være på afspændingsøvelser, opmærksomhedstræning og eksponering i forhold til at handtere langvarige smerter, samt klassisk kognitiv omstrukturering ift. potentielle negative tanker om det, at leve med langvarige smerter, samt problemløsning.
Desuden læring om hensigtsmæssig forældrekommunikation og adfærd, der understøtter førnævnte strategier hos både barnet/den unge samt familien som helhed. Behandlernes kompetencer bør både være viden, færdigheder og erfaring i arbejdet med børn og unge med langvarige smerter – herunder viden, færdigheder og erfaring med CBT baserede mestringsstrategier til børn og unge. Formatet kan være gruppe eller individuelt samt fysisk såvel som online (e-learning). Der kan dog være fordele ved gruppeformatet i form af normalisering og social støtte. Der bør foretages løbende vurdering af progression hos barnet/den unge herunder deltagelse i skoleuddannelse og i sociale aktiviteter. Det er arbejdsgruppens erfaring, at effekt på smerteintensitet ses sekundært til tilbagevenden til en for barnet/den unge normal hverdag. Videre tiltag og behandling planlægges ud fra denne vurdering. Arbejdsgruppen bemærker, at barnet/den unge forældrenes motivation er vigtig for den ønskede effekt. Motivationen kan være afhængig af barnetlden unge og forældrenes accept af, at smertetilstanden ska/ forstås i et bio-psyko-socialt perspektiv, og at somatiske spørgsmål er afklarede.
Nøgleinformationer
Gavnlige og skadelige virkninger Overvejende fordele ved det anbefalede alternativ
Smerteedukation målrettet forældre til børn og unge med langvarige smerter, viste at havde effekt således at børnene og de unge fik lavere skolefravær og bedre livskvalitet, mens der blev ikke fundet sikker effekt pa smerteintensitet.
Der ses ingen registrerede skadevirkninger.
Kvaliteten af evidensen
Lav
Arbejdsgruppen fandt ikke evidens, der direkte besvarede det fokuserede spørgsmål.
Patientpræferencer Ingen betydelig variation forventet
Arbejdsgruppen vurderer, at de fleste familier vii tage positivt imod tilbuddet om smerteedukation målrettet forældrene.
Rationale
Det var nødvendigt at inddrage indirekte evidens fra studier, der inkluderede andre smertetilstande end muskuloskeletale, såsom mavesmerter og hovedpine samt et enkelt studie omhandlende smerter ved seglcelle anæmi. Effekten varierer i de inkluderede studier, hvilket kan skyldes at interventionerne er af blandet karakter. Indholdet varierende fra mindre definerede metoder til CBT og problemløsnings færdigheder, ligesom interventionen blev udført forskelligt, som internetbaseret, telefonbaseret eller ved fremmøde. Interventionen i de inkluderede studier var enten rettet mod forældrene alene eller forældre sammen med barnet/den unge. Studielængderne i studierne er ligeledes varierende. I den indirekte evidens ses der muligvis en forbedring af funktionsniveauet hos barnet/den unge, men muligvis ikke ændrer smerteoplevelsen direkte hos barnet/den unge i betydelig grad.
Arbejdsgruppen vurderer, at der samlet set er overvejende fordele ved interventionen specielt pa parametrene skolefravær og livskvalitet.
Det er arbejdsgruppens vurdering, at familien oplever en større accept af smerterne og derved en forbedring af livskvaliteten. At der ikke findes skadevirkninger ved smerteedukation og at de fleste familier vil takke ja til et tilbud om smerteedukation.
Tiltroen til evidensen var samlet set lav. Med baggrund i dette gives en svag anbefaling for at tilbyde smerteedukation målrettet forældre til børn og unge med langvarige non-maligne muskuloskeletale smerter.
Fokuseret Spørgsmål
Population: Børn og unge med langvarige non-maligne smerter
Intervention: Smerteedukation
Sammenligning: lngen smerteedukation
Sammenfatning
Litteratur
Evidensgrundlaget til denne anbefaling består samlet af 13 RCT studier [5][6][7][8][9][10)[11][12][13][14][15][16][17] som alle er fundet i samme Cochrane review fra 2019 [24).
Der var ingen primære randomiserede studier, der kunne besvare det fokuserede spørgsmål. Derfor er der i evidensgrundlaget for besvarelsen af det fokuserede spørgsmål anvendt 13 randomiserede kontrollerede studier fra et Cochrane review, der undersøger børn og unge med andre smertetilstande end muskuloskeletale.
I den brede litteratursøgning af primær litteratur uden tidsmæssig begrænsning var der ingen studier der passede til inklusionkriterierne for dette fokuserede spørgsmål.
Gennemgang af evidensen
Populationerne i de inkluderede studier bestod af børn og unge 6-18 år med langvarige non-maligne smerter. Arbejdsgruppen har i dette fokuserede spørgsmål valgt at medtage studier omhandlende børn og unge med andre smertetilstande end muskuloskeletale, da arbejdsgruppen mener, at resultaterne vil være overførbare på denne intervention. lnterventionen bestod af smerteedukation målrettet forældre af forskellig karakter og længde. Arbejdsgruppen var interesseret i at undersøge smerteedukation sammenlignet med ingen smerteedukation, men der blev ikke fundet studier, der direkte undersøgte intervention og sammenligningen som beskrevet i det fokuserede spørgsmål. Derfor valgte arbejdsgruppen at inddrage studier, der indirekte belyste det fokuserede spørgsmål.
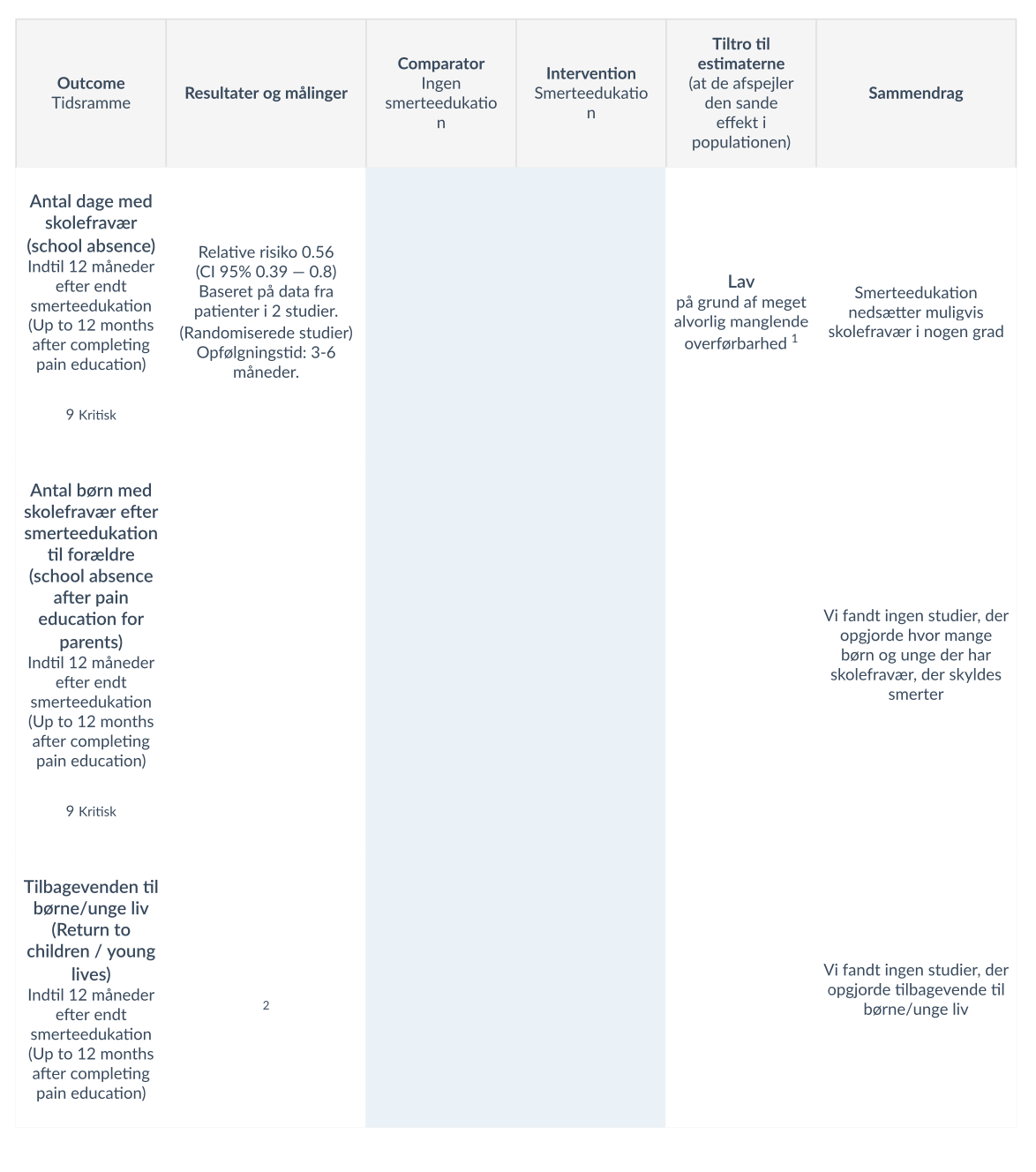
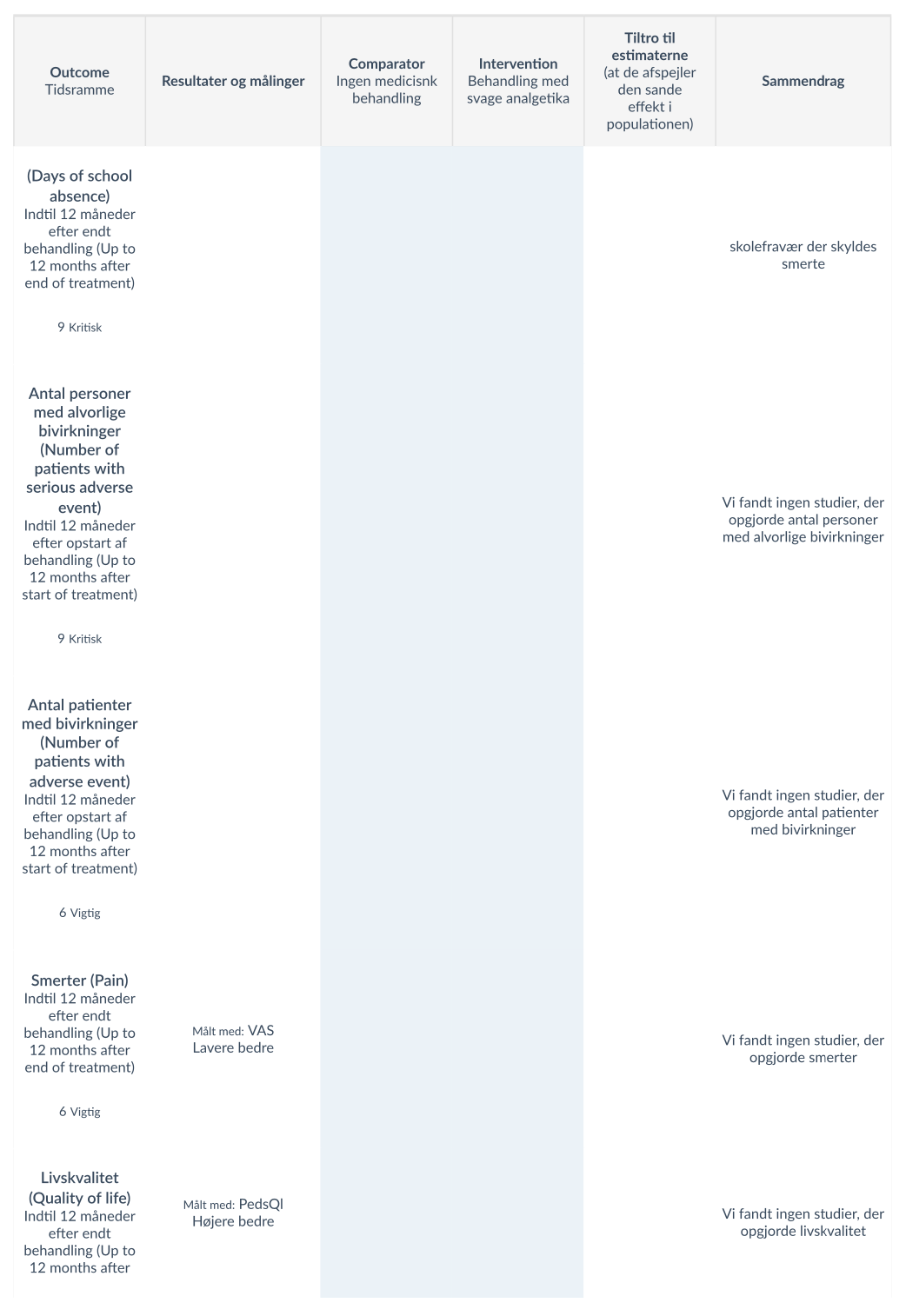
For de kritiske outcomes blev der i 2 studier [7] [13), med i alt 201 patienter, fundet at smerteedukation muligvis nedsætter skolefravær (målt i dage), i nogen grad. At smerteedukation muligvis øger funktionsniveauet, fundet hos 964 patienter i 8 studier [6][7][8][11)[13][14][16] målt med forskellige måleredskaber (FDI, CALI og BAPQ). Generelt for begge outcomes, med lav tiltro til evidensen pa grund af alvorlig manglende overførbarhed og på grund af alvorligt upræcist effektestimat. For de øvrige kritiske outcomes blev der ikke fundet evidens.
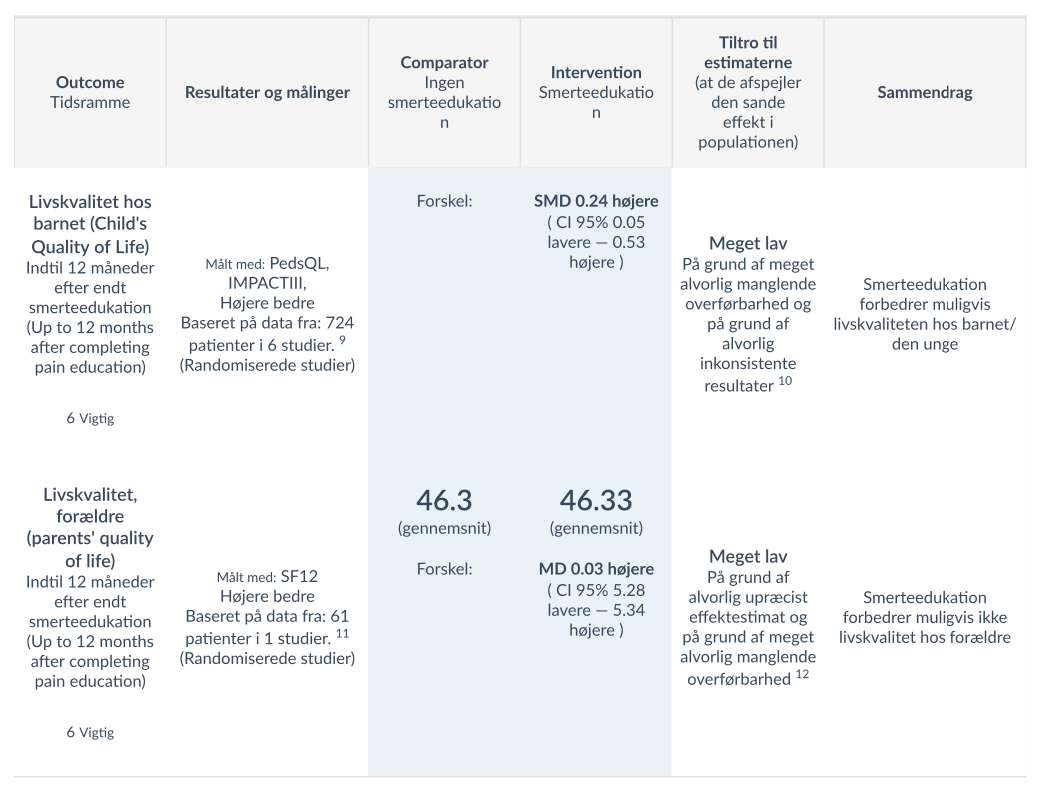
For de vigtige outcomes blev der i 9 studier,[6][8][9][11)[12][13][14][15][17] med i alt 1213 patienter, fundet at smerteedukation muligvis ikke påvirker smerte hos barnet i betydelig grad, der er lav tiltro til evidensen på grund af alvorlig manglende overførbarhed og på grund af alvorlig upræcist effektestimat. 2 studier [7] [13) fandt at smerteedukation muligvis nedsætter antallet af kontakter til sundhedsydelser, med klinisk betydende relevans pa 32%, tiltroen til evidensen er lav på grund af få studier. Smerteedukation forbedrer muligvis i nogen grad livskvaliteten hos barnet/den unge, baseret på data fra 724 patienter i 6 studier [5][7][11)[13][15]. Tiltroen til evidensen er lav på grund af alvorlig manglende overførbarhed og på grund af alvorlig inkonsistente resultater. Et enkelt studie [BJ fandt at, smerteedukation muligvis ikke påvirker livskvalitet hos forældre i betydelig grad. Tiltroen til evidensen er meget lav grundet alvorlig upræcist effektestimat og meget alvorlig manglende overførbarhed.

- Inkonsistente resultater: ingen Manglende overførbarhed: meget alvorligt. Forskelle mellem ønsket intervention/ komparator og de i studiet anvendte, Forskelle mellem målpopulation og studiepopulation. Upræcist effektestimat: ingen betydelig. Publikationsbias: ingen betydelig.
- Systematisk oversigtsartikel [2] . Baselinerisiko/komparator: Kontrolarm i reference brugt til intervention.
- Systematisk oversigtsartikel [2] . Baselinerisiko/komparator: Kontrolarm i reference brugt til intervention.
- Inkonsistente resultater: ingen Manglende overførbarhed: meget alvorligt. Forskelle mellem målpopulation og studiepopulation, Forskelle mellem ønsket intervention/komparator og de i studiet anvendte. Upræcist effektestimat: ingen betydelig. Publikationsbias: ingen betydelig.
- Systematisk oversigtsartikel [2] med inkluderede studier: Law 2015, Levy 2010, Levy 2016, Levy 2017, Kashikar-Zuck 2012, Palermo 2016, Palermo 2016a, Sanders 1 Baselinerisiko/komparator: Kontrolarm i reference brugt til interventionen.
- Inkonsistente resultater: ingen Manglende overførbarhed: meget alvorligt. Forskelle mellem målpopulation og studiepopulation, Direkte sammenligninger ikke tilgængelige, Forskelle mellem ønsket intervention/komparator og de i studiet anvendte. Upræcist effektestimat: alvorligt. Brede konfidensintervaller.
- Systematisk oversigtsartikel [2] med inkluderede studier: Robins 2005, Sanders 1994, Levy 2017a, Palermo 2009, Palermo 2016, Palermo 2016a, Bonnert 2017, Kashikar Zuck 2012, Levy 2010, Levy 2017. Baselinerisiko/komparator: Kontrolarm i reference brugt til interventionen.
- Inkonsistente resultater: ingen betydelig. Manglende overførbarhed: meget alvorligt. Forskelle mellem malpopulation og studiepopulation, Direkte sammenligninger ikke tilgængelige, Forskelle mellem ønsket intervention/komparator og de i studiet anvendte. Upræcist effektestimat: alvorligt. Brede konfidensintervaller. Publikationsbias: ingen betydelig.
- Systematisk oversigtsartikel [2] med inkluderede studier: Levy 2017a, Daniel 2015, Kashikar Zuck 2012, Levy 2016, Levy 2017, Bonnert 2017. Baselinerisiko/komparator: Kontrolarm i reference brugt til interventionen.
- Inkonsistente resultater: alvorligt. Den statistiske heterogenicitet er høj. Manglende overførbarhed: alvorligt. Forskelle mellem målpopulation og studiepopulation, Direkte sammenligninger ikke tilgængelige, Forskelle mellem ønsket intervention/ komparator og de i studiet anvendte. Upræcist effektestimat: ingen betydelig. Publikationsbias: ingen betydelig.
- Systematisk oversigtsartikel [2] med inkluderede studier: Palermo 2016a. Baselinerisiko/komparator: Kontrolarm i reference brugt til interventionen.
- Inkonsistente resultater: ingen betydelig. Manglende overførbarhed: meget alvorligt. Forskelle mellem målpopulation og studiepopulation, Forskelle mellem ønsket intervention/komparator og de i studiet anvendte. Upræcist effektestimat: alvorligt. Kun data fra ét studie.
Referencer
- Daniel LC, Li Y, Smith K, Tarazi R, Robinson MR, Patterson CA, et al. : Lessons Learned From a Randomized Controlled Trial of a Family-Based Intervention to Promote School Functioning for School-Age Children With Sickle Cell Disease. Journal of pediatric psychology 40(10):1085-94 Pubmed Journal
- Palermo TM, Law EF, Fales J, Bromberg MH, Jessen-Fiddick T, Tai G : Internet-delivered cognitive-behavioral treatment for adolescents with chronic pain and their parents: a randomized controlled multicenter trial. Pain 2016;157(1):174-185 Pubmed Journal
- Levy RL, van Tilburg MAL, Langer SL, Romano JM, Walker LS, Mand LA, et al. : Effects of a Cognitive Behavioral Therapy Intervention Trial to Improve Disease Outcomes in Children with Inflammatory Bowel Disease. Inflammatory bowel diseases 2016;22(9):2134-48 Pubmed Journal
- Palermo TM, Law EF, Bromberg M, Fales J, Eccleston C, Wilson AC : Problem-solving skills training for parents of children with chronic pain: a pilot randomized controlled trial. Pain 2016;157(6):1213-1223 Pubmed Journal
- Sanders MR, Shepherd RW, Cleghorn G, Woolford H : The treatment of recurrent abdominal pain in children: a controlled comparison of cognitive-behavioral family intervention and standard pediatric Journal of consulting and clinical psychology 1994;62(2):306-14 Pubmed
- Greenley RN, Gumidyala AP, Nguyen E, Plevinsky JM, Poulopoulos N, Thomason MM, et : Can You Teach a Teen New Tricks? Problem Solving Skills Training Improves Oral Medication Adherence in Pediatric Patients with Inflammatory Bowel Disease Participating in a Randomized Trial. Inflammatory bowel diseases 2015;21(11):2649-57 Pubmed Journal
- 1 Kashikar-Zuck S, Ting TV, Arnold LM, Bean J, Powers SW, Graham TB, et al. : Cognitive behavioral therapy for the treatment of juvenile fibromyalgia: a multisite, single-blind, randomized, controlled clinical trial. Arthritis and rheumatism 2012;64(1):297-305 Pubmed Journal
- Robins PM, Smith SM, Glutting JJ, Bishop CT :A randomized controlled trial of a cognitive-behavioral family intervention for pediatric recurrent abdominal pain. Journal of pediatric psychology 30(5):397-408 Pubmed
- Levy RL, Langer SL, van Tilburg MAL, Romano JM, Murphy TB, Walker LS, et : Brief telephone-delivered cognitive behavioral therapy targeted to parents of children with functional abdominal pain: a randomized controlled trial. Pain 2017;158(4):618-628 Pubmed Journal
- Levy RL, Langer SL, Walker LS, Romano JM, Christie DL, Youssef N, et : Cognitive-behavioral therapy for children with functional abdominal pain and their parents decreases pain and other symptoms. The American journal of gastroenterology 2010;105(4):946-56 Pubmed Journal
- Bonnert M, Olen 0, Lalouni M, Benninga MA, Bottai M, Engelbrektsson J, et : Internet-Delivered Cognitive Behavior Therapy for Adolescents With Irritable Bowel Syndrome: A Randomized Controlled Trial. The American journal of gastroenterology 2017;112(1):152-162 Pubmed Journal
- Law EF, Beals-Erickson SE, Noel M, Claar R, Palermo TM : Pilot Randomized Controlled Trial of Internet-Delivered Cognitive-Behavioral Treatment for Pediatric Headache 55(10):1410-25 Pubmed Journal
- Palermo TM, Wilson AC, Peters M, Lewandowski A, Somhegyi H : Randomized controlled trial of an Internet-delivered family cognitive-behavioral therapy intervention for children and adolescents with chronic Pain 2009;146(1-2):205-13 Pubmed Journal
PICO 2 Fysioterapi
Fokuseret spørgsmål 2:
Bør man tilbyde specialiseret fysioterapeutisk træning til børn og unge 6-18 år med langvarige non-maligne muskuloskeletale smerter?
Baggrund for valg af spørgsmål:
Arbejdsgruppen ønsker at afdække effekten af fysioterapeutisk træning i behandlingen af børn og unge med langvarige non-maligne muskuloskeletale smerter, for at sikre denne gruppe børn og unge behandling af højeste kvalitet med fokus pa genoprettelse af normale funktioner, herunder at barnet/den unge kan passe sin skole/uddannelse og sociale aktiviteter.
Specialiseret fysioterapi defineres i litteraturen oftest som fysioterapi foretaget på hospitaler og som led i en interdisciplinær behandling. Arbejdsgruppen anser specialiseret fysioterapi, som værende baseret pa kompetencer frem for behandlingslokation. Med kompetencer menes formaliseret viden, færdigheder og erfaring i arbejdet med børn og unge med langvarige smerter.
Der findes litteratur, der beskriver effekt af fysioterapi i sammenhæng med kognitiv terapi som smertebehandling til ovenstaende gruppe af børn og unge i bade ambulant regi [28) og for indlagte børn og unge [29).
Pa voksenområdet er der evidens for at fysisk aktivitet/træning kan bidrage til øget funktionsniveau hos patienter med en lang række kroniske smertetilstande, herunder også generaliserede smerter. Den nationale kliniske retningslinje for udredning, behandling og rehabilitering af patienter med generaliserede smerter i bevægeapparatet, 2018, [30) angiver således en svag anbefaling for superviseret træning til denne patientgruppe. Det vil derfor være interessant at undersøge om børne/unge området adskiller sig væsentligt fra dette.
Svag anbefaling
Overvej at tilbyde fysioterapi til børn og unge med langvarige nonmaligne muskuloskeletale smerter
Arbejdsgruppen vurderer, at specialiseret fysioterapi bør varetages af fysioterapeuter med særlig viden om smerter samt erfaring inden for behandling af målgruppen. Behandlingen bør fokusere på behandlingsstrategier, der aktivt involverer det smerteramte barn/den unge og evt. forældrene, f.eks. gennem læring, gradvis progredierende styrke og konditionstræning samt støtte til hverdags aktiviteter i barnets/den unges nærmiljø. Passive behandlingsmetoder, hvor det er behandleren der bevæger patientens muskler og led samt massage bør undgås.
Behandlingens varighed og omfang bør vurderes individuelt, og bør altid sikre at barnet/den unge og forældrene hurtigst muligt opnår kompetencer til at varetage rehabiliteringen i barnets nærmiljø herunder lokalt forankrede tilbud.
Praktiske Oplysninger
Sundhedsstyrelsen har udgivet en national klinisk retningslinje for forskellige kroniske smertetilstande hos voksne:
- Generaliserede smerter i bevægeapparatet [31)
Retningslinjerne kan også findes pa Sundhedsstyrelsens hjemmeside
Nøgleinformationer
Gavnlige og skadelige virkninger
Lille netto gevinst eller små forskelle mellem alternativerne
Specialiseret fysioterapi og fysisk træning i tillæg til anden behandling viser en mulig positiv effekt på den samlede symptombyrde og det fysiske funktionsniveau, både efter endt behandling og ved længste follow-up. Der blev ikke rapporteret om nogen umiddelbar forværring i symptomer eller utilsigtede hændelser. Forekomsten af skadevirkninger er ikke systematisk rapporteret i de inkluderede studier. Det er almindeligt at opleve en kortvarig ømhed i muskler eller opblussen af symptomer i den første tid efter træningen, hvilket er ufarligt.
Kvaliteten af evidensen
Meget lav
Der var ingen studier, der opgjorde de kritiske outcomes, og tiltroen til evidensen for de vigtige outcomes er lav til meget lav.
Patientpræferencer
Ingen betydelig variation forventet
Arbejdsgruppen forventer, at de fleste børn/unge med langvarige smerter vil tage positivt imod og takke ja til tilbuddet om specialiseret fysioterapi.
Rationale
Effekten i de fundne studier er meget varierende på grund af meget små studier med forskellige smertetilstande og blandede interventioner. Smertetilstandene omfatter både muskuloskeletale smerter og CRPS (Complex Regional Pain Syndrome). lnterventionerne varierer mellem fysioterapi og/eller træning i forskellige regi og kombineret med CBT og/eller multimodal smertebehandling. Anbefalingen er baseret pa indirekte evidens, som viser en mulig reduktion af smerteoplevelsen. Det kunne ikke vurderes om fysioterapi uden støttende behandling, som f.eks. CBT havde effekt.
Der er i formuleringen af anbefalingen lagt vægt på, at der er fundet indirekte evidens, således at specialiseret fysioterapi muligvis forbedrer barnet/den unges funktionsniveau i nogen grad og kan have indflydelse pa smerter. Det er arbejdsgruppens vurdering, at barnet/den unge oplever en større accept af smerterne og derved en forbedring af livskvaliteten samt at specialiseret fysioterapi vii bidrage til sundhedsfremme over et livsforløb. Arbejdsgruppen anser specialiseret fysioterapi som værende baseret pa kompetencer frem for behandlingslokation. Med kompetencer menes formaliseret viden, færdigheder og erfaring i fysioterapi arbejdet med børn og unge med langvarige smerter. Der er ikke rapporteret om nogen umiddelbar forværring i symptomer eller forekomst af skadevirkninger, dog er dette ikke rapporteret systematisk. Det er arbejdsgruppens vurdering, at der ikke findes skadevirkninger ved den specialiserede fysioterapi, der tilbydes målgruppen.
Tiltroen til evidensen er samlet set meget lav grundet risiko for bias, manglende overførbarhed, og upræcise effektestimater. Med baggrund i dette gives en svag anbefaling for at tilbyde specialiseret fysioterapi til børn og unge med langvarige non-maligne muskuloskeletale smerter.
Fokuseret Spørgsmål
Population: PICO 2: Superviseret fysioterapeutisk træning til børn og unge 6-18 år med langvarige non-maligne, muskuloskeletale smerter
Intervention: Specialiseret/superviseret fysioterapi
Sammenligning: Ingen fysioterapi eller fysioterapi uden støtte/supervisering
Sammenfatning
Der blev ikke fundet nogle systematiske oversigtsartikler, hvorfor evidensgrundlaget til denne anbefaling samlet bestar af 4
RCT studier [18)[19][20][21] som alle er fundet i den primære litteratur.
Gennemgang af evidensen
Populationerne i de inkluderede studier bestod af børn og unge 6-18 år med langvarige non-maligne smerter. Effekten i de fundne studier er meget variabel på grund af meget små studier med forskellige og blandede interventioner. Arbejdsgruppen var interesseret i at undersøge specialiseret fysioterapi sammenlignet med ingen fysioterapi, men der blev ikke fundet studier, der direkte undersøgte intervention og sammenligningen som beskrevet i det fokuserede spørgsmål. Derfor valgte arbejdsgruppen at inddrage studier, der med indirekte evidens belyste det fokuserede spørgsmål. Det kunne ikke vurderes om fysioterapi uden støttende behandling som f.eks. CBT havde effekt.
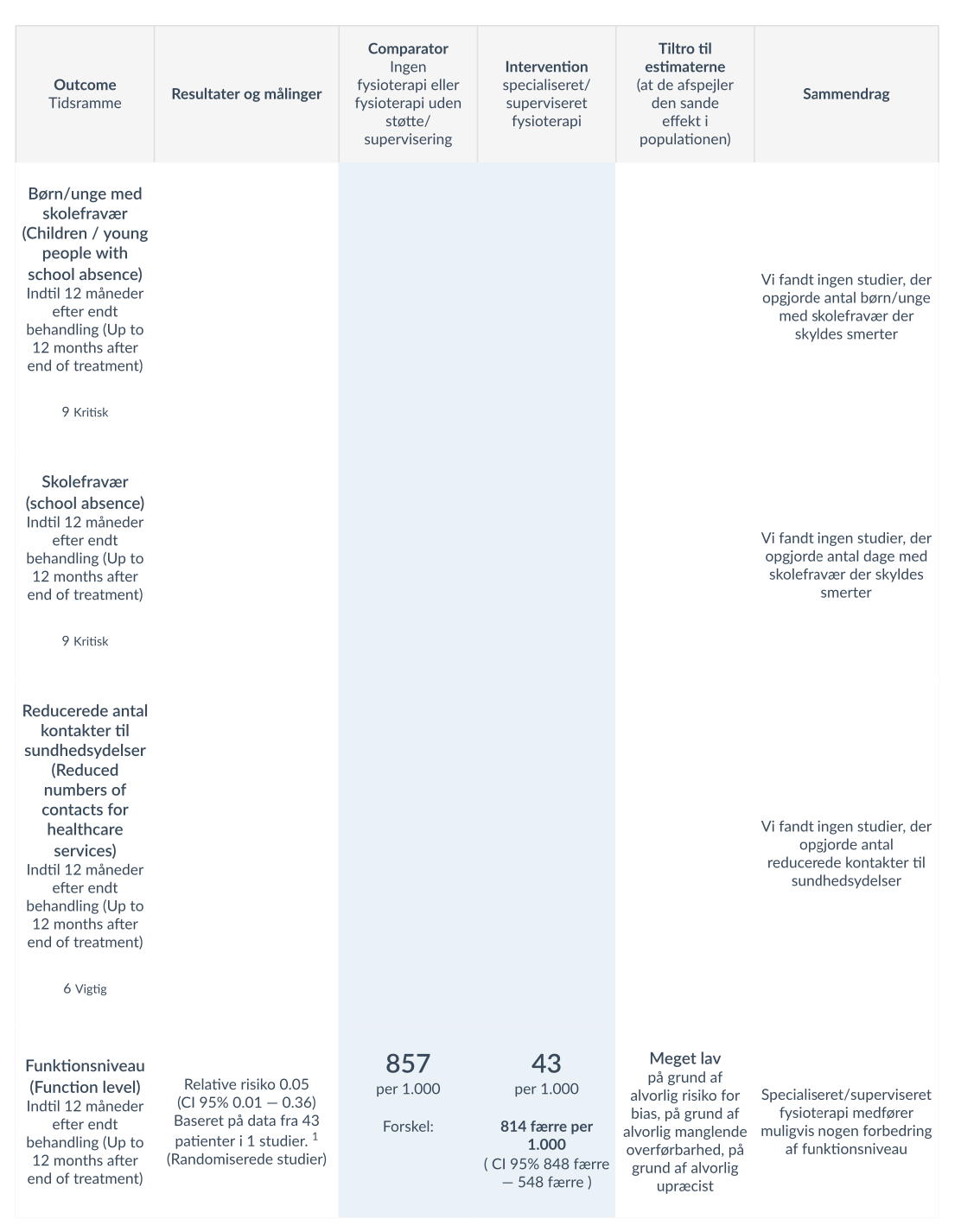
Der blev ikke fundet studier der belyste de kritiske outcomes.
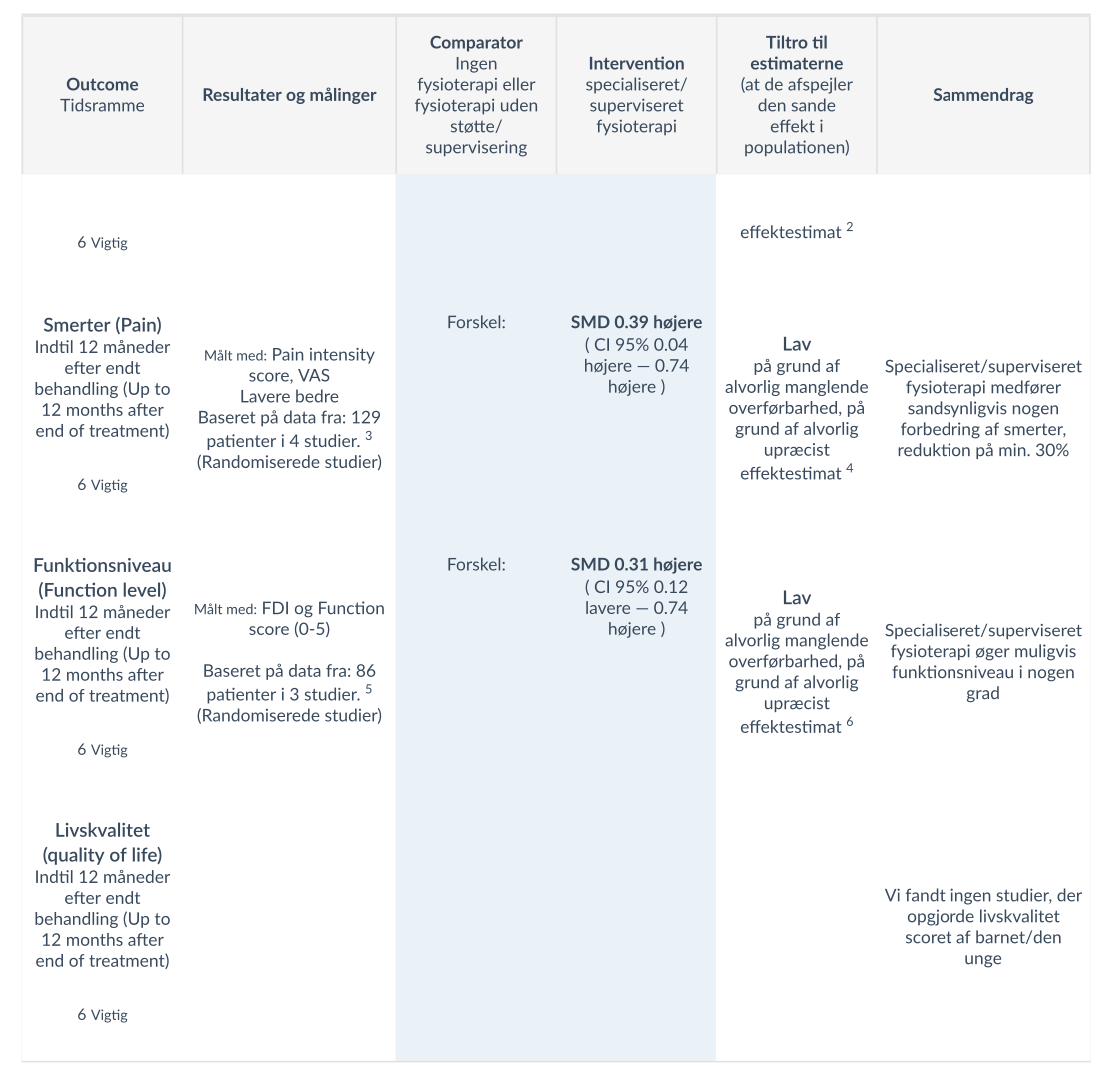
For de vigtige outcomes blev der i 1 studie [19) baseret pa 43 patienter fundet at specialiseret/superviseret fysioterapi muligvis medfører et væsentligt øget funktionsniveau, med meget lav tiltro til evidensen på grund af alvorlig risiko for bias, alvorlig manglende overførbarhed, og alvorlig upræcist effektestimat. I kontinuert outcome for funktionsniveau fandt man i 3 studier [18)[20][21] baseret pa 86 patienter at specialiseret/superviseret fysioterapi muligvis øger funktionsniveau i nogen grad, malt med FDI og functionscore. Der er lav tiltro til evidensen pa grund af alvorlig manglende overførbarhed, pa grund af alvorlig upræcist effektestimat. I alle 4 medtagne studier [18)[19][20][21] baseret pa 129 patienter blev der fundet at specialiseret/superviseret fysioterapi sandsynligvis medfører nogen forbedring af smerter (reduktion pa min. 30%), med moderat tiltro pa grund af alvorlig manglende overførbarhed.
- Systematisk oversigtsartikel [4] med inkluderede studier: Andias 2018. Baselinerisiko/komparator: Kontrolarm i reference brugt til
- Risiko for bias: alvorligt. Manglende blinding, Utilstrækkelig/manglende blinding i inkonsistente resultater: ingen betydelig.Manglende overførbarhed: alvorligt. Forskelle mellem målpopulation og studiepopulation, Forskelle mellem ønsket intervention/komparator og de i studiet anvendte. Upræcist effektestimat: alvorligt. Kun data fra et studie. Publikationsbias: ingen betydelig.
- Systematisk oversigtsartikel [4] med inkluderede studier: Lee 2002, Andias 2018, Holm 2016, Kashikar Zuck 2018. Baselinerisiko/komparator: Kontrolarm i reference brugt til interventionen.
- Inkonsistente resultater: ingen betydelig.Manglende overførbarhed: alvorligt.Forskelle mellem målpopulation og studiepopulation, Forskelle mellem ønsket intervention/komparator og de i studiet anvendte. Upræcist effektestimat: alvorligt. Brede Publikationsbias: ingen betydelig.
- Systematisk oversigtsartikel [4] med inkluderede studier: Lee 2002, Kashikar Zuck 2018, Holm 201 Baselinerisiko/komparator: Kontrolarm i reference brugt til interventionen.
- Inkonsistente resultater: ingen betydelig. Manglende overførbarhed: alvorligt. Forskelle mellem målpopulation og studiepopulation, Forskelle mellem ønsket intervention/komparator og de i studiet anvendte. Upræcist effektestimat: alvorligt. Fa patienter (<100) /{100-300) inkluderet i Publikationsbias: ingen betydelig.
Referencer
- Holm S, Ljungman G, Asenli: if P, Linton SJ, Soderlund A :Treating youth in pain: Comparing tailored behavioural medicine treatment provided by physical therapists in primary care with physical European journal of pain (London, England) 2016;20(4):626-38 Pubmed Journal
- Andias R, Neto M, Silva AG : The effects of pain neuroscience education and exercise on pain, muscle endurance, catastrophizing and anxiety in adolescents with chronic idiopathic neck pain: a school-based pilot, randomized and controlled study. Physiotherapy theory and practice 2018;34(9):682-691 Pubmed Journal
- Kashikar-Zuck S, Black WR, Pfeiffer M, Peugh J, Williams SE, Ting TV, et : Pilot Randomized Trial of Integrated Cognitive-Behavioral Therapy and Neuromuscular Training for Juvenile Fibromyalgia: The FIT Teens Program. The journal of pain 2018;19(9):1049-1062 Pubmed Journal
- Lee BH, Scharff L, Sethna NF, McCarthy CF, Scott-Sutherland J, Shea AM, et al. : Physical therapy and cognitive behavioral treatment for complex regional pain syndromes. The Journal of pediatrics 2002;141(1):135-40 Pubmed
PICO 3 Svage analgetika
Fokuseret sp0rgsmal 3:
Bør børn og unge 6-18 år med langvarige non-maligne, muskuloskeletale smerter, tilbydes svage analgetika?
Baggrund for valg af spørgsmål:
Undersøgelser viser en meget varierende evidens for brugen af svage analgetika til behandling af langvarige smerter hos både børn og voksne. Med svage analgetika forstas paracetamol og NSAID-produkter i henhold til WHO’s smertetrappe [32).
Bade paracetamol og NSAID præparater kan købes i håndkøb, og bruges i stort omfang uden lægefaglig vurdering af bade børn og voksne. Paracetamol kan ved langvarig brug udløse medicinsk hovedpine og anbefales af flere, ikke til kroniske smerter. Generelt anbefales det at anvende NSAID i lavest mulig effektive dosering og i kortest mulig varighed pa grund af bivirkningsprofilen.
Undersøgelser viser, at der er et stigende forbrug af svage analgetika, specielt paracetamol, blandt børn og unge, og at det kan medføre øget forbrug i voksenalderen. I Skolebørns-undersøgelsen [33), angav 55% af pigerne og 43% af drengene, blandt de 15-arige at havde spist paracetamol mindst 1 gang om måneden mod hovedpine. I samme undersøgelse var der konstateret en kraftig stigning i forbruget af paracetamol indtil 2010, derefter er forbruget stagneret. Der er ikke siden 2014 lavet lignende målinger.
Søgning pa www.medstat.dk viser en stigning i salget af paracetamol på mere end 24% fra 2016 til 2018.
Der ses et fald i salget af NSAID indeholdende ibuprofen i samme periode på ca. 35%. I søgningen er det ikke muligt at se om præparaterne bruges af børn og unge eller voksne.
God praksis (konsensus)
Det anbefales, at der ikke at anvendes svage analgetika som paracetamol og NSAID til børn og unge med langvarige non-maligne smerter.
Det er arbejdsgruppens vurdering og erfaring, at svage analgetika ikke har den ønskede smertestillende effekt hos børn og unge med langvarige smerter. Behandlingen kan være forbundet med bivirkninger.
Derfor anbefaler arbejdsgruppen, at andre behandlingsmuligheder f.eks. non-farmakologisk behandling som smerteedukation og fysisk træning, bør overvejes. I særlige tilfælde, f.eks. opblussen af kendt somatisk sygdom kan kortvarig (7-14 dage) behandling med svage analgetika være berettiget.
Nøgleinformationer
Gavnlige og skadelige virkninger
Det er arbejdsgruppens vurdering, at effekten af behandling med svage analgetika mod langvarige smerter hos børn og unge er usikker og ofte uden effekt. Behandlingen med paracetamol vurderes uden st0rre risiko for bivirkninger, men kan ved langvarigt forbrug udl0se medicinsk hovedpine. Ved behandling med bade paracetamol og NSAID skal der udvises forsigtighed ved nedsat nyrefunktion, og begge er kontraindiceret ved stærkt nedsat leverfunktion. Behandling med NSAID er forbundet med betydelig risiko for bivirkninger såsom gastrointestinale blødninger, tinnitus, kvalme, obstipation, opkastning og svimmelhed [34).
Kvaliteten af evidensen
Meget lav
Der blev ikke fundet studier, der kan danne evidensgrundlag for anvendelse af svage analgetika til børn og unge med langvarige non-maligne muskuloskeletale smerter.
Patientpræferencer
lngen betydelig variation forventet
Arbejdsgruppen vurderer, at størstedelen af børn og unge med langvarige smerter har modtaget svage analgetika i kortere eller længere perioder, da disse præparater er 1. valg ved akutte smerter. Arbejdsgruppen vurderer, at de unge og forældre ofte vil vælge svage analgetika, da de traditionelt regnes for ufarlige og kan købes i håndkøb. Det er dog arbejdsgruppens erfaring, at de fleste børn/unge og deres forældre, vælger at stoppe behandlingen, når de får information og viden om svage analgetikas manglende eller sparsomme effekt pa langvarige smerter, samt risikoen for bivirkninger.
Rationale
Der fandtes i litteraturgennemgangen ingen randomiserede og kontrollerede studier på målpopulationen. Der er derfor ikke belæg for en evidensbaseret anbefaling, men en god praksis anbefaling imod brugen af svage analgetika til børn og unge med langvarige non-maligne smerter. Begrundelsen for en anbefaling imod brug af svage analgetika til denne patientgruppe, er en usikker effekt og stor risiko for bivirkninger.
Fokuseret Spørgsmål
Population: Børn og unge med langvarige non-maligne smerte
Intervention: Behandling med svage analgetika
Sammenligning: Ingen medicinsk behandling
Sammenfatning
Litteratur
I gennemgang af systematiske reviews omhandlende brugen af svage analgetika til børn og unge med langvarige non maligne, muskuloskeletale smerter fandtes to Cochrane reviews fra 2017 [42)[43] . Begge reviews passede til inklusionskriterierne for dette fokuserede spørgsmål, men ingen af de inkluderede studier kunne inkluderes i denne sammenhæng. I den brede litteratursøgning af primær litteratur uden tidsmæssig begrænsning lokaliseredes 701 studier, hvoraf de 692 kunne frasorteres pa titel og abstrakt-niveau, 9 studier blev vurderet pa fuldtekstniveau, og alle ekskluderet, da ingen af studierne passede til inklusionskriterierne for dette fokuserede spørgsmål. Dermed er der ikke grundlag for at lave en anbefaling pa baggrund af evidens.
Evidens
Da der ikke blev fundet nogen studier der kunne besvare det fokuserede spørgsmål, beror denne anbefaling ikke pa evidens, men hviler alene pa arbejdsgruppens kliniske erfaringer og konsensusbeslutning.


Referencer
- WHO smertetrappe. Link
- Skolebørnsundersøgelsen. 2014; Link
- Pro medicin. Link
- Cooper TE, Fisher E, Anderson B, Wilkinson NM, Williams DG, Eccleston C : Paracetamol (acetaminophen) for chronic non-cancer pain in children and The Cochrane database of systematic reviews 2017;8 CD012539 Pubmed Journal
- Eccleston C, Cooper TE, Fisher E, Anderson B, Wilkinson NM : Non-steroidal anti-inflammatory drugs (NSAIDs) for chronic non-cancer pain in children and The Cochrane database of systematic reviews 2017;8 CD012537 Pubmed Journal
PICO 4 Sekundcere analgetika
Fokuseret spørgsmål 4:
Bør man tilbyde sekundære analgetika til børn og unge 6-18 år, med langvarige non-maligne, muskuloskeletale smerter af neurogen karakter?
Baggrund for valg af spørgsmål
Med sekundære analgetika forstås her tricykliske antidepressiva (TCA), Gabapentin og Pregabalin.
Sekundære analgetika anvendes hyppigt til behandling af smerter af neurogen karakter. Behandlingen anvendes både hos børn og voksne, både alene og i kombination samt i tillæg til svage og-/eller stærke analgetika. Erfaringsmæssigt er brugen af sekundær analgetika i smertebehandlingen af langvarige non-maligne, muskuloskeletale smerter af neurogen karakter hos børn og unge ikke konsistent.
Svag anbefaling
Overvej behandling med sekundære analgetika til børn og unge med langvarige non-maligne smerter af neurogen karakter.
Arbejdsgruppen vurderer, at sekundære analgetika kun bør anvendes til børn og unge med længerevarende smerter, hvor smerterne beskrives som af neurogen karakter. Defineret af /ASP [35) som “smerte, der opstår som følge af en ændring eller sygdom i det somatosensoriske nervesystem”. Smerterne kan tilskrives ændringer i det perifere nervesystem eller CNS, hvilket resulterer i en unormal irritabilitet.
Det er arbejdsgruppens erfaring, at nogle børn/unge vil have god effekt af sekundære analgetika, hvorimod andre oplever ingen eller ringe effekt. Det er ikke muligt, på forhånd at vide hvilke børn/unge der får den gavnlige effekt. Studier pa voksne viser, at “number needed to treat” (NNT) for TCA er 3,6, for gabapentin 7,2 og for pregabalin 7, 7 [36). Ligeledes er det variabelt og uforudsigeligt hvilke børn/unge der oplever bivirkninger. De fleste bivirkninger er forbigående, men kan også medføre, at man bør vælge at seponere behandlingen eller skifte til et andet præparat.
Der er ikke fundet RCT’er, der belyser hvilke af de sekundære analgetika der kan anbefales som 1.valg. Rent empirisk anvendes i Danmark typisk TCA (Tri Cykliske Antidepressiva) som 1. valg i doseringen 0,3-0,5 mg/kg x 3, max. dosis 0,5 mg/kg ikke overstigende 25 mg x 3. Der kan med fordel anvendes nortriptylin i dagtimerne og amitriptylin til natten, da amitriptylin har en sederende effekt. Gabapentin vii oftest være 2. valg i start doseringen 15 mg/kg/døgn fordelt pa 3 doseringer. Dosis kan øges ca. hver 3. døgn stigende ti/ 35 mg/kg/døgn.
Til svært neurologisk svækkede børn, der har neurogene smerter, gives også på empirisk basis, gabapentin som 1. valg i start doseringen 15 mg/kg/døgn fordelt pa 3 doseringer. Dosis kan øges hver ca. 3. døgn stigende til 35 mg/kg/døgn. [26]
De fleste af ovenstaende præparater er “off label” præparater, dvs. at der er ingen myndigheds godkendelse trods relativ stor klinisk erfaring med behandling af børn og unge under 18 år. Derfor anbefaler arbejdsgruppen, at behandlingen varetages af læger med special kompetencer og under hyppig vurdering. Behandlingen bør støttes af andre behandlingsmuligheder f.eks. non-farmakologisk behandling som smerteedukation og fysisk træning.
Nøgleinformationer
Gavnlige og skadelige virkninger
Lille netto gevinst eller små forskelle mellem alternativerne
Der blev ved gennemgang af de medtagne studier fundet en mulig reduktion af smerter. Det er arbejdsgruppens erfaring, at nogle børn/unge vil have betragtelig reduktion i smerte ved behandling med sekundc:er analgetika, hvorimod andre oplever ingen eller kun ringe effekt. Det er ikke muligt på forhånd at vide, hvilke børn/unge der får den gavnlige effekt. Studier pa voksne viser, at NNT for TCA er 3,6, for gabapentin 7,2 og for pregabalin 7,7 [36).
Ved gennemgang af det randomiserede forsøg med duloxetin [22) rapporterede 2 ud af 184 patienter alvorlige bivirkninger, 1 med appendicitis og 1 med selvmordstanker. Af almindelige bivirkninger blev rapporteret kvalme, opkast, hovedpine og nedsat appetit. 5,5% af de inkluderede patienter i studiet, afsluttede behandlingen pa grund af bivirkninger.
Ved gennemgang af det randomiserede fors0g med pregabalin [23) rapporterede 6 ud af 63 patienter alvorlige bivirkninger; appendicitis, pneumoni, ledsmerter, opmærksomhedsforstyrrelse, migræne og humørsvingninger. De mest almindelige bivirkninger der blev rapporteret var svimmelhed, fatique, hovedpine, kvalme og mavesmerter. 3,2% af de inkluderede patienter i studiet afbrød behandlingen pa grund af uacceptable bivirkninger.
Det er arbejdsgruppens erfaring, at det er variabelt og uforudsigeligt hvilke børn/unge, der oplever bivirkninger. De fleste bivirkninger er forbigående, men kan også medføre, at man bør vælge at afbryde behandlingen eller skifte til et andet præparat.
Ved post hoc analyse blev der fundet et forbedret funktionsniveau som følge af behandlingen med sekundære analgetika.
Kvaliteten af evidensen
Meget lav
Kvaliteten af evidensen er samlet set meget lav pa grund af få studier og varierende interventioner.
Patientpræferencer
Ingen betydelig variation forventet
Det er arbejdsgruppens vurdering, at de fleste vil tage imod tilbud om at afprøve sekundær analgetika mod langvarige neurogene smerter. Børn og unge med langvarige neurogene smerter har ofte prøvet flere farmakologiske tiltag uden den ønskede effekt.
Rationale
Det skal bemærkes at der kun er 2 studier der ligger til grund for anbefalingen, som udelukkende omhandler Pregabalin og Duloxetin, som ikke traditionelt er førstevalgspræparater til behandling af børn og unge i Danmark med langvarige non-maligne smerter af neurogen karakter.
Fokuseret Spørgsmål
Population: Børn og unge med langvarige non-maligne smerte
Intervention: Behandling med sekundær analgetika
Sammenligning: Ingen medicinsk smertebehandling
Sammenfatning
Der blev fundet et RCT studie [23) i et Cochrane review fra 2017 [25) som er relevant for vores fokuserede spørgsmål. I primc:er litteratur søgningen fandtes 1 RCT studie [22)
Gennemgang af evidensen
De to medtagne studier omhandler behandling med pregabalin og duloxetin – altså ikke præparater der normalt vil være 1. valg i Danmark.
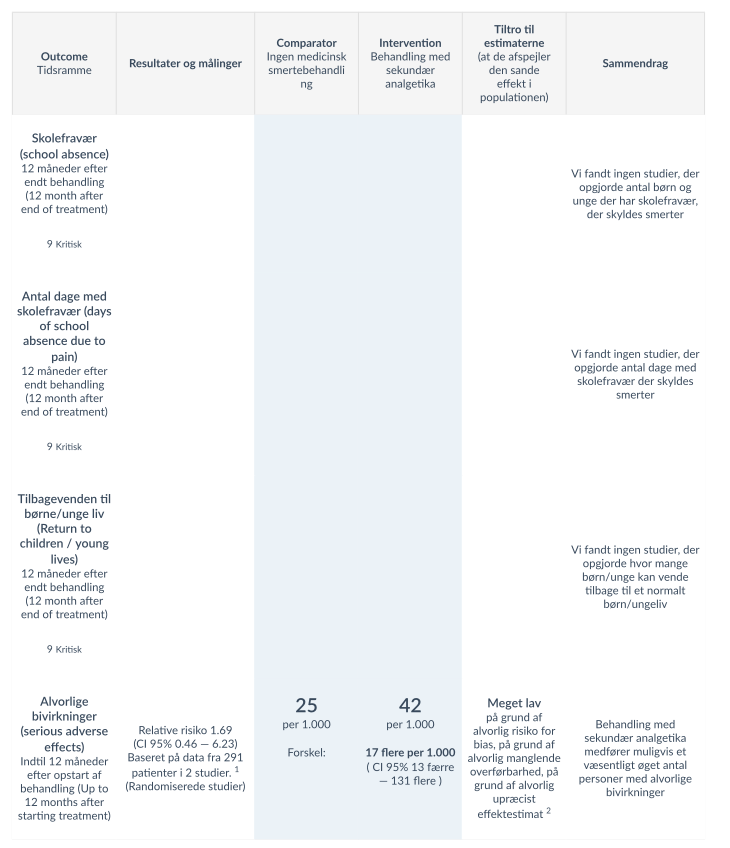
For det kritiske outcome alvorlige bivirkninger, viste 2 studier [22)[23] baseret pa 291 patienter, at behandling med sekundære analgetika muligvis medfører et væsentligt øget antal personer med alvorlige bivirkninger. Tiltroen til evidensen er meget lav pa grund af alvorlig risiko for bias, alvorlig manglende overførbarhed, og på grund af alvorlig upræcist effektestimat. Der blev ikke fundet evidens der belyste de kritiske outcomes; skolefravær og tilbagevenden til et for barnet/ den unge et normalt børne/unge liv.
For det vigtige outcome bivirkninger, viste 2 studier [22)[23] baseret pa 291 patienter, at behandling med sekundære analgetika muligvis medfører væsentlig flere antal personer med bivirkninger. Tiltroen til evidensen er lav på grund af alvorlig risiko for bias og alvorlig manglende overførbarhed. For det vigtige outcome smerter, viser to studier [22)[23] baseret pa 289 patienter, at behandling med sekundære analgetika muligvis medfører en væsentlig forbedring af antal personer der oplever reduktion i smerter, med lav tiltro på grund af alvorlig risiko for bias og alvorlig manglende overførbarhed. For smerter malt med Brief Pain Inventory og NRS viser de samme 2 studier baseret pa 291 patienter, at behandling med sekundær analgetika muligvis nedsætter smerter i nogen grad. Tiltroen er lav på grund af alvorlig risiko for bias, alvorlig inkonsistente resultater og alvorlig manglende overførbarhed. Der blev ikke fundet evidens, der svarede pa det vigtige outcome livskvalitet.
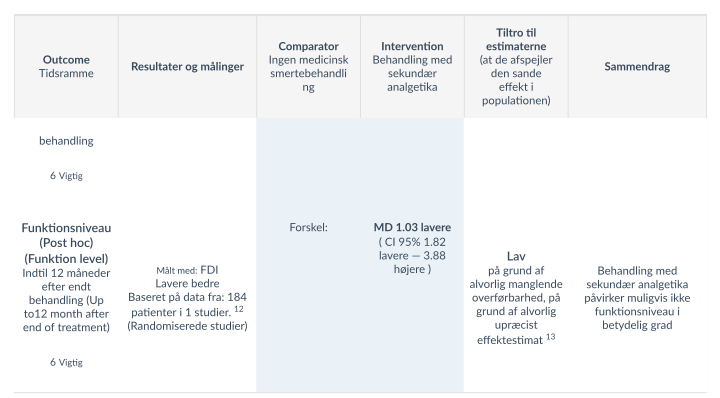
Selv om funktionsniveau ikke var et af vores prædefinerede outcome i dette fokuserede spørgsmål, fandt vi post hoc i et studie [23), baseret pa 93 patienter, at behandling med sekundære analgetika muligvis medfører et væsentligt 0get antal børn, der rapporterer forbedret funktionsniveau. Tiltroen til evidensen er meget lav pa grund af alvorlig risiko for bias, alvorlig manglende overførbarhed og alvorlig upræcist effektestimat.

- Systematisk oversigtsartikel [3] med inkluderede studier: Upadhyaya 2019, Arnold Baselinerisiko/komparator: Kontrolarm i reference brugt til interventionen.
- Risiko for bias: alvorligt.Manglende blinding. Inkonsistente resultater: ingen betydelig.Manglende overførbarhed: alvorligt. Forskelle mellem malpopulation og Upræcist effektestimat: alvorligt. Brede konfidensintervaller. Publikationsbias: ingen betydelig.
- Systematisk oversigtsartikel [3] med inkluderede studier:Arnold 2016, Upadhyaya 2019, Brown 2016. Baselinerisiko/ komparator: Kontrolarm i reference brugt til interventionen.
- Risiko for bias: alvorligt.Manglende blinding. lnkonsistente resultater: ingen betydelig.Manglende overførbarhed: alvorligt. Forskelle mellem målpopulation og Upræcist effektestimat: ingen betydelig.Publikationsbias: ingen betydelig.
- Systematisk oversigtsartikel [3] med inkluderede studier: Brown 2016, Arnold 2016, Upadhyaya Baselinerisiko/komparator: Kontrolarm i reference brugt til interventionen.
- Risiko for bias: alvorligt. Manglende blinding. Inkonsistente resultater: ingen betydelig.Manglende overførbarhed: alvorligt. Forskelle mellem målpopulation og Upræcist effektestimat: ingen betydelig.Publikationsbias: ingen betydelig.
- Patient global impression of change (PGIC)
- Systematisk oversigtsartikel [3] med inkluderede studier: Arnold 2016. Baselinerisiko/komparator: Kontrolarm i reference brugt til intervention.
- Risiko for bias: alvorligt. Manglende blinding. Inkonsistente resultater: ingen betydelig. Manglende overførbarhed: alvorligt. Forskelle mellem målpopulation og studiepopulation. Upræcist effektestimat: alvorligt. Kun data fra et studie, Fa patienter (<100) /{100-300) inkluderet i studiene. Publikationsbias: ingen betydelig.
- Systematisk oversigtsartikel [3] med inkluderede studier: Upadhyaya 2019, Brown 2016, Arnold Baselinerisiko/ komparator: Kontrolarm i reference brugt til interventionen.
- Risiko for bias: alvorligt. Manglende blinding. Inkonsistente resultater: ingen betydelig. Manglende overførbarhed: Forskelle mellem målpopulation og studiepopulation . Upræcist effektestimat: ingen betydelig. Publikationsbias: ingen betydelig.
- Systematisk oversigtsartikel med inkluderede studier: Upadhyaya Baselinerisiko/komparator: Kontrolarm i reference brugt til interventionen.
- Inkonsistente resultater: ingen betydelig. Manglende overførbarhed: alvorligt. Forskelle mellem målpopulation og Upræcist effektestimat: alvorligt. Kun data fra et studie. Publikationsbias: ingen betydelig.
Referencer
22. Upadhyaya HP, Arnold LM, Alaka K, Qiao M, Williams D, Mehta R : Efficacy and safety of duloxetine versus placebo in adolescents with juvenile fibromyalgia : results from a randomized controlled trial. Pediatric rheumatology online journal 2019;17{1):27 Pubmed Journal
23. Arnold LM, Schikler KN, Bateman L, Khan T, Pauer L, Bhadra-Brown P, et al.: Safety and efficiacy of pregabalin in adolescents with fimbromyalgia: a randomized, double-blind, placebo-controlled, trial and a 6-month open-label extension study. Pediatric rheumatology online journal 2016;14(1);46 Pubmed Journal
25. Cooper TE, Wiffen PJ, Heathcote LC, Clinch J, Howard R, Krane E, et al.: Antiepileptic drugs for chronic non-cancer pain in children and adolescents. The Cochrane database of systematic reviews 2017;8 CD012536 Pubmed Journal
26. Hauer J, Houtrow AJ,: Pain Assesment and Treatment in Children With Significant Impairment of the Central Nervous System. Pediatrics 2017;139(6): Pubmed Journal
35. IASP neurogen smertedefinition. 2017; Link
PICO 5 Opioider
Fokuseret spørgsmal 5:
Bør man tilbyde opioider til børn og unge 6-18 ar, med langvarige non-maligne muskuloskeletale smerter?
Baggrund for valg af spørgsmal:
Opioider er kendt, brugt og velegnet til stærke akutte smerter. Opioider kan anvendes alene eller bruges sammen med anden medicinsk smertebehandling [32).
Erfaring fra voksne viser, at opioider kun sjældent har den ønskede smertestillende effekt ved behandlingen af non-maligne langvarige muskuloskeletale smerter [37)
Der er ved behandling med opioider altid risiko for udvikling af fysisk og psykisk afhængighed, hvilket g0r dette spørgsmal særlig vigtigt. Hvert ar far over 3500 danske børn og unge udskrevet recept pa opioider https://medstat.dk/, hvoraf langt de fleste bruges mod akutte smerter i forbindelse med operationer og traumer. En mindre andel anvendes formentlig i fors0g pa at behandle langvarige, non-maligne smerter. Udenlandske undersøgelser viser op mod 75 % af heroinmisbrugere har deres f0rste misbrugserfaring med receptudskrevet opioider [38).
Praktiske Oplysninger
Sundhedsstyrelsen har udgivet en rc:ekke nationale kliniske retningslinjer for forskellige kroniske smertetilstande hos voksne:
- Generaliserede smerter i bevc:egeapparatet [31)
- Opioidbehandling af kroniske non-maligne smerter [37)
- Opioid aftrapningf48J
Retningslinjerne kan findes pa Sundhedsstyrelsens hjemmeside
Nøgleinformationer

Rationale
Der fandtes i litteraturgennemgangen ingen randomiserede og kontrollerede studier pa malpopulationen. Der er derfor ikke bela:!g for en evidensbaseret anbefaling, men en god praksis anbefaling imod brugen af opioider til b0rn og unge med langvarige non maligne smerter. Begrundelsen for en anbefaling imod brug af opioider til denne patientgruppe er en usikker effekt og stor risiko for bivirkninger og afhængighed.
Fokuseret Spørgsmal
Population: Børn og unge med langvarige non-maligne smerte Intervention: Behandling med opioider
Sammenligning: lngen behandling med opioider
Sammenfatning
Litteratur
Igennemgang af systematiske reviews omhandlende opioder til b0rn og unge med langvarige non-maligne, muskuloskeletale smerter fandtes et Cochrane review fra 2017 [39}, der passede til inklusionskriterierne for dette fokuserede sp0rgsmal, hvoraf ingen af de inkluderede studier kunne inkluderes i denne sammenha:!ng. I den brede litteraturs0gning af prima:!rlitteratur uden tidsma:!ssig begra:!nsning lokaliseredes 290 studier, hvoraf de 290 kunne frasorteres pa titel og abstrakt-niveau. Der fandtes ingen RCT’er der blev vurderet pa fuldtekstniveau, da ingen studier passede til inklusionkriterierne for dette fokuserede sp0rgsmal. Dermed er der ikke grundlag for at lave en anbefaling pa baggrund af evidens.
Evidens
Da der ingen studier fandtes, beror denne intervention ikke pa evidens, men hviler alene pa arbejdsgruppens kliniske erfaringer og konsensusbeslutning.




Referencer
32. WHO smertetrappe Link
37. NKR opioider. 2018; Link
38. Cicero TJ, Ellis MS, Surratt HL, Kurtz SP : The changing face of heroin use in the United States: a retrospective analysis of the past 50 years.JAMA psychiatry 2014;71(7):821-6 Pubmed Journal
PICO 6 lnterdisciplincer behandling
Fokuseret spørgsmal 6:
B0r man tilbyde interdisciplinc:er smertebehandling til b0rn og unge med komplekse, langvarige non-maligne muskuloskeletale smerter. Ved interdisciplinc:er smertebehandling forstås, at visitation, behandling og evaluering involverer minimum tre forskellige faggrupper.
Baggrund for valg af spørgsmal:
Arbejdsgruppen vii gerne med dette spørgsmal afdække om, der findes evidens for interdisciplinc:er smertebehandling med henblik på at give børn og unge med langvarige smerter en evidensbaseret behandling af højeste kvalitet.
Siden 1980’erne har man set smerter som en bio, -psyko, -social tilstand. Langvarige smerter hos børn og unge defineres, bade i WHO guideline [53] og kroniske smerter i ICD 11klassifikations systemet [40] , som smerter i mere end 3 måneder og med indflydelse pa flere livsdomæner såsom skolegang/uddannelse og sociale relationer. ø0rn og unge med langvarige non-maligne muskuloskeletale smerter er en heterogen gruppe. Der er således stor forskel pa at være 6 år med stor afhængighed af forældre og være et ungt menneske pa 18 ar, der skal træffe vigtige beslutninger om uddannelsesvalg, identitet mm. Det er derfor vigtigt, at interdisciplinc:er smertebehandling
tilrettelægges med udgangspunkt i barnet/den unges behov og udviklingsmc:essige stadie, samt at familien inddrages i passende omfang.
Nyere international erfaring fra lande vi normalt sammenligner os med, peger pa større succesrate ved en interdisciplinc:er indsats til børn og unge med langvarige smerter, frem for en monofaglig tilgang. Ved interdisciplinc:ere teams forstås et team, der er integreret og arbejder tæt sammen. Alle i teamet arbejder med samme forståelse af smerter og mod et pa forhånd aftalt fælles mal. Teamet er typisk sat sammen af fysioterapeuter, psykologer, smertelæger, børne/ungelæger og sygeplejersker, alle med specialviden og kompetencer inden for langvarige smertetilstande, og arbejdet med børn og unge. I det interdisciplinc:ere samarbejde har de forskellige faggrupper stor indsigt i hinandens kompetencer og funktioner. For at der er tale om interdisciplinc:er behandling, kræver det at minimum tre forskellige faggrupper er repræsenteret. Behandlingen tager således altid udgangspunkt i n0je afdækning af faktorer med betydning for den individuelle smertetilstand herunder den enkelte unges psykosociale udvikling og situation. Fremfor ensidigt fokus på smertereduktion, fysioterapeutisk behandling og farmakologisk behandling, vii fokus vii være pa livskvalitet, deltagelse i uddannelse/job, fysisk aktivitet og ungdomsliv. Elementer i interdisciplinc:er smertebehandling vii ofte være diagnostisk evaluering, vurdering af medicinsk smertebehandling, smerteedukation, stress-coping strategier, søvn hygiejne, 0get aktivitet, gradvis eksponering, hjælp til fastholdelse af skolegang, fælles forståelse af smerteproblematikken i familien mm. Behandlingen omfatter regelmc:essige evalueringer af behandlingsforløbet med henblik pa evt. nødvendige justeringer samt fortsat sikring af motivation og fremgang.
Nøgleinformationer
Rationale
Der blev i udformningen af anbefalingen lagt vægt pa, at der ikke blev fundet studier der kunne besvare dette PICO spørgsmål. Det er derfor arbejdsgruppens erfaringer samt erfaringer fra smertecentre for børn og unge i lande omkring os der danner grundlag for anbefalingen. Disse erfaringer indikerer at interdisciplinc:er smertebehandling vii forbedre barnet/den unges mulighed for at vende tilbage til det for b0rn/unge et normalt liv inklusiv skolegang, samt en forbedring af livskvaliteten for barnet/den unge.
Fokuseret Spørgsmål
Population: Børn og unge 6-18 ar med langvarige non-maligne muskuloskeletale smerter
Intervention: Koordineret interdisciplinc:er smertebehandling
Sammenligning: ingen/monofaglig smertebehandling
Sammenfatning
Litteratur
I litteraturgennemgangen fandt vi et systematisk review fra 2019 [41). Ved gennemgang af de 20 inkluderede studier viste det sig, at ingen studierne havde interdisciplinc:er smertebehandling som intervention, men at alle interventionerne foregik i en interdisciplinc:er setting.
I den brede litteratursøgning af primærlitteratur uden tidsmc:essig begrænsning lokaliseredes 58 studier, hvoraf de 52 kunne frasorteres pa titel og abstrakt-niveau. Der fandtes 6 studier, der blev vurderet og ekskluderet pa fuldtekstniveau. Dermed er der ikke grundlag for at lave en anbefaling pa baggrund af evidens.
Evidens
Da der ingen studier fandtes, beror denne intervention ikke pa evidens, men hviler alene pa arbejdsgruppens kliniske erfaringer og konsensusbeslutning.


Referencer
32. WHO smertetrappe. Link
40. ICD 11. Link
41. Liossi C, Johnstone L, Lilley S, Caes L, Williams G, Schoth DE : Effectiveness of interdisciplinary interventions in paediatric chronic pain management: a systematic review and subset meta-analysis. British journal of anaesthesia 2019;123(2):e359-e371 Pubmed Journal
Bilag 1: lmplementering
Dette afsnit beskriver, hvilke akt0rer (organisationer, faggrupper, myndigheder), der har et medansvar for at sikre udbredelsen af kendskabet til samt anvendelse af retningslinjens anbefalinger blandt det sundhedsfaglige personale, der i den kliniske praksis møder børn og unge med langvarige non-maligne smerter og ska I tage stilling til, behandling og rehabilitering af denne patientgruppe.
Afsnittet indeholder desuden arbejdsgruppens forslag til de konkrete aktiviteter, som de pågældende aktører kan iværksætte for at understøtte implementeringen.
Regionerne og regionernes sygehuse spiller en vigtig rolle i at understøtte implementeringen af den nationale kliniske retningslinje gennem formidling af retningslinjens indhold og ved at understøtte retningslinjens anvendelse i praksis. For at understøtte retningslinjens anvendelse lokalt er det hensigtsmæssigt, at den nationale kliniske retningslinje samstemmes med eller integreres i de forløbsbeskrivelser, instrukser og vejledninger, som allerede anvendes her. Regionerne b0r saledes sikre, at de anbefalinger, som ma v<l:!re relevante for specialiserede afdelinger pa sygehusniveau, indarbejdes i instrukser og vejledninger i den pågældende region.
For almen praksis indebærer det, at anbefalinger fra den nationale kliniske retningslinje indarbejdes i regionernes forløbsbeskrivelser for langvarige non-maligne smerter hos børn og unge, hvis sådanne eksisterer. Således vil de evidensbaserede relevante anbefalinger indgå i de patientvejledninger, som alment praktiserende l<l:!ger allerede anvender, og som forholder sig til organisering i øvrigt i den pågældende region. Forløbsbeskrivelserne kan med fordel indeholde et link til den fulde nationale kliniske retningslinje. Herudover kan der med fordel indsættes et link til den nationale kliniske retningslinje i lægehandbogen. Regionernes praksiskonsulenter kan desuden have en rolle i at tage stilling til den konkrete implementering.
De faglige selskaber er en vigtig aktør til at udbrede kendskabet til retningslinjen. Arbejdsgruppen foreslår således, at den nationale kliniske retningslinje omtales pa de relevante faglige selskabers hjemmeside, evt. med orientering om, hvad den indebærer for det pågældende speciale og med et link til den fulde version af retningslinjen. Her tænkes særligt pa Dansk Anæstesiologisk Selskab, Dansk Pædiatrisk Selskab, Dansk Selskab for pædiatrisk fysioterapi, Dansk psykologforening og Dansk Selskab for Almen Medicin.
Arbejdsgruppen foreslår ligeledes, at retningslinjen præsenteres på konferencer og årsmøder i regi af de faglige selskaber samt pa lægedage. Information kan også formidles via medlemsblade, sociale medier og elektroniske nyhedsbreve.
Desuden foreslår arbejdsgruppen, at retningslinjens indhold formidles til patienterne, og at relevante patientforeninger som f.eks. Gigtramte Børns Forældreforening og Dansk Skoliose Forening kan spille en rolle heri.
lmplementering af den nationale kliniske retningslinje for behandling af børn og unge 6-18 ar med langvarige non-maligne smerter er som udgangspunkt et regionalt og kommunalt ansvar. Dog ønsker Sundhedsstyrelsen at understøtte implementeringen. I foråret 2014 publicerede Sundhedsstyrelsen således en værktøjskasse med konkrete redskaber til implementering. Den er tilgængelig som et elektronisk opslagsværk pa www.sst.dk. Værktøjskassen bygger pa evidensen for effekten af interventioner, og den er tænkt som en hjælp til lederen eller projektlederen, der lokalt skal arbejde med implementering af forandringer af et vist omfang.
Bilag 2: Monitorering
Monitorering af denne patientgruppe er forbundet med store vanskeligheder, da der for nuværende ikke er et koordineret behandlingstilbud, ligeledes er diagnose kodningen af smertetilstande hos børn og unge, forbundet med problemer. Det ville være ønskværdigt at kunne anvende samme diagnose kodesystem for børn og unge med langvarige komplekse smerter som hos voksne med kroniske smerter.
Bilag 3: Opdatering og videre forskning
Opdatering
Denne retningslinje b0r opdateres 3 ar efter udgivelsesdatoen med mindre ny evidens eller anden udvikling pa området tilsiger andet.
Videre forskning
Denne retningslinje har klarlagt, at den eksisterende videnskabelige litteratur pa området er meget mangelfuld. På trods af Cochrane reviews der stillede samme spørgsmål som PICO spørgsmålene i denne retningslinje, har arbejdsgruppen ikke fundet studier, der kan give klare anbefalinger. Det afspejler sig i vores søgning at der ikke bliver lavet farmakologiske studier pa børn.
Det er arbejdsgruppens opfattelse, at der er behov for en intensiveret forskningsindsats inden for flere aspekter af behandlingen af langvarige non-maligne smerter hos børn og unge. Nedenfor oplistes en række forslag til forskningsområder inden for behandlingen af børn og unge med langvarige non-maligne muskuloskeletale smerter. Forslagene, i tilfældig rækkefølge, udspringer pa baggrund af diskussioner i arbejdsgruppen samt erkendelsen af den manglende litteratur.
- Undersøge incidencen af langvarige smerter hos børn og unge i Danmark, herunder hvad karakteriserer denne smerteramte gruppe, samt hvilke faktorer prædikterer
- Hvilke kompetencer kræves af medlemmer i et interdisciplincært team til behandling af børn og unge med langvarige non-maligne smerter?
- Viden om brug af opioider hos børn
- Viden om brug af svage analgetika hos børn (Paracetamol og NSAID)
- Hvilke sundhedsøkonomiske omkostninger har langvarige smerter hos børn og unge?
- Undersøge hvilke specifikke parametre indenfor smerteedukation og CBT mestringsstrategier, der er virksomme, saledes at interventionen kan målrettes
- Undersøge hvilke familier der har gavn af hvilket format af smerteedukation (online, fysisk, gruppe, med/uden barn/forældre), således tilbuddet kan målrettes den enkelte familie
- Flere, større og stærkere studier pa området om smerteedukation anbefales generelt, gerne generiske og ikke manualspecifikke
- Undersøge om effekten af træning, som det er tilfældet hos voksne, kan øge funktionsniveau og hvorvidt der kan påvises effekt ved træning uafhængig af andre
- Undersøge, hvor mange børn med langvarige ikke-maligne smerter, der behandles i primærsektoren med fokus på håndteringen af patientgruppen tværsektorielt.
- Undersøge varigheden af børn og unges smertesygdom med og uden
- Undersøge betydning af længerevarende smerter i barndommen/ungdommen for forekomsten for kroniske smerter i
- Undersøge incidensen af smertesygdomme hos børn 0-6 år
Bilag 4: Beskrivelse af anvendt metode
Den anvendte graduering af evidensens kvalitet og anbefalingsstyrke baserer sig pa GRADE (Grading of Recommendations Assessment, Development and Evaluation). Se også: http://www.gradeworkinggroup.org
Sundhedsstyrelsen har udarbejdet en metodehåndbog for nationale kliniske retningslinjer som kan tilgås via www.sst.dk.[49} Metodehandbogen indeholder en beskrivelse af den metodiske tilgang og processen for udarbejdelse af evidensbasererede nationale kliniske retningslinjer.
Bilag 5: Fokuserede spørgsmål
Fokuseret spørgsmål 1: Systematisk smerteedukation målrettet forældrene eller ingen smerteedukation.
Bør forældre til børn og unge med langvarige non-maligne, muskuloskeletale smerter tilbydes smerteedukation?
Population
Børn og unge 6-18 år med langvarige non-maligne, muskuloskeletale smerter.
Intervention
Systematisk smerteedukation målrettet forældrene, består af en indledende systematisk undervisning om smertenervesystemet, om forskel pa akut og længerevarende smerte, samt mestringsstrategier som forældrene kan benytte sammen med barnet/den unge.
Opfølgnings seance efter ca. 1 måned. Kan evt. foregå i grupper.
Comparison (sammenligning)
lngen målrettet smerteedukation af forældrene.

Fokuseret spørgsmål 2: Specialiseret fysioterapi eller ingen fysioterapi
Bør man tilbyde specialiseret fysioterapeutisk træning til børn og unge 6-18 år med langvarige non-maligne, muskuloskeletale smerter?
Population
Børn og unge 6-18 år med langvarige non-maligne, muskuloskeletale smerter
Intervention
Specialiseret fysioterapi givet som en del af en inter/multidisciplinært behandling.
Comparison (sammenligning)
lngen specialiseret fysioterapi i tillæg til inter/multidisciplinært behandling.
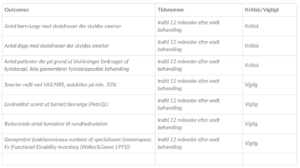
Fokuseret spørgsmål 3: Svage analgetika eller ingen svage analgetika
Bør børn og unge 6-18 år med langvarige non-malligne, muskuloskeletale smerter, tilbydes svage analgetika?
Population
Børn og unge 6-18 år med langvarige non-maligne muskuloskeletale smerter.
Intervention
Farmakologisk/medicinsk smertebehandling med svage analgetika.
Comparison (sammenligning)
lngen farmakologisk/medicinsk smertebehandling.
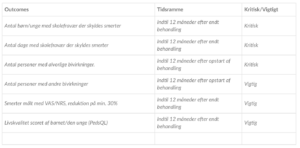
Fokuseret spørgsmål 4: Sekundær analgetika eller ingen sekundær analgetika
Bør man tilbyde sekundær analgetika til børn og unge 6-18 år med langvarige non-maligne, muskuloskeletale smerter af neurogen karakter?
Population
Børn og unge 6-18 år med langvarige non-maligne, muskuloskeletale smerter, hvor der beskrives smerter af neurogen karakter.
Intervention
Brug af sekundær analgetika evt. i kombination med anden farmakologisk/medicinsk smertebehandling.
Comparison (sammenligning)
lngen smertebehandling eller anden farmakologisk/medicinsk smertebehandling.
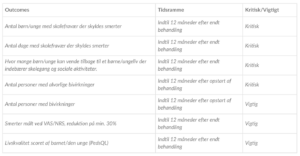
Fokuseret sp0rgsmal 5: Opioider eller ingen opioider
Bør man tilbyde opioider til børn og unge 6-18 år med langvarige non -maligne, muskuloskeletale smerter?
Population
Børn og unge 6-18 ar med langvarige non-maligne, muskuloskeletale smerter med og uden anden medicinsk smertebehandling.
Intervention
Brug af opioider evt. i kombination med anden farmakologisk/medicinsk smertebehandling.
Comparison (sammenligning)
lngen opioidbehandling eller anden farmakologisk/medicinsk smertebehandling.
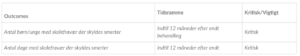

PICO 6 lnterdisciplinær smertebehandling eller ingen/monofaglig smertebehandling
Bør man tilbyde interdisciplineær smertebehandling til bærn og unge med komplekse, langvarige non-maligne muskuloskeletale smerter. Ved interdisciplineær smertebehandling forstås at, visitation, behandling og evaluering involverer minimum tre forskellige faggrupper.
Population
Børn og unge 6-18 år med komplekse, langvarige non-maligne muskuloskeletale smerter
Intervention
lnterdisciplinær smertebehandling, med repræsentation af minimum tre forskellige faggrupper.
Comparison
lngen interdisciplinær smertebehandling – herunder ingen eller en monfaglig smertebehandling
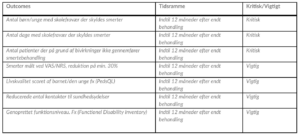
Bilag 6: Beskrivelse af anbefalingernes styrke og implikationer
Formulering af evidensbaserede anbefalinger:
En anbefaling kan enten være for eller imod en given intervention. En anbefaling kan enten være stærk eller svag/betinget. Ved evidens vælges en af følgende fire typer af anbefalinger
Stærk anbefaling for (Grøn)
Der gives en stærk anbefaling for, nar der er pålidelig evidens, der viser, at de samlede fordele ved interventionen er klart større end ulemperne.
Det er klart, at fordelene opvejer ulemperne. Det betyder, at alle, eller næsten alle, patienter vil ønske den anbefalede intervention
Følgende vil trække i retning af en stærk anbefaling for:
Høj eller moderat tiltro til de estimerede effekter.
Stor gavnlig effekt og ingen eller få skadevirkninger.
Patienternes værdier og præferencer er velkendte og ensartet til fordel for interventionen.
lmplikationer
De fleste patienter vurderes at ønske interventionen.
Langt de fleste klinikere vii tilbyde interventionen.
Stærk anbefaling imod (Rød)
Der gives en stærk anbefaling imod, nar der er der er høj tiltro til, der viser, at de samlede ulemper er klart større end fordelene. Det samme gælder, hvis der er stor tiltro til, at en intervention er nyttesløs.
Følgende vil trække i retning af en stærk anbefaling imod:
Høj eller moderat tiltro til de estimerede effekter.
Der er stor tiltro til, at interventionen ikke gavner, eller at den gavnlige effekt er lille.
Der er stor tiltro til, at interventionen har betydelige skadevirkninger.
Patienternes værdier og præferencer er velkendte og ensartede imod interventionen.
lmplikationer
De fleste patienter vurderes ikke at ville ønske interventionen. Klinikeren vii meget sjældent tilbyde interventionen.
Svag anbefaling for (Gul)
Der gives en svag anbefaling for intervention en, nar det vurderes, at fordelene ved interventionen er marginalt større end ulemperne, eller den tilgængelige evidens ikke kan udelukke en væsentlig fordel ved en eksisterende praksis, samtidig med at skadevirkningerne er fa eller fraværende. Der er større mulighed for variation i individuelle præferencer.
Følgende vii trække i retning af en svag anbefaling for:
Lav eller meget lav tiltro til de estimerede effekter.
Balancen mellem gavnlige og skadelige virkninger ikke er entydig.
Patienternes præferencer og værdier vurderes at variere væsentligt, eller de er ukendte.
lmplikationer:
De fleste patienter vurderes at ønske interventionen, men nogen vii afstå.
Klinikeren vii skulle bistå patienten med at træffe en beslutning, der passer til patientens værdier og præferencer.
Svag anbefaling imod (Orange)
Der gives en svag anbefaling imod interventionen, når ulemperne ved interventionen vurderes at være større end fordelene, men hvor man ikke har høj tiltro til de estimerede effekter. Den svage anbefaling imod, anvendes også hvor der er stærk evidens for både gavnlige og skadelige virkninger, men hvor balancen mellem dem er vanskelig at afgøre.
Følgende vil trække i retning af en svag anbefaling imod:
Lav eller meget lav tiltro til de estimerede effekter.
Balancen mellem gavnlige og skadelige virkninger ikke er entydig. Skadevirkningerne vurderes at være marginalt større end den gavnlige effekt.
Patienternes præferencer og værdier vurderes at variere væsentligt, eller de er ukendte.
lmplikationer:
De fleste patienter vurderes at ville afstå fra interventionen, men nogen vil ønske den.
Klinikeren vii skulle bistå patienten med at træffe en beslutning, der passer til patientens værdier og præferencer.
Formulering af anbefaling ved mangel pa evidens:
God praksis anbefaling (Grå)
God praksis anvendes, nar der ikke foreligger relevant evidens, og bygger således udelukkende pa faglig konsensus blandt medlemmerne af arbejdsgruppen. Anbefalingen kan være enten for eller imod interventionen. Da der udelukkende er tale om faglig konsensus, er denne type anbefaling svagere end de evidensbaserede anbefalinger, uanset om de evidensbaseret er stærke eller svage.
Bilag 7: Søgebeskrivelse
Søgebeskrivelse for fokuserede PICO spørgsmål 1-6
Litteratursøgningen til denne kliniske retningslinje er foretaget i henhold til metodehandbogen for udarbejdelse af Nationale Kliniske Retningslinjer for puljeprojekter 2017-2020. Databaserne er udvalgt tiI søgning efter nationale kliniske retningslinjer som defineret i metodehåndbogen.
Der er foretaget tre systematiske søgninger:
- En søgning efter kliniske retningslinjer og guidelines (guidelines-søgningen);
- en opfølgende søgning efter sekundæerlitteratur (systematiske reviews og metaanalyser);
- en søgning efter supplerende primærlitteratur (RCT’er)
Alle søgninger er fortaget af søgespecialist Karen Sigaard, AU Library, Sundhedsvidenskab i samarbejde med fagkonsulent Gitte Aagaard i perioden 05.05.2020 – 04.06.21
Generelle søgetermer
Engelske: chronic pain, persistent pain, recurrent pain, non-cancer pain, non-malignant pain
Danske: Kronisk(e) smerte(r), Non-malign(e) smerte(r), Kroniske noncancersmerter, vedvarende smerte, tilbagevendende smerter Norske: Kronisk(e) smerte(r), vedvarende smerte(r), tilbakevendende smerte(r), ikke-ondartede smerter, ikke-ondartet smerte, langvarig(e) smerte(r), ikke-malign(e) smerte(r), non-malign(e) smerte(r)
Svenske: Kronisk(a) smarta, ihallande smärta, aterkommande smärta, icke-malign(a) smärta, icke-cancerrelaterad smärta, langvarig smärta For de opfølgende søgninger er der søgt med individuelle søgetermer for hvert PICO-spørgsmal, og de nærmere detaljer fremgår af søgeprotokollerne.
Generelle søgekriterier
Publikationsår: 2010-2020
Sprog: Engelsk, dansk, norsk og svensk
Population: børn og unge mellem 6-18 år
Publikationstyper: guidelines, practice guidelines, systematiske reviews, metaanalyser og RCT-studier
Guidelines-søgningen
Den systematiske søgning efter guidelines og practice guidelines er fortaget i perioden 5.-15. maj 2020 i følgende informationskilder: Guidelines International Network (G-1-N), NICE (UK), Scottish Intercollegiate, HTA Databasen (CRD database), SBU Sverige, Socialstyrelsen Sverige, Helsedirektoratet Norge, Helsebiblioteket Norge, Folkehelseinstituttet Norge, Netpunkt, Medline, Embase, CINAHL, Psycinfo.
Søgning efter systematiske reviews og metaanalyser
De opfølgende søgninger efter systematiske reviews og metaanalyser er foretaget i perioden 25. august- 4. juni 2021. Der er udarbejdet individuelle s0gestrategier for hvert enkelt PICO-sp0rgsmal og s0gt i databaserne Medline, Embase, Cochrane Liberary, Cl NAHL, Psycinfo og PEDro (kun PIC02).
For detaljer, se søgeprotokol for søgningen efter sekundærlitteratur og flowcharts.
Søgning efter primære studier
Den supplerende søgning efter primære studier er foretaget i perioden 5. oktober 2020 – 30. juni 2021 i databaserne Medline, Embase, Cochrane Library, CINAHL, Psyclnfo, og PEDro (kun PICO 2)
For detaljer, se søgeprotokol for s0gningen efter primærlitteratur og flowcharts.
Søgeprotokollerne med søgestrategier for de enkelte databaser er tilgc:engelige her [54)[55][56]
Flowcharts
Flowcharts for alle fokuserede spørgsmal, søgeperiode 5. maj 2020 – 30. juni 2021 er tilgængelige her [57)[58}[59}[60][61][62][63]
Bilag 8: Evidensvurderinger
Risiko for bias-vurderinger og analyser, samt beskrivelse af in- og ekskluderede studier, kan tilgas nedenfor. Arbejdsgruppens AMSTAR og AGREE vurderinger kan ligeledes tilgas nedenfor.
[50)[51][52]
- Risiko for bias samt meta-analyser
- [64)
Bilag 9: Arbejdsgruppen og evt. reference- eller styregruppen
Arbejdsgruppen
Arbejdsgruppen for den nationale kliniske retningslinje for behandling af b0rn og unge med langvarige non-maligne smerter bestar af f01gende personer:
- Gitte Aagaard, Børnesmertesygeplejerske, Videnscenter for børnesmerter, Rigshospitalet
- Ditte Bokelund, Sundhedsplejerske, Københavns Kommune
- Sonja Breinholst, Lektor i klinisk børnepsykologi og leder af Center for Angst
- Karin Juel Hansen, Fysioterapeut, Rigshospitalet, Børnefysioterapien, Rigshospitalet
- Anders Justesen Lind, Fysioterapeut, Frederikshavn kommune
- Pernille Opstrup, Afdelingslæge, Videnscenter for børnesmerter, Rigshospitalet
- Grete Teilmann, Overlæge, Pædiatrisk afdeling, Hillerød Hospital
- Jeanett Friis Rohde, metodekonsulent, PhD, Post Doc ved Parker lnstituttet
- Ida Bjerrum var udpeget af DSAM, men udgik af arbejdsgruppen inden første arbejdsgruppemøde og der har derfor ikke været en repræsentant fra DSAM
Peer review og høring
Den nationale kliniske retningslinje for behandling af børn og unge med langvarige non-maligne muskuloskeletale smerter har forud for udgivelsen været i h0ring blandt følgende høringsparter:
- Sundhedsstyrelsen
- Dansk psykolog forening
- Socialstyrelsen
- Dansk Selskab for Anæstesiologi og lntensiv Medicin
- Dansk Pædiatrisk Selskab
- Dansk Selskab for pædiatrisk fysioterapi
- Dansk Selskab for Almen Medicin
- Dansk Smerte Forum
- Gigtramte Børns Forc:eldreforening
- Dansk Skoliose Forening
Retningslinjen er desuden i samme periode peer reviewet af:
Michael Skovdal Rathleff, Professor, lnstitut for Medicin og Sundhedsteknologi, Professor, Det Sundhedsvidenskabelige Fakultet Musculoskeletal Health, Center for Almen Medicin ved Aalborg Universitet
Steen Henneberg, MD & PhD in Paediatric Anaesthesiology, København
Bilag 10: Begreber og forkortelser
AMSTAR: Et værktøj til at vurdere kvaliteten af systematiske oversigtsartikler, med fokus pa den metodemc:essige validitet.
Baseline risiko: Ved dikotome udfald (“enten-eller”-udfald) betegner det risikoen for et givent udfald ved forsøgets begyndelse. Ved kontinuerte udfald (“udfald målt pa en skala”) betegner det en gennemsnitlig malt værdi ved forsøgets begyndelse. Et relateret begreb, assumed risk, findes i Summary of Findings-tabellen, hvor det betegner risikoen for et givent udfald i fors0gets kontrolgruppe eller en risiko i en kontrolgruppe hentet fra f.eks. befolkningsstatistik eller observationelle studier.
Bias: Bias er systematiske fejl i en undersøgelse, der fører til over-eller underestimering af effekten.
Blinding: Blinding betyder, at det er ukendt, hvilken gruppe deltageren i et fors0g er fordelt til. Der er flere parter i et fors0g, der kan vc:ere blindet f.eks deltageren, behandleren, den der vurderer udfald og den der analyserer data.
Brief Pain Inventory: Medicinsk spørgeskema , der bruges til at male smerter, udviklet af Pain Research Group fra WHO
Cochrane reviews: Systematiske oversigtsartikler udgivet af Cochrane Collaboration. En non-profit organisation af uafhængige forskere. http://www.cochrane.org/
IASP: International association for the study of pain
AMSTAR: Et vc:erkt0j til at vurdere kvaliteten af systematiske oversigtsartikler, med fokus pa den metodemc:essige validitet.
Baseline risiko: Ved dikotome udfald (“enten-eller”-udfald) betegner det risikoen for et givent udfald ved forsøgets begyndelse. Ved kontinuerte udfald (“udfald målt pa en skala”) betegner det en gennemsnitlig malt værdi ved fors0gets begyndelse. Et relateret begreb, assumed risk, findes i Summary of Findings-tabellen, hvor det betegner risikoen for et givemt udfald i fors0gets kontrolgruppe eller en risiko i en kontrolgruppe hentet fra f.eks. befolkningsstatistik eller observationelle studier.
Bias: Bias er systematiske fejl i en undersøgelse, der fører til over-eller underestimering af effekten.
Blinding: Blinding betyder, at det er ukendt, hvilken gruppe deltageren i et forsøg er fordelt til. Der er flere parter i et fors0g, der kan
være
blindet f.eks deltageren, behandleren, den der vurderer udfald og den der analyserer data.
CBT: Cognitive Behavioural Therapi
Cochrane reviews: Systematiske oversigtsartikler udgivet af Cochrane Collaboration. En non-profit organisation af uafhængige forskere. http://www.cochrane.org/
Chronic pain: Kronisk smerter er smerter, der vedvarer eller gentager sig i mere end 3 måneder (definition IASP, international association for the study of pain)
CRPS: (Complex regional pain syndrome)
Detection bias: Bias, der kan opstå, hvis den person, der skal vurdere udfald i forsøg, ikke er blindet. Det vil sige, at personen har viden om,
hvorvidt deltageren, der vurderes, er/har vc:eret i en interventions- eller en kontrolgruppe.
DSM: Diagnostic and Statistical Manual of Mental Disorders. Amerikansk diagnosemanual for psykiske lidelser, udgivet af the American Psychiatric Association.
Evidensbaseret: Hvis en beslutning er evidensbaseret, hviler den på den bedste tilgængelige viden om emnet. Denne viden ska I være fremskaffet ved en systematisk gennemgang af den videnskabelige litteratur, som ska I være kvalitetsvurderet baseret pa videnskabeligt underbyggede, standardiserede kvalitetskriterier.
Functional Disability Inventory (FDI): Et veletableret og ofte anvendt mal for fysisk funktion og handicaphos unge med kroniske smerter.
Function scores fra 0 til 5: 0, bundet til kørestol; 1, gang med krykstokke;
2, gang med stok, delvis vægtstøtte; 3, ubesværet gang; 4, kan cykle og svømme med begrænsning; 5, lngen begrænsning ved fuld aktivitet
GRADE (The Grading of Recommendations Assessment, Development and Evaluation): Et Standardiseret system til vurdering af evidensens styrke for individuelle udfald ved sundhedsinterventioner. Vurderingen af evidensens styrke er baseret på, om randomiserede forsøg eller observationelle studier ligger til grund, en vurdering af om en række almindelige fejlkilder er til stede i forsøgende, om resultaterne af de enkelte forsøg er ensartede(konsistente), hvor præcist det overordnede mål for effekten af interventionen er og om forsøgene er udført på en repræsentativ gruppe personer som har faet en behandling der er i god overensstemmelse med den, man har sat sig for at undersøge.
Head-to-head studier Forsøg hvor to aktive behandlinger sammenlignes.
IASP: International association for the study of pain
ICD-10 International Classification of Diseases, 10. udgave.
ICD-11 International Classification of Diseases, 11. udgave
lnterventionsgruppe Den gruppe personer i et kontrolleret videnskabeligt studie, der far den eksperimentelle behandling. Komorbiditet Tilstedeværelsen af en eller flere sygdomme foruden en primær sygdom.
Konfidensinterval Udtryk for den præcision der er knyttet til et punktestimat. Et konfidensinterval pa 95 % omkring effektestimatet vil sige, at det sande effektestimat vii være inkluderet i konfidensintervallet i 95 af 100 forsøg udført pa samme made. Denne grænse er valgt ud fra en konvention, ikke en naturlov, og der er derfor ikke tale om et egentligt videnskabeligt bevis for en effekt, hvis et resultat er statistisk signifikant – der er tale om en sandsynliggørelse.
Kvantitativ undersøgelse Kvantitative metoder vægter indsamling af større mængder af “harde data”, dvs. oplysninger, der umiddelbart kan males og kvantificeres.
Neuroplasticitet Beskriver hjernens evne til at c:endre og omforme sig.
NNT: Numbers needed to treat
NRS Numerisk rang skala, til at male smerteintensitet.
Off label-brug af medicin sker blandt andet, nar et lægemiddel bruges til et formal, som prc:eparatet ikke er godkendt til, eller hvis et præparat administreres anderledes, end godkendelsen af prc:eparatet tilskriver.
Open label studie Fors0g uden blinding, det vil sige, at både forskere og deltagere ved, hvilken behandling der bliver givet til hvilke deltagere.
Outcome Udfald.
PedsQL Instrument til at male børn og unges trivsel
Performance bias Bias, der kan opstå, hvis grupperne i et fors0g behandles forskelligt ud over den behandling, man ønsker at undersøge. Eksempelvis at interventionsgruppen far flere undersøgelser.
Persistent pain smerte der varer udover den forventede tid, efter skade eller sygdom.
Post hoc-analyser Uplanlagte analyser, der er tilføjet efter forsøget afslutning.
Prævalens Statistisk udtryk for andelen (proportionen) af en befolkning med en bestemt tilstand (ofte en sygdom) ud af den samlede population som undersøges pa et bestemt tidspunkt.
Randomiserede studier Studier, hvor forsøgsdeltagere fordeles tilfældigt mellem to eller flere grupper, der far forskellig (eller ingen) behandling. Den tilfældige fordeling ska I sikre, at de to studiegrupper bliver så ens, at den eneste variation mellem grupperne udgøres af, hvilken behandling personerne tilbydes.
Recurrent pain tilbagevendende smerter i en periode pa mere end 3 maneder.
Relativ risiko (RR) Estimerer hvor mange gange større den eksponerede gruppes sygdomsrisiko er i forhold til den ikke-eksponerede gruppes.
Risk of bias (RoB) Risiko for bias. En vurdering af hvor stor risikoen for bias er i et studie eller pa tværs af en samling af studier.
Selektionsbias Bias der kan opstå, hvis deltagere ikke fordeles tilfældigt imellem grupperne i et forsøg.
Sensitivitet Sensitiviteten beskriver andelen af syge, der korrekt bliver identificerede som syge.
Smerteedukation Behandlingsform der består i at give den smerteramte viden om sin lidelse samt undervisning i smertenervesystemet, kommunikationstræning og problemløsning.
Specificitet Specificiteten beskriver andelen af raske, der korrekt bliver identificerede som raske.
Standardized mean difference (SMD) Den standardiserede gennemsnitlige forskel (SMD) angiver forskellen i effekt imellem to grupper udtrykt i standardafvigelser. Resultaterne kan være svære at tolke, men metoden er udbredt, da den tillader lignende udfald malt pa forskellige skalaer at blive kombineret i metaanalyser.
VAS Visuel analog skala brugt til at male smerteintensitet.
WHO smertetrappe en niveaubaseret behandlingsstrategi efter smerteintensitet.
Referencer
- NKR pulje 22 Non-maligne bA.rnesmerter PICO 1.
- NKR pulje 22 Non-maligne bA.rnesmerter PICO 1.
- PICO 4 Sekundc:ere analgetika til b0rn og unge med langvarige non-maligne
- PICO 2: Superviseret fysioterapeutisk trA:ning til rn og unge 6-18 A¥r med langvarige non-maligne, muskuloskeletale smerter.
- Daniel LC, Li Y, Smith K, Tarazi R, Robinson MR, Patterson CA, et al. : Lessons Learned From a Randomized Controlled Trial of a Family-Based Intervention to Promote School Functioning for School-Age Children With Sickle Cell Disease. Journal of pediatric psychology 40(10):1085-94 Pubmed Journal
- Palermo TM, Law EF, Fales J, Bromberg MH, Jessen-Fiddick T, Tai G : Internet-delivered cognitive-behavioral treatment for adolescents with chronic pain and their parents: a randomized controlled multicenter trial. Pain 2016;157(1):174-185 Pubmed Journal
- Levy RL, van Tilburg MAL, Langer SL, Romano JM, Walker LS, Mand LA, et al. : Effects of a Cognitive Behavioral Therapy Intervention Trial to Improve Disease Outcomes in Children with Inflammatory Bowel Disease. Inflammatory bowel diseases 2016;22(9):2134-48 Pubmed Journal
- Palermo TM, Law EF, Bromberg M, Fales J, Eccleston C, Wilson AC : Problem-solving skills training for parents of children with chronic pain: a pilot randomized controlled Pain 2016;157(6):1213-1223 Pubmed Journal
- Sanders MR, Shepherd RW, Cleghorn G, Woolford H : The treatment of recurrent abdominal pain in children: a controlled comparison of cognitive-behavioral family intervention and standard pediatric Journal of consulting and clinical psychology 1994;62(2):306-14 Pubmed
- Greenley RN, Gumidyala AP, Nguyen E, Plevinsky JM, Poulopoulos N, Thomason MM, et : Can You Teach a Teen New Tricks? Problem Solving Skills Training Improves Oral Medication Adherence in Pediatric Patients with Inflammatory Bowel Disease Participating in a Randomized Trial. Inflammatory bowel diseases 2015;21(11):2649-57 Pubmed Journal
- Kashikar-Zuck S, Ting TV, Arnold LM, Bean J, Powers SW, Graham TB, et : Cognitive behavioral therapy for the treatment of juvenile fibromyalgia: a multisite, single-blind, randomized, controlled clinical trial. Arthritis and rheumatism 2012;64(1):297-305 Pubmed Journal
- Robins PM, Smith SM, Glutting JJ, Bishop CT : A randomized controlled trial of a cognitive-behavioral family intervention for pediatric recurrent abdominal Journal of pediatric psychology 30(5):397-408 Pubmed
- Levy RL, Langer SL, van Tilburg MAL, Romano JM, Murphy TB, Walker LS, et : Brief telephone-delivered cognitive behavioral therapy targeted to parents of children with functional abdominal pain: a randomized controlled trial. Pain 2017;158(4):618-628 Pubmed Journal
- Levy RL, Langer SL, Walker LS, Romano JM, Christie DL, Youssef N, et : Cognitive-behavioral therapy for children with functional abdominal pain and their parents decreases pain and other symptoms. The American journal of gastroenterology 2010;105(4):946-56 Pubmed Journal
- Bonnert M, Olen 0, Lalouni M, Benninga MA, Bottai M, Engelbrektsson J, et : Internet-Delivered Cognitive Behavior Therapy for Adolescents With Irritable Bowel Syndrome: A Randomized Controlled Trial. The American journal of gastroenterology 2017;112(1):152-162 Pubmed Journal
- Law EF, Beals-Erickson SE, Noel M, Claar R, Palermo TM : Pilot Randomized Controlled Trial of Internet-Delivered Cognitive Behavioral Treatment for Pediatric Headache 55(10):1410-25 Pubmed Journal
- Palermo TM, Wilson AC, Peters M, Lewandowski A, Somhegyi H : Randomized controlled trial of an Internet-delivered family cognitive-behavioral therapy intervention for children and adolescents with chronic Pain 2009;146(1-2):205-13 Pubmed Journal
- Holm S, Ljungman G, Asenli:if P, Linton SJ, Soderlund A : Treating youth in pain: Comparing tailored behavioural medicine treatment provided by physical therapists in primary care with physical European journal of pain (London, England) 2016;20(4):626-38 Pubmed Journal
- Andias R, Neto M, Silva AG : The effects of pain neuroscience education and exercise on pain, muscle endurance, catastrophizing and anxiety in adolescents with chronic idiopathic neck pain: a school-based pilot, randomized and controlled Physiotherapy theory and practice 2018;34(9):682-691 Pubmed Journal
- Kashikar-Zuck S, Black WR, Pfeiffer M, Peugh J, Williams SE, Ting TV, et : Pilot Randomized Trial of Integrated Cognitive Behavioral Therapy and Neuromuscular Training for Juvenile Fibromyalgia: The FIT Teens Program. The journal of pain 2018;19(9):1049-1062 Pubmed Journal
- Lee BH, Scharff L, Sethna NF, McCarthy CF, Scott-Sutherland J, Shea AM, et : Physical therapy and cognitive-behavioral treatment for complex regional pain syndromes. The Journal of pediatrics 2002;141(1):135-40 Pubmed
- Upadhyaya HP, Arnold LM, Alaka K, Qiao M, Williams D, Mehta R : Efficacy and safety of duloxetine versus placebo in adolescents with juvenile fibromyalgia: results from a randomized controlled Pediatric rheumatology online journal 2019;17(1):27 Pubmed Journal
- Arnold LM, Schikler KN, Bateman L, Khan T, Pauer L, Bhadra-Brown P, et : Safety and efficacy of pregabalin in adolescents with fibromyalgia: a randomized, double-blind, placebo-controlled trial and a 6-month open-label extension study. Pediatric rheumatology online journal 2016;14(1):46 Pubmed Journal
- Eccleston C, Fisher E, Law E, Bartlett J, Palermo TM : Psychological interventions for parents of children and adolescents with chronic The Cochrane database of systematic reviews 2015;(4):CD009660 Pubmed Journal
- Cooper TE, Witten PJ, Heathcote LC, Clinch J, Howard R, Krane E, et : Antiepileptic drugs for chronic non-cancer pain in children and adolescents. The Cochrane database of systematic reviews 2017;8 CD012536 Pubmed Journal
- Hauer J, Houtrow AJ, : Pain Assessment and Treatment in Children With Significant Impairment of the Central Nervous Pediatrics 2017;139(6): Pubmed Journal
- Ruhe A-K, Wager J, Linder R, Meusch A, Pfenning I, Zernikow B : [Chronic pain in children and adolescents: an economic perspective]. Schmerz (Berlin, Germany) 2020;34(2):133-139 Pubmed Journal
- Logan DE, Carpino EA, Chiang G, Condon M, Firn E, Gaughan VJ, et : A day-hospital approach to treatment of pediatric complex regional pain syndrome: initial functional outcomes. The Clinical journal of pain 28(9):766-74 Pubmed Journal
- Hechler T, Blankenburg M, Dobe M, Kosfelder J, Hubner B, Zernikow B : Effectiveness of a multimodal inpatient treatment for pediatric chronic pain: a comparison between children and European journal of pain (London, England) 2010;14(1):97.e1-9 Pubmed Journal
- nationale kliniske retningslinjer for udredning, behandling og rehabilitering af patienter med generaliserede smerter i bevc:egeapparatet, 2018,. 2018; Link
- SST : Generaliseret 2018; Link
- WHO Link
- 2014; Link
- Pro Link
- IASP neurogen 2017; Link
- Finnerup NB, Attal N, Haroutounian S, McNicol E, Baron R, Dworkin RH, et : Pharmacotherapy for neuropathic pain in adults: a systematic review and meta-analysis. The Lancet. Neurology 2015;14(2):162-73 Pubmed Journal
- NKR 2018; Link
- Cicero TJ, Ellis MS, Surratt HL, Kurtz SP : The changing face of heroin use in the United States: a retrospective analysis of the past 50 JAMA psychiatry 2014;71(7):821-6 Pubmed Journal
- Cooper TE, Fisher E, Gray AL, Krane E, Sethna N, van Tilburg MA, et : Opioids for chronic non-cancer pain in children and adolescents. The Cochrane database of systematic reviews 2017;7 CD012538 Pubmed Journal
- ICD 11. Link
- Liossi C, Johnstone L, Lilley S, Caes L, Williams G, Schoth DE : Effectiveness of interdisciplinary interventions in paediatric chronic pain management: a systematic review and subset meta-analysis. British journal of anaesthesia 2019;123(2):e359-e371 Pubmed Journal
- Cooper TE, Fisher E, Anderson B, Wilkinson NM, Williams DG, Eccleston C : Paracetamol (acetaminophen) for chronic non-cancer pain in children and The Cochrane database of systematic reviews 2017;8 CD012539 Pubmed Journal
- Eccleston C, Cooper TE, Fisher E, Anderson B, Wilkinson NM : Non-steroidal anti-inflammatory drugs (NSAIDs) for chronic non cancer pain in children and The Cochrane database of systematic reviews 2017;8 CD012537 Pubmed Journal
- 2020; Link
- King S, Chambers CT, Huguet A, MacNevin RC, McGrath PJ, Parker L, et : The epidemiology of chronic pain in children and adolescents revisited: a systematic review. Pain 2011;152(12):2729-2738 Pubmed Journal
- IASP 2020; Link
- Meta-analyser PICO 1, 2 og
- H0jsted et : Aftrapning af opioider. 2019; Link
- Puljeprojekter 2018; Link
- AMSTAR vurdering Link
- AMSTAR vurdering PICO Link
- AMSTAR vurdering PICO Link
- Guidelines on the management of chronic pain in Link
- S0geprotokol guidelines NKR langvarige non-maligne smerter hos Link
- S0geprotokol primc:erlitteratur NKR langvarige non-maligne smerter hos Link
- S0geprotokol sekundc:erlitteratur NKR langvarige non-maligne smerter hos Link
- Flowchart PICO 1NKR langvarige non-maligne smerter hos Link
- Flowchart PICO 2 NKR langvarige non-maligne smerter hos Link
- Flowchart PICO 3 NKR langvarige non-maligne smerter hos b0rn. Link
- Flowchart PICO 4 NKR langvarige non-maligne smerter hos Link
- Flowchart PICO 5 NKR langvarige non-maligne smerter hos Link
- Flowchart PICO 6 NKR langvarige non-maligne smerter hos Link
- Analyse PICO Link
