VEJLEDNING
Etiske overvejelser ved begrænsning eller ophør af intensiv terapi
Revideret af DASAIM’s etikudvalg maj 2015 efter forlag af: VEJLEDNING
Etiske overvejelser ved begrænsning eller ophør af intensiv terapi
Udarbejdet af en arbejdsgruppe i regi af Etisk Udvalg etableret af
Dansk Selskab for Anæstesiologi og Intensiv Medicin
28. juni 2009
Forord til revideret udgave
Hermed foreligger en revideret version af DASAIM’s vejledning vedrørende etiske og andre overvejelser i forbindelse med begrænsning eller ophør af intensiv terapi.
Der er kun få indholdsmæssige ændringer i forhold til den tidligere version fra 2009, men der er foretaget en opdatering af henvisninger til vejledninger, bekendtgørelser og lovgivning, hvor dette var nødvendigt og bilagene fra den oprindelige version blev fjernet, da disse nemmere kan findes på internettet i løbende opdaterede versioner.
Afsnittet omkring andre religioner og kulturer på intensiv afdeling er ajourført af de oprindelige forfattere overlæge Hans Henrik Bülow og overlæge Mirjana Cvetkovic. Ud over det har Sundhedsstyrelsen i 2012 og 2014 udgivet fyldestgørende vejledninger omkring ophør af behandling indenfor og udenfor hospitalet. Disse vejledninger danner grundlag for det reviderede afsnit omkring lovgivning i forbindelse med behandlingsophør, som ligeledes er ny skrevet af overlæge Hans Henrik Bülow.
Vejledningen er udarbejdet ud fra kommissorium givet af DASAIMS bestyrelse og i regi af Etisk Udvalg.
Der skal lyde taksigelser til den oprindelige forfattergruppe, hvis bidrag fortsat danner grundstammen i den foreliggende, reviderede udgave.
DASAIMS Etik Udvalg, sommer 2015
Indledning om medicinsk etik
Henry E. Kyburg: Uncertainty and the condition of belief:
Usikkerhed
Det er et livsvilkår, enten vi indser det eller ej, at vi må beslutte og handle i lyset af usikkerhed og ufuldstændig viden og informationer…
Selv da vi, for mange år siden, troede at guderne kendte fremtiden og sagde sandheden, forstod vi at oraklet talte i gåder og… Vore fortolkninger medførte en anden (ny) usikkerhed …
Den medicinske etik har været en del af den arv, som alle læger skylder både den lægelige tradition og den filosofiske overvejelse gennem årtusinder. På trods af forskelle mellem kulturer, religioner og landegrænser, mellem tidsaldre og traditioner, tegner der sig i dag en række etiske overvejelser for den rette handlen, mod det andet menneske man som læge har i sin varetægt. Disse overvejelser er sammentænkt i følgende principper: autonomi (Autonomy1), godgørenhed (Benevolence), ikke- skadevolden (Non Maleficence), retfærdighed (Justice), værdighed (Dignity), integritet (Integrity), sårbarhed (Vulnerability). Det hele skal fungere inden for en ramme af solidaritet og ansvar.
De første fire principper spiller en afgørende rolle i angelsaksisk moderne etisk tradition, hvor supplerende etiske principper ofte anvendes kontinentalt.
Arbejdsgruppen er grundlæggende af den opfattelse, at det handler om at have personen som omdrejningspunkt for vore overvejelser. Det betyder at vi skal udtrykke, at vi beskytter mennesket som person på tværs af etnicitet, race, religion, kultur eller politisk overbevisning.
Det betyder igen, at vi samtidigt må betragte den enkelte som et menneske – med rettigheder som menneske og som en person – forstået som et menneske der har handleevne, selvopfattelse og mulighed for at udvikle og vedligeholde en identitet som netop dette suveræne menneske. Alt forudsætter en bevidsthed, og i europæisk bioetisk tradition også en reference til et krav om, at behandles med respekt for personens værdighed, integritet og sårbarhed (svaghed).
Der skal kort og ufuldstændigt redegøres for ovenstående principper2.
Autonomiprincippet
- Kant formulerede det således: ”Ved indsigt (oplysning) kan mennesker leve i myndighed, dvs. betjene sig af sin forstand uden en andens ledelse, men netop selvledelse.”
Det giver anledning til at skelne mellem en moralsk autonomi i forhold til en personlig autonomi. Ved forståelse af den moralske autonomi lever vi efter love dannet med vores fornuft (morallove). Målet for denne form for autonomi er at abstrahere fra subjektive formål og leve sit liv efter formelle principper i en tro på at mennesket er et fornuftsvæsen med en god og fri vilje. Derimod er forståelsen af autonomi som en personlig autonomi en forståelse af at, vi lever efter love dannet ud fra egne ønsker og interesser (”egocentriske love”). Vore handlinger begrundes alene af deres subjektive formål og materielle principper lægges til grund for vore handlinger.
I moderne sprogbrug tænkes oftest på den personlige autonomi som også er den sædvanlige juridiske forståelse i betydningen ”selvbestemmelse” som forudsætter at der er tale om en habil (autonom) person. Hvor den moralske autonomi således indebærer en (moralsk) pligt også for den der udøver selvbestemmelse, er dette ikke tilfældet ved hævdelsen af den personlige autonomi. Det er afgørende for at man kan hævde sin selvbestemmelse på en personlig måde, at den viden det pågældende menneske har som grundlag for sine handlinger er så sande og fyldestgørende som mulig. Derfor er det afgørende i behandlingsmæssig sammenhæng at patienters samtykke til behandling kan indhentes som et velinformeret samtykke. Lovgivningen i Danmark har afstukket rammer for den information der skal stilles til patientens rådighed i forbindelse med indhentelse af dette informerede samtykke (side 40).
1 De engelske oversættelser er medtaget af hensyn til de der ønsker at læse mere angelsaksisk litteratur om emnet, idet det bemærkes at de herværende danske oversættelser er ufuldkommene.
2 Mere fyldestgørende redegørelser for de etiske principper kan erhverves gennem den anbefalede litteratur.
Princippet om beskyttelse af menneskets værdighed3
Der er ofte en tæt sammenhæng mellem et begreb om autonomi og et begreb om værdighed, idet en krænkelse af autonomien er en værdighedskrænkelse. Men værdigheden er andet og mere end blot autonomi og bidrager selvstændigt til et krav om respekt der fordres alene fordi vi er mennesker. Som et resultat af værdighedsbegrebet er mennesket uden ”pris” og kan således ikke gøres til genstand for handel eller kommercielle transaktioner. Menneskets værdighed bestemmes i relationen mellem personen og de andre. Det betyder at krænkelse hhv. hævdelse af værdigheden udtrykkes i begreber som skam hhv. stolthed. Det betyder også at der er en relation mellem samfund og den enkeltes værdighed som fordrer at magten (samfundet) har nogle tabuiserede forestillinger om hvad et samfund simpelthen ikke kan tillade sig at gøre mod sine borgere (i.e. værdighedskrænkende handlinger).
Værdighedsbegrebet lægger således en dimension til forståelse af den menneskelige civilisation. Det kan hævdes, at det enkelte menneske med reference til et begreb om værdighed, er herre over, hvad de i livssituationer (altså også i lidelsessituationer eller i forhold til egen død) anser for værdigt for netop dem.
Princippet om beskyttelse af menneskets integritet
De forskellige principper, som her fremstilles, er fremkommet efter mange års forskellige filosofiske overvejelser, fordi de sammen supplerer hinanden på en sådan måde, at der bedre opstår et mere fyldestgørende billede af den forpligtelse vi etisk set har over for hinanden.
Integritetsprincippets oprindelse i det latinske integrare henviser til en delbetydning om ”det urørlige” – det vil her sige, at mennesker qua det at være menneske, kan have eller har urørlighedsområder der skal respekteres, beskyttes og bevares. Integriteten er med til at definere det enkelte menneskes identitet og individualitet (individ =in dividare (latin)=det udelelige), som den livssammenhæng der netop er dette enkelte menneskes karakteristika. Det er for eksempel respektfuldt over for det enkelte menneske, at man som læge ikke alene betragter den syge som repræsentant for den kategori af3 Fremstillingen er efter anbefalet litteratur 1, side 31-38. sygdomme som nu (tilfældigvis) præsenterer sig gennem den stillede diagnose, men derimod forholder sig til den narrative4 sammenhæng som det enkelte menneske også er udtryk for.
Som metafor for integritetsprincippets betydning for den enkelte, kan sammenstilles betydningen af nationers integritet der (ligeledes) ikke må (legalt set) krænkes af andre nationer. For mennesker gælder denne integritetsrespekt naturligvis både den fysiske og mentale dimension, og alle har krav på at deres urørlighedszoner lades – urørte.
Princippet om beskyttelse af det sårbare menneske
Det sårbare menneske er sårbart, qua det at være et afhængigt menneske der kan såres (mentalt og fysisk), udsat for risici og blive truet på sin integritet. Med et begreb om det sårbare menneske i moralsk forstand, bygges der en forståelse mellem så at sige alle andre etiske principovervejelser (jf. ovenfor) og det ansvar for den svage der udøves i respekt for det der er værdifuldt for det enkelte menneske såvel som for samfund. Det betydet, at der i en forståelse af mennesket som sårbart, skal refereres til sårbarhedens kontekst5 såvel som i mennesket fundamentale skrøbelighed. Læger har en særlig forpligtelse til at etablere en herredømmefri samtale med patienten, så det behandlede menneskes moralske rettigheder ikke krænkes. Sårbarhedsprincippet og det tilhørende ansvar for det svage menneske hører således til et af de tungeste etiske principper i medicinen som skal beskytte de svageste mod diskrimination, manipulation og destruktion begået af andre og sikre at alene hensynet til dette enestående menneskes tarv varetages (lægeløftet).
Solidariteten og ansvaret
I velfærdsstaten er der er således en række grundlæggende etiske principper/værdier som skal respekteres af velfærdsstaten og ikke kun af bioetikken. Begrebet om social retfærdighed er ligeledes et grundlæggende ideal for den europæiske civilisation og skulle gerne føre til en lovgivning der respekterer og fordrer den beskrevne etik. Det er imidlertid ikke muligt for lovgivningen at indfange alle tilfælde (cases) hvor legale regler og principper kunne have været bekvemme at have – og det er således nødvendigt, at etikken – inden for lovgivningens rammer – foretager fortolkninger af hvad der er den etisk relevante fremstilling i de konkrete situationer.
I mange andre sammenhænge knyttes begrebet ansvar sammen med en juridisk fremstilling af et menneskes ansvar i forhold til den gældende lovgivning – man er personligt juridisk ansvarlig for sine handlingers overensstemmelse med lovgivningen. I etisk sammenhæng refereres med et begreb om ansvar også til en eksistentiel ansvarlighed overfor det enkelte menneskes krav på og behov for, at samfundet (og det er os alle) netop respekterer de etiske principper/ værdier f. eks. som ovenfor skitseret. Vi har således alle et solidarisk – etisk ansvar for at beskytte vore medmennesker – uanset om det konkrete tilfælde er beskrevet i en lovgivning eller ej. Her kan de skitserede principper og etiske værdier være en hjælp om end usikkerheden oftest er en følgesvend der skal medtænkes.
4 Det narrative refererer til mennesket livshistorie, et ”totalt ”billede der fremstiller det enkelte menneskes måde og begrundelser for det af dette menneske levede liv.
5 For eksempel menneskets skrøbelighed som patient, skrøbelighed i kulturelle sammenhænge (omplacering til anden en ens egen kultur eller ved kulturfascisme) eller i sociale sammenhænge.
Principperne om godgørenhed, ikke-skadevolden og retfærdighed skal der ikke redegøres nærmere for. Dels er deres betydning tæt på den intuitive dagligsprogsforståelse, dels vil en redegørelse for f. eks. retfærdighedsbegrebet hurtigt blive omfattende.
De spørgsmål der omtales i denne vejledning er tæt knyttet til spørgsmål om liv og død. Spørgsmålet om et menneske er dødt er et spørgsmål der inden for lægegerningen er taget stilling til pr. definition: et menneske er dødt såfremt det kan erklæres død ud fra sikre dødstegn – en definition der er juridisk sanktioneret. I dagligsprogsforståelsen af, om et menneske er dødt er der formodentligt en ligeså let tilgængelig opfattelse af, at et menneske er dødt hvis hjertet er uopretteligt ophørt med at slå eller hjernen ikke længere fungerer. Hvad der derimod er sværere at forholde sig definitorisk og entydigt til, er spørgsmålet om hvorvidt et menneske er i ”live”. Her vil utallige forhold give anledning til, at forskellige mennesker vil give forskellige svar. Svarene på sådanne eksistentielle spørgsmål kan begrundes af den enkelte i kulturelle, religiøse eller personlige forhold etc.– eller blot udtales uden begrundelse. Uanset begrundelse eller ej, er sådanne betragtninger betydende for hvilke overvejelser det kan være relevante at foretage når sundhedsvæsenets personale og patienterne drøfter disse forhold.
Religion, kultur og beslutninger på intensiv afdeling
Sundhedspersonalet står ofte i etiske dilemmaer vedrørende religion og kultur ved livets afslutning.
Her beskrives denne problemstilling set fra forskellige religiøse og etniske vinkler. Hensigten er at introducere sundhedspersonale til de værdier, der er vigtige når patienter, pårørende og personale med forskellig etnisk og religiøs baggrund skal samarbejde.
Det skal understreges, at uanset kendskab eller formodet kendskab til det pågældende menneskes religiøse eller kulturelle baggrund, er tilgangen til det enkelte menneske altid netop dette enkelte menneske. Der kan således være markant forskel på holdninger alt efter om man ”blot” tilhører en religion eller anser sig selv for religiøs (1).
Man skal derfor være meget forsigtig med generaliseringer.
Introduktion
- januar 2014 var der 653.043 udlændinge i Danmark. Indvandrere udgjorde 498.254 (8,8 %) og 154.789 (2,7 %) var efterkommere, svarende til i alt 11,5 % af indbyggerne i DK. Andelen er steget med godt
175.000 personer, idet der i 2007 samlet var 477.800 udlændinge i Danmark, svarende til 8,8 pct. (2).
Dette medfører, at sundhedspersonale må lære at afdække, forstå og håndtere de religiøse og kulturelle holdninger, der kan være gældende i en anden etnisk gruppering end deres egen. Her tænkes ikke alene på, at etniske danskere skal forstå andre kulturer, men også at det stigende antal indvandrere og udlændige, der arbejder i det danske sundhedsvæsen, har samme udfordring med at forstå og agere i den danske kultur.
Forskningsresultater fra den vestlige verden har vist, at patienters og lægers religiøse, kulturelle og etniske baggrund spiller en rolle, når der tages beslutninger om behandlingsniveauet på de intensive afdelinger (1, 3-6).
American Academy of Family Physicians har understreget at religion og kultur indgår i end-of-life behandling (E-O-L) (7): “Care at the end of life should recognize, assess, and address the physiological, social, spiritual/religious issues, and cultural taboos realizing that different cultures may require
significantly different approaches”.
Håndtering af kulturelle og religiøse forskelle
De fleste læger kender ikke deres patienters religiøse tilhørsforhold (3).
Ved kommunikation og beslutnings processer kan man ikke a priori gruppere patienter og behandle alle ensartet. Selv inden for samme gruppe kan der være store forskelle. Det må derfor kraftigt anbefales at klarlægge patienternes religiøse og etniske holdninger (8). Det kan være en fordel at inddrage patientens religiøse leder når vidtrækkende beslutninger skal træffes(9). Men man skal gøre sig klart at denne leder kan have holdninger der adskiller sig markant fra vanlig dansk hospitalspraksis. (Det gælder
f.x. ultra-ortodokse jøder og/eller visse imamer). Man bør derfor på forhånd gøre det klart for patient og familie at man ønsker afklaring, men ikke nødvendigvis specifikke behandlingsråd.
Når vidtrækkende beslutninger med potentielle kulturelle/religiøse konflikter skal træffes, kan man i øvrigt med fordel følge en checkliste udarbejdet af Klessig (10):
- Hvad tænker de om livets ukrænkelighed?
- Hvad er deres definition af døden?
- Hvad er deres religiøse baggrund, og hvor aktive er de i øjeblikket?
- Hvilke faktorer tror de fremkalder sygdom, og hvordan relaterer disse faktorer til dødsprocessen?
- Hvori består patientens sociale netværk?
- Hvem tager beslutninger om de vigtige ting i familien? (I mange kulturer er det kun ”The Key Leader” der kan tage beslutninger).
I de vestlige kulturer er princippet for enhver læge-patient kommunikation respekt for patientens autonomi og en sandfærdig information, men i mange andre kulturer er der ikke denne åbenhed om kritiske tilstande og alvorlig diagnose (11).
Da denne vejledning første gang blev udgivet i 2008, fandtes der sparsomme oplysninger om end-of-life spørgsmålet på intensive afdelinger udenfor den vestlige verden. Siden da er der publiceret en række artikler fra muslimske og asiatiske lande om emnet f.x. (12-17).
Der er 4 fælles grundtræk i disse publikationer:
- Med stigende velstand og intensiv kapacitet, så erkendes behovet for etiske overvejelser omkring end-of-life, da patienterne nu kan holdes i live længere end
- Antallet af patienter hvor behandlingen så faktisk undlades eller afbrydes er væsentligt lavere end i den vestlige verden
- Man afholder sig dog i stigende grad fra at påbegynde behandling (withhold), men i langt mindre grad end i vesten foretager man aktivt ophør af behandling (withdrawel)
- Patienter og pårørende inddrages sjældnere i beslutningsprocessen end i vor kulturkreds hvor patientens autonomi er det altovervejende princip
Når patientens og familiens holdninger kendes kan der lægges en plan for patienten, som er acceptabel for både patient, familie og behandler-teamet.
Etniske gruppers holdninger og standpunkter
De forskellige religioners holdning til beslutninger ved livets afslutning (17)
Tabel 1.
De forskellige religioners holdning til End-Of-Life beslutninger.
|
Undlad at starte |
Aktivt ophør |
Stop kunstig ernæring |
Organ donation |
Dobbelt Effekt(A) |
Euthanasi |
|
|
Katolikker |
Ja |
Ja |
Nej |
Ja |
Ja |
Nej |
|
Protestanter |
Ja |
Ja |
Ja |
Ja |
Ja |
Nogle |
|
Græsk ortodoks |
Nej |
Nej |
Nej |
Ja |
Nej(B) |
Nej |
|
Muslimer |
Ja |
Ja |
Nej |
De fleste |
Ja |
Nej |
|
Jøder ortodoks |
Ja |
Nej |
Nej |
Ja (C) |
Ja |
Nej |
|
Buddhister |
Ja |
Ja |
Ja |
Nej (C) |
Ja |
Nej |
|
Hinduer & Sikh |
Ja |
Ja |
? |
Ja |
? |
Nogle |
|
Taoister |
De fleste |
De fleste |
? |
? |
? |
? |
|
Confucianism |
Nej |
Nej |
? |
? |
? |
Nej |
- Dobbeleffekt: At lindre smerter hos uafvendeligt døende, selv om det som utilsigtet sidevirkning kan medføre en vis fremskynding af døden.
- At lindre smerter hos uafvendeligt døende er tilladt, hvis det på ingen måde vil føre til patientens død.
- Der er modsatrettede synspunkter indenfor denne
Eksempler på holdninger og standpunkter
Vesteuropæere og Euro-Amerikanere
Tror på, at sundhedssystemet arbejder for patienten. De er godt informeret om intensiv behandling og har et åbent forhold til denne. De har ofte udtrykt deres ønske, om behandlingsniveau af intensiv terapi til nærmeste pårørende i tilfælde af, at dette bliver aktuelt (18).
Vesteuropæere og Euro-Amerikanere mener, at autonomi er den vigtigste faktor i E-O-L beslutninger. Det er patienten selv, der skal have mulighed til at bestemme over sit liv (19).
Under den gruppe skelnes der mellem:
Protestanter
Accepterer livsforlængende behandling (side 42) og modtager intensiv terapi, når det er indiceret.
Når pårørende informeres om at patienten er uafvendelig døende, accepterer de at den aktive behandling ophører. Protestanter tror ofte på, at den døende er på vej til Paradis (20).
Katolikker
Den katolske pave har udsendt erklæringer i 1995, 1997, 2000 og 2006 om at ophør med den aktive behandling er tilladt, dog har den tidligere pave udtalt at man ikke bør ophøre med ernæring og væske (17).
Katolikker mener at smerte og lidelse bør behandles. Selve “awareness” af dødens optræden er en del af livsafslutningsprocessen. Nogle katolikker ønsker en præst til stede ved dødslejet (21).
Muslimer
Ophør med den aktive behandling accepteres hos uafvendeligt døende. Dette blev besluttet på to islamiske konferencer i hhv. 1986 og 1988 (22). Beslutningerne skal tages i tæt samråd med familien. Det er vigtigt for familiemedlemmer at kunne bede for patienten. Hvis der er mulighed for det, kan der inviteres en Imam for at velsigne patienten inden døden (23). Alle muslimer har dog ikke den samme holdning til E-O-L behandling. Iranere mener ikke, at mennesker har magt til at tage E-O-L beslutninger. De tolker det som ”Playing God” (9).
Buddhister og Taoister
Døden er en integreret del af livet. Buddhister tror på reinkarnation. Derfor er der ingen grund til at forlænge livet hos uafvendelig døende (24), og Taoister tillader også afslutning af terapi (13).
Confucianisme
Er ikke en religion men en moralopfattelse og kultur med stor indflydelse i Østen. F.x. er kun ca. 10 % af alle kinesere religiøse, men mange vil følge Konfucius tankegang i forbindelse med alvorlig sygdom: Det betyder at familien påtager sig ansvaret for beslutninger og Konfucius tillader ikke at man undlader eller ophører med terapi. Patienten holdes uvidende for ikke at blive belastet, og omtale af døden er generelt tabu (13).
Hinduer
Det er svært, at generalisere Hinduers forhold til E-O-L beslutning, da der ikke eksisterer en overordnet Hinduistisk autoritet (25). Også Hinduer tror på reinkarnation.
For dem, er det vigtigt, at have mulighed for ”death bed” ritualer (26). I de fleste asiatiske kulturer skal en patient beskyttes mod byrden ved at vide noget om sin sygdom (27).
Jøder
Autonomi begrebet i den Jødiske lov er indskrænket, således at den passer in i den jødiske kultur. Lægerne er forpligtet at helbrede og gavne en, samt at undgå at skade patienterne. Individer har pligt til at undgå at blive skadet (28).
Der må skelnes skarpt mellem ikke-ortodokse jøder, som mener ”When it’s over, it’s over”, og ultra- ortodokse jøder for hvem livet er helligt og skal bevares for enhver pris (10).
Andre
Jehovas vidner
Holdningen til livsafslutning er ofte forbundet med beslutningen om ikke at ville modtage blodprodukter (29).
Øst, Sydøst og Central europæere
Polen
At kunne imødekomme beslutninger taget ud fra religiøs anskuelse spiller en stigende rolle i Polen. Der er derfor lavet et forslag til lægerne om, hvordan de skal takle det moralske dilemma relateret til
tolerance af ”patienternes’ religious-based decisions” (30).
Bosnien
Ønsker, at sundhedspersonalet tager livsafslutnings-beslutningen for dem. De er autoritetstro (31). Der er mange, der lærer og accepterer kulturen de befinder sig i: ”Hvordan plejer man at gøre i dette land?” (32).
Konklusion
Patienter fra andre kulturer og med anden religion er ikke en homogen gruppe. De har differentierede synspunkter angående medicinsk, livsforlængende og livs-afsluttende behandling. Det kan også være vanskeligt for sundhedspersonale med anden religiøs/kulturel baggrund at håndtere etiske problemstillinger for deres etnisk danske patienter i det danske sundhedsvæsen.
Manglende accept af faglige beslutninger fra patient eller pårørende kan være begrundet i kulturelle forskelle eller i en religiøs anskuelse med en anden holdning til medicinsk, livsforlængende og livsafsluttende behandling end vi møder til dagligt. I flere kulturer viser man f.eks. hengivenhed for sine forældre ved at insistere på omfattende behandling, trods at de kan være uafvendeligt døende, da man ellers kan opfattes som visende ligegyldighed.
Man kan søge kulturelle og religiøse oplysninger fra patientens religiøse leder, som ikke er fagperson og opfattelsen af situationen må kun være vejledende. Det er arbejdsgruppens holdning, at behandlerteamet har det fulde ansvar for intensiv behandling på baggrund af faglig vurdering af patientens situation.
Medicinsk personale bør selvsagt forsøge at opnå forståelse, aftaler og accept af behandlingsniveauet imellem patienter, pårørende og behandlingsteamet. Dette kræver fordomsfrihed, tålmodighed og tid, endda i større omfang end vi til dagligt er vant til på danske intensive afdelinger.
Afslutning af behandling
På intensiv terapi afsnit (ITA) er der hyppigt patienter, hvor videre behandling er udsigtsløs og blot udskyder dødens indtræden. Hos disse patienter er det naturligt, at træffe en beslutning om at afslutte eller undlade at påbegynde videre behandling.
De grundlæggende etiske principper og hensyn til medmennesket som man bør inddrage ved sådanne beslutninger er:
- Selvbestemmelse
- Godhedsmaksimering
- Lidelsesminimering
- Retfærdighed
- Værdighed
- Integritet
- Sårbarhed
Ud over dette skal juridiske rammer for ophør af behandling i øvrigt være opfyldte (se senere). Årsager til at undlade at begynde eller at afbryde en behandling er begrundet i:
- At patienten modsætter sig livsforlængende behandling (side 42)
- At behandlingen skønnes udsigtsløs tilstandens alvorlige prognose
- At patientens ikke responderer trods forsøg på kurativ behandling
Beslutning om at ophøre eller undlade at starte livsforlængende behandling har vidtrækkende konsekvenser for patienten og pårørende, og er vanskelig pga. en række forhold.
Patientens ønske er ikke kendt
De fleste patienter indlagt på ITA er ukontaktbare, enten som led i behandling eller pga. sygdom. Det er derfor umuligt, at kommunikere med dem, og man kan derfor ikke medinddrage patienten i beslutning om ophør af livsforlængende behandling. Kun et fåtal af patienter har et livstestamente eller har talt med deres pårørende om de vil modtage livsforlængende behandling eller ej. Ud over dette kan patientens ønsker og behov skifte. Det Europæiske Ethicus studie som inkluderede godt 4.000 tilfælde på intensive afdelinger af begrænsninger i terapien eller dødsfald viste, at i 95 % af tilfældene var patienterne inkompetente på tidspunktet for begrænsning, og kun i 20 % af tilfældene var patientens ønsker kendt. (33)
Det er derfor kun i sjældne tilfælde, at den behandlende læge med sikkerhed ved, hvilke ønsker patienten har.
Manglende viden om prognose og behandlingsresultat
Man kan ikke med sikkerhed identificere patienter, der vil overleve et ITA forløb og dem der dør. De gængse prognostiske scoresystemer er for usikre til, at man kan forudsige resultatet for den enkelte patient.
Udover dette, kan det sjældent klart defineres, hvornår en behandling skønnes udsigtsløs. Med i overvejelserne indgår også, hvilket liv patienten skal reddes til, ud fra den præmorbide tilstand og grundsygdommen.
I det følgende vil der blive gennemgået, hvilke beslutningsveje man bør følge, når en beslutning om livets afslutning skal træffes og hvilke forhold der skal tages hensyn til, når beslutningen skal gennemføres.
Ud over patientens og de pårørendes tarv, skal man være opmærksom på, at den daglige konfrontation med død og lidelse hos andre, påvirker både plejepersonale og læger på ITA.
Formelle beslutningsveje
Der findes ingen formelle beslutningsveje, der skal følges ved livets afslutning. I Europa og USA finder man såvel nationale som regionale forskelle på, hvilke personer, der er involveret i den slags beslutninger. Spændende fra et princip med total patient autonomi, som specielt praktiseres i USA, og hvor det er patientens eller dennes stedfortræder, der suverænt beslutter hvilke behandlinger, der vælges fra, og nogle gange også hvilke der vælges til. I den anden ende af spektret ses total paternalisme, hvor lægerne suverænt afgør om behandlingen skal indstilles eller ej. De fleste lande ligger dog midt imellem, hvor man hyppigst i samråd med patienten selv og/eller familien beslutter behandlingsgrænse (side 43) eller behandlingsophør.
Der er tre interessegrupper omkring denne beslutning.
Patienten
Patientens autonomi er central, når der skal træffes beslutning om, hvorvidt en behandling skal påbegyndes eller pågående behandling skal afbrydes. Dette sker enten ved, at patienten har givet sin holdning til kende gennem et livstestamente eller under indlæggelsen eller gennem samtale med familien.
Det er desværre sjældent, at man kender patientens holdning, da de færreste danskere har lavet et livstestamente eller diskuteret disse forhold med deres nærmeste pårørende (side 44) detaljeret og på et kvalificeret grundlag. Patienten selv kan ikke give udtryk for sine holdninger, da hun ofte ikke er ved bevidsthed under et ITA forløb.
Familien (de nærmeste pårørende)
De nærmeste pårørende er dem der kender patienten bedst. Man kan dog ikke altid regne med, at der er overensstemmelse mellem det de pårørende opfatter som patientens ønske og det som patienten reelt ønsker sig. Pga. af den nære tilknytning til patienten, er pårørende ikke altid rationelle og deres følelser og tanker er ofte præget af akut krisereaktion, sorg og vrede. Patientplejen på ITA vil derfor også ofte omfatte pleje af de pårørendes behov.
De pårørende ønsker at blive hørt, forstået og informeret. Der er store forskelle i hvor vidt de pårørende vil være med til, at bestemme om behandlingen skal afsluttes eller ej. Man skal som behandler være meget bevidst om, at en sådan beslutning i sidste ende tages af lægen, for at undgå at de pårørende får skyldfølelser senere hen.
Behandlerteamet
Behandlerteamet skal være enigt om beslutningen. Dvs. at det bør være en seniorlæge med viden om intensiv terapi i samråd med stamafdelingens læger, som kender patienterne mere indgående, der afgør om det er meningsfuldt, at fortsætte eller starte yderligere behandling. Det vil være en fordel, at have uddannelsessøgende læger med i diskussionen i uddannelsesmæssig øjemed. Ud over dette bør den eller de sygeplejersker, der er tilknyttet patienten være med i diskussionen, da disse typisk kender patienten og de pårørende godt og jævnligt kommunikerer med dem.
Det vigtigste er, at der er enighed i behandlerteamet, om planen og at alle kan stå inde for beslutningen.
Eventuelle spørgsmål om organdonation eller obduktion skal bringes på banen på et passende tidspunkt og med den nødvendige indføling.
Det er vigtigt, at de involverede parter har mulighed, for at blive hørt, dvs. fået diskuteret evt. uoverensstemmelser internt i familien eller overfor behandlerteamet, men også at kunne få udtrykt deres følelser og bekymringer. Et andet vigtigt aspekt er, at de bliver informeret både mht. baggrunden for beslutningen, men også hvordan den rent praktisk vil blive gennemført. Det er derfor vigtigt, at behandlerteamet har drøftet disse ting i forvejen og er enige således at pårørende ikke får modstridende informationer.
Det er nødvendigt at vurdere om de pårørende har behov for krisehjælp. Post traumatisk stress symptomer er påvist hos cirka halvdelen af pårørende til døende intensivpatienter (34).
Praktisk gennemførsel
”Døden er en realitet. Øget information og øget forståelse kan gøre realiteten nemmere at acceptere og lettere at affinde sig med”. Bjørn Ibsen.
Når patient, pårørende og behandlerteamet har afklaret det fremtidige behandlingsniveau, kan man begynde at udføre beslutningen efter at alle lægefaglige beslutninger og samtaler med pårørende er dokumenteret i journalen.
I praksis vil der oftest være tale om en af følgende to beslutninger:
Behandlingsgrænse (withholding therapy)
(side 43). Aktuelt terapi niveau
Det aktuelle terapiniveau opretholdes, men det skønnes at nye terapier ikke er kurative og derfor ikke bør startes, eller en igangværende terapi ikke intensiveres.
Det er nødvendigt at specificere hvilke terapiformer, der ikke bør startes/intensiveres. Det er vigtigt her løbende at vurdere beslutningen i forhold til den kliniske situation mhp. forbedring eller forværring.
Eksempelvis vil det være nærmest umuligt at forsøge genoplivning af en svært septisk patient, men når/hvis den septiske episode er overstået, bør behandlingsgrænsen ”Ingen genoplivning ved
hjertestop” selvfølgelig ophæves igen.
- Behandlingen er udsigtsløs og terapien indstilles (withdrawing treatment). Fokus skifter her fra aktiv terapi til palliation (side 43).
Patienten bør tilbydes eneværelse, hvor han/hun kan være omgivet af familien. Al monitorering bør som hovedregel være slukket, om end det kan overvejes at bibeholde en monitorering der ikke distraherer (f. eks. pulsoxymetri eller EKG der fjernregistreres på en overvågningsmonitor et andet sted). Familien bør kunne tilbydes overnatningsfaciliteter såvel ved siden af patienten i afdelingen som udenfor intensiv afdelingen.
Det primære formål er at holde patienten fri for smerte, dyspnø, angst og andet ubehag. Hvordan behandlingen indstilles er afhængig af patienttype.
Vågne patienter bør typisk tages med på råd og tilbydes liberal smerteterapi og evt. sedation hvis dette ønskes. Ved bevidstløse patienter skal man være opmærksom på, at disse er sufficient smertedækket, og patienterne bør ikke være relakseret.
I praksis er der ofte tale om bevidstløse patienter i respirator. Man vil bibeholde analogo-sedation og seponere inotropika, ernæring og overgå til atmosfærisk luft. Såfremt patienten er ved bevidsthed, skal patientens autonome og habile tilkendegivelser vedrørende den palliative behandling naturligvis respekteres såfremt det overhovedet er muligt.
Hvis man vælger at ekstubere patienten, skal man være opmærksom på, at der kan forekomme respirationsforsøg, der kan være ubehagelige for pårørende at være vidne til. I et hollandsk arbejde er der en glimrende vejledning til at undgå mange af problemerne ved ekstubation i forbindelse med ophør af terapi (35).
Arbejdsmiljø
I litteraturen er der relativt lidt fokus på, hvordan læger og sygeplejersker håndterer arbejdet på Intensive afdelinger. Det er dog kendt, at professionelle personer, der beskæftiger sig med traumatiserede og svært syge personer kan rammes af udbrændthed og sekundær traumatisering. Dvs. en tilstand hvor man f. eks. ikke længere kan vise medfølelse for sine patienter og deres pårørende, eller udvikle angst, ensomhed og tab af kontrol. For at undgå disse tilstande er det vigtigt, at der på afdelingen er et godt arbejdsmiljø, hvor der er plads til at diskutere fælles, traumatiske oplevelser.
Debriefing af alvorlige hændelser eller forløb er også en mulighed, hvor de involverede parter får lov til at fremlægge deres tanker og følelser vedrørende forløbet. Ved alvorlige forløb kan krisepsykologi overvejes.
I 2008 er det for første gang undersøgt, hvorledes aftrapning af terapi påvirker de efterladte. Når det drejede sig om afslutning efter længerevarende intensive forløb gav en trinvis længerevarende (op til 1- 2 døgn) aftrapning større tilfredshed hos de efterladte, og ekstubation som led i aftrapningen foretrak de fleste også. Ekstubation var så typisk den sidste behandling der blev afsluttet inden døden (36)
Behandlingsloft – behandlingsgrænse
Intensiv medicinsk terapi til kritisk syge patienter kan i art og omfang ofte differentieres. Derfor bør beslutningen om at påbegynde, eller fortsætte en allerede iværksat, intensiv medicinsk diagnostik og terapi ikke opfattes som værende en definitiv ”alt eller intet” beslutning. Præmisserne for behandlingen, og dermed indikationen for medicinsk intensiv terapi, vil ofte ændre sig over tid. Ved overvejelser om at vedtage et ”behandlingsloft” forstås beslutningen om at differentiere eller begrænse videre undersøgelse eller behandling, enten helt (behandlingsophør) eller delvist (behandlingsloft). Konsekvenserne hos kritisk syge patienter af at undlade behandling, at beslutte at differentiere et behandlingsniveau eller at afslutte en behandling er selvsagt alvorlige og oftest potentielt fatale. Overvejelser og beslutninger af den karakter funderes på fundamentale medicinsk etiske principper.
I følge Henrik R. Wulff (37) er der tre overordnede etiske grundprincipper der bør være vejledende for sundhedsvæsenets behandling af patienter: Det samaritanske princip: Pligten til at afhjælpe lidelse og tidlig død forårsaget af sygdom. Autonomiprincippet: Pligten til at respektere den enkeltes autonomi. Retfærdighedsprincippet: Pligten til at tilstræbe en retfærdig fordeling af de forhåndenværende ressourcer. Denne inddeling og prioritering afspejler europæisk, og måske især nordisk, medicinsk-etisk prioritering og afviger i nogen grad fra angelsaksisk opfattelse og prioritering af medicinsk etiske grundbegreber (37). Afvigelsen gælder især vægten og prioriteringen af de forskellige betydninger af begrebet autonomi. Her glider opfattelsen af begrebet autonomi fra en negativ rettighed der beskytter personen, til en positiv rettighed eller krav (38). Dette indebærer et skred mod individualitetsetikken, og med mindre vægt på kollektivitetsetikken (39). Denne tendens mærkes også herhjemme.
Formålet med intensiv terapi af kritisk syge patienter er at søge at optimere forudsætningerne for, at patienterne kan genvinde præmorbid sundhedstilstand og fortsætte med et liv og en livskvalitet, som patienten selv kan acceptere (40). Tilstandens ”behandlingsbarhed” og patientens forventede
fremtidige livskvalitet er nøgleord, når den samlede ”nytte”(læs livskvalitet) skal søges afvejet, og skal ses i forhold til de risici, ubehag og lidelser, der kan være forbundet med intensiv terapi. Det er vanskeligt at afgøre, hvornår en patientbehandling resulterer i en meningsfuld overlevelse for patienten. Eller omvendt, hvornår en behandling skal anses for at være udsigts- og meningsløs, og ikke længere er ønskværdig, indiceret eller acceptabel for patienten.
For næsten alle dødsfalds vedkommende, som foregår på danske intensive afdelinger, indgår overvejelser om at begrænse eller stoppe intensiv medicinsk terapi til kritisk syge patienter (41). Flere undersøgelser beskriver stor national og regional variation i håndtering af disse problemstillinger (41 – 43). Tilsvarende bekræfter hovedparten af læger på intensive afdelinger at have deltaget i sådanne overvejelser (44). Ud fra en etisk synsvinkel er der, når der er tale om manglende behandlingseffekt eller udsigtsløs behandling, ikke nogen forskel på at undlade behandling af syge patienter (eng.: withholding), at beslutte at differentiere eller begrænse et behandlingsniveau (behandlingsloft) eller på at afslutte en behandling (eng.: withdrawing) (40, 41, 44).
Princippet om medbestemmelse (autonomi) er oftest vanskeligt at opfylde, idet de færreste kritisk syge patienter kan anses for at være kommunikations- eller beslutningskompetente (45). Kun en minoritet af patienterne har forlods afgivet skriftligt ”livstestamente” eller andet skriftligt eller mundtligt vidnesbyrd om ønsker i tilfælde af kritisk sygdom. Det betyder i praksis, at der i den kliniske beslutningsproces ofte indgår et ”paternalistisk” skøn over, hvad der anses for at være det bedste for patienten. Der er demonstreret stor variation i beslutningsprocesserne vedrørende behandlingsundladelse, behandlingsdifferentiering og behandlingsophør af kritisk syge patienter samt i den praktiske håndtering heraf (46).
Det primære mål for behandlingen af den akut kritisk syge patient vil være at redde patienten gennem den akutte sygdomsepisode, for derved at sikre patienten overlevelse og et efterfølgende godt og værdigt liv. Derfor vil der oftest i starten være behov for tid til f.eks. at få overblik over diagnose- og behandlingsmuligheder, at fremskaffe kendskab til patientens præmorbide status og behandlingsønsker, samt til at etablere kontakt med pårørende.
Overvejelser om begrænsning eller reduktion i diagnostik- og behandlingsniveau for den kritisk syge patient kan forekomme i enhver fase af sygdomsforløbet, men vil oftest vise sig aktuelle i takt med at yderligere oplysninger om patienter med fremskredne invaliderende kroniske sygdomme fremskaffes. Også hos præmorbidt raske patienter med et aggressivt og komplikationsfyldt, eventuelt langvarigt, kritisk sygdomsforløb kan overvejelserne være aktuelle.
For at tage stilling til om, og i givet fald hvornår og hvordan, behandlingen skal differentieres, skal behandleren have viden om patientens præmorbide tilstand omfattende bl.a. konkurrerende sygdomme og aktuelle funktionsniveau, aktuelle sygdoms forventede forløb, samt patientens og
pårørendes ønsker og syn på livskvalitet, idet flere undersøgelser har vist uoverensstemmelse mellem lægers og patienters bedømmelse af livskvalitet (47).
Patientens og pårørendes ønsker og syn på livsforlængende behandling (side 42) skal også afklares. Livstestamenteregistret bruges sjældent (48) og er nok oftest af meget begrænset værdi i disse situationer (49) – om end det må pointeres at sundhedspersonalet juridisk er forpligtet til at kontakte registeret, hvis man behandler en patient, som er i en af de situationer, som omtales i livstestamentet.
Det diagnostiske udredningsprogram for den kritisk syge patient skal planlægges og udføres så det medvirker til at behandleren har det bedst mulige beslutningsgrundlag. Både for beslutninger angående bestræbelserne på at helbrede patienten, men også for eventuelle beslutninger om begrænsninger i diagnostik og behandling. Patienten bør ikke udsættes for undersøgelser som på forhånd vides ikke at ville få behandlingsmæssige konsekvenser.
Patientens egne, eller de pårørendes, ønsker kan aktualisere overvejelserne. Patientens autonomi skal respekteres. Behandleren skal i disse tilfælde dels sikre tilstedeværelsen af beslutningshabilitet hos patienten, dels sikre at overvejelserne er baseret på et realistisk kendskab til sygdommen og dens muligheder for behandling og palliation (side 43).
Faglig diskussion og beslutning om differentiering eller begrænsning i diagnostik- og behandlingsniveau for den kritisk syge patient bør træffes ved fokuserede særkonferencer med deltagelse af alle involverede parter. Ofte vil drøftelserne være fortløbende over en periode, afspejlende udviklingen i patientens tilstand, patientens respons på behandlingen, om de opstillede behandlingsmål kan opnås
og de eventuelle tilstødende komplikationer. De lægelige konferencebeslutninger om behandlingsbegrænsning, sammen med deres præmisser og eventuelle forbehold, journalføres. Dels af hensyn til den almindelige lægelige dokumentationsforpligtelse, dels således at kendskabet til beslutningen og præmisserne også kendes af det personale, der ikke var til stede ved konferencebeslutningen. Beslutning om behandlingsbegrænsning behøver ikke at være absolut og definitiv. Hvis der indtræder afgørende ændringer i patientens tilstand, og dermed i præmisserne for beslutningen, kan ny konferencedrøftelse være påkrævet.
Idet de pårørende til patienten ofte vil kunne bidrage med patientens og egne holdninger til behandlingsniveau og livskvalitet, kan der argumenteres både for og imod pårørendes deltagelse i sådanne konferencer.
Parallelt med drøftelserne i faglige fora bør der altid foregå en tæt dialog med pårørende og, hvis muligt, patienten. Der skal løbende grundigt informeres om behandlingen og om patientens respons på behandlingen. Realistiske forventninger til behandlingen justeres løbende og drøftes med patient og pårørende. Samtykke og accept indhentes løbende i forløbet. Indhold af samtaler og aftaler med
patient og pårørende journalføres. Det skal sikres at konsekvenserne af at beslutte et ”behandlingsloft” for diagnostik og behandling af patienten, forstås af patient, hvis muligt, og pårørende. Pårørende skal forsikres om at, såfremt det viser sig at behandling i det hele taget er udsigtsløs, vil fokus ændre sig fra kurativ behandling til palliation (50) og at alle former for lidelse og stress hos patienten vil blive behandlet (51).
Pårørende på Intensiv
Samspillet med – og relationerne til – de pårørende skal selvfølgelig altid være et integreret element i enhver behandling af en given patient. Men som omtalt tidligere spiller de pårørende ofte en større rolle end i andre sygdomsforløb, fordi den intensive patient som oftest er inhabil. Og hertil kommer at de pårørendes holdning nogle gange indgår, når beslutninger om EOL skal tages – i hvert fald når det drejer sig om børn, hvor hovedreglen både i Danmark (Sundhedsloven) og i udlandet (52) er; ved terapi af børn skal forældrene involveres i alle beslutninger.
Grundlaget for et godt samarbejde med familien grundlægges allerede ved den første samtale, hvis man overholder nogle simple regler omkring kommunikation, og giver nogle simple råd til de pårørende.
Flere af nedenstående råd kan med fordel indarbejdes i en pjece, som udleveres til de pårørende ved indlæggelsen.
- Alle samtaler bør finde sted i et uforstyrret velindrettet rum, hvor alle kan sidde, og hvor man har afsat den nødvendige tid
- Det burde ikke være nødvendigt at anføre, men alle personsøgere/telefoner skal være slukket eller passes af andre mens samtalen foregår. Det er manglende respekt for situationen, hvis en samtale om kritisk sygdom / død afbrydes, og sådanne afbrydelser kan ende i voldsomme frustrationer for patient og pårørende (53).
- Inden samtalen indledes skal alle medlemmer af behandler teamet præsentere sig selv, og de pårørendes tilhørsforhold til patienten skal afdækkes.
- Mange familier har behov for at behandlerne kender patienten som den person han/hun var inden den aktuelle sygdoms-episode. Det vil derfor ofte blive opfattet meget positivt, hvis behandlerteamet beder familien om i korte træk at beskrive/fortælle om patienten. ”Fortæl lidt om ham – for vi kender ham jo slet ikke”.
- Ved den 1. samtale bør det forklares, at plejepersonale kommunikerer lige så forskelligt som andre ”Bliv ikke forvirret hvis du synes du får forskellige oplysninger. Behandler-teamet er altid enige om hovedtrækkene i forløbet, men de vælger måske deres ord forskelligt”. Ideelt set bør familien vælge nogle få fagpersoner som de primært får overordnede informationer fra, på denne måde minimeres evt. forvirring.
- Pårørende skal informeres i det omfang det er muligt, og for at tage hensyn til deres mulighed for at forstå og stille spørgsmål, skal alle medicinske fagudtryk oversættes til dansk. Man kan med fordel ”oversætte” de kliniske variable til klart sprog: ”Normalt er der 21 % ilt i luften, patienten får i øjeblikket 80 % – altså 4 gange normalen”. ”Pulsen er normalt omkring 80, patientens puls er 140 – altså næsten dobbelt hastighed”
- Gør det klart allerede ved 1. samtale, at intensive forløb ikke altid kan forudsiges. Pointer at intensive forløb kan være langvarige, umulige at forudsige, og tilstanden kan med timers mellemrum svinge mellem stabil og uhyre kritisk.
- Det er faktisk kun en fordel, hvis man er ærlig omkring denne usikkerhed. Herved undgår man at familien føler sig svigtet/snydt, hvis forløbet ender fatalt. Informationen bør gives med en balance mellem realisme og håb.
- Forklar at de fleste behandlinger på Intensiv er titreringer og afprøvninger af terapi og dosering, og at dette tager tid (Inotropi, respiratoraftrapning, ilttilførsel, antibiotika).
- Pointer at de fleste alarmer er falske – de er der blot som
- Hvis den kliniske udvikling forværres, så gør med det samme opmærksom på dette. Skal der senere tages EOL beslutninger, er disse meget nemmere for familien at forstå og acceptere, hvis de har nået at vænne sig til tanken.
- Hvis ubehagelige nyheder skal kommunikeres, så start altid med et varselsskud. F.eks: ”Det jeg siger nu vil gøre dig ked af det/shockere dig”. På denne måde når de pårørende at samle sig, og ultrakort berede sig på det næste du skal sige.
- Intensiv terapi er ikke som indkøb i et supermarked. Lad være med at nævne ECMO, respiratorbehandling, dialyse mv. hvis dette alligevel ikke er en option for den pågældende
- Forløbet er hyppigt meget belastende også for de pårørende, og det er vigtigt de giver sig selv lov til at forlade sygehuset i perioder for at ”lade batterierne op”. De pårørende skal også have kræfter til forløbet efter det intensive ophold. Her vil deres tilstedeværelse som regel være til større gavn for den syge.
- Specielt i situationer med børn er det vigtigt at evt. søskende ikke glemmes. ”Vi skal nok passe godt på dit syge barn, han/hun sanser ofte ikke fuldt ud din tilstedeværelse – til gengæld er de øvrige børn i familien lige så meget i krise som du er, og de sanser hvis du ikke tager dig af dem”. ”Koncentrer dig om at være til stede med tale og berøring af den syge. Prøv så vidt muligt at ignorere de forskellige monitorer – du vil alligevel ikke forstå de fleste af informationerne de viser”.
Vær aldrig bange for at indlede samtalen om den kritiske patient og det mulige fatale forløb. De fleste pårørende har allerede forstået og beredt sig på dette – selv om de måske ikke har turdet udtrykke det. Og vær aldrig bange for pausen i samtalen. Ofte overraskes man positivt over hvor klart de pårørende kan udtale sig, hvis de via pausen får ro og tid til at formulere sig.
Vær forberedt på konflikter
En amerikansk undersøgelse over 11 måneder dækkende 656 langtids-indlagte patienter på 7 intensive afdelinger viste, at der opstod konflikter ved 1/3 af indlæggelserne. Godt halvdelen af disse konflikter var mellem behandlere og familie, 30 % var internt i behandlergruppen og de sidste 13 % var internt i familierne. Hyppigste konfliktpunkt var behandlingsplanerne, men næst hyppigste årsag var dårlig kommunikation (54).
Hvor urimeligt det end lyder, bør man være forberedt på verbale angreb og urimeligheder fra de pårørende nogle gange. Det er lidt lettere at stå model til (og nødtvungent acceptere – men selvfølgelig kun indenfor en rimelig grænse), hvis man erkender at de fleste reaktioner udspringer af familiernes krise og magtesløshed, og egentlig ikke er rettet mod en selv som sundhedsperson, men mere er situationsbestemt.
Pas på ikke at blive involveret i tidligere familiefejder. Ikke alle familier er mønsterfamilier og akut sygdom kan udløse intense kampe og de særeste reaktioner i de berørte familier.
Hvis en konflikt trods alle gode intentioner går i hårdknude er det ledelsens ansvar at søge løsninger. I første omgang den lokale afsnitsledelse – men ultimativt sygehusledelsen.
Konflikthåndtering (side 50) uddybes senere.
Ovenstående er baseret på egne erfaringer, en pjece udarbejdet af personalet på Intensiv afdeling, Holbæk og inspiration fra foredraget ”How I deal with relatives” af Professor Ken Hillman, Liverpool Hospital, Sydney, Australien.
Lovgivning i forbindelse med undladelse af eller ophør med livsforlængende behandling
Lovgivningen har som udgangspunkt patientens informerede samtykke.
Denne vejledning inddrager mange etiske, organisatoriske, samfundsmæssige og kulturelle elementer til overvejelse. Det skal imidlertid fremhæves, at uanset hvorledes man som menneske vurderer disse overvejelsers betydning, så skal gældende lovgivning ubetinget overholdes. Loven kan man ikke tilpasse situationen eller se bort fra, selvom ens etiske eller andre overvejelser skulle tale imod lovens ord eller fortolkning.
Lovgivningen i Norden
I 2003 konkluderede den 5. internationale ICU konference i Brussel følgende: ”European legalisation is lacking. There is growing concern that medical practices might not be supported by the courts”.
I 2009 (med revision i 2013) udsendte Helsedirektoratet i Norge derfor: ”Beslutningsprocesser ved begrænsninger i livsforlængende behandling”
I 2011 udsendte Socialstyrelsen i Sverige: ”At yde eller ikke yde livsforlængende behandling”
I 2012 udsendte Sundhedsstyrelsen i Danmark: ”Vejledning om forudgående fravalg af livsforlængende behandling, herunder genoplivningsforsøg, og om afbrydelse af behandling”.
Og i 2014 kom så fra Sundhedsstyrelsen: ” Vejledning om fravalg af livsforlængende behandling, herunder genoplivningsforsøg, og om afbrydelse af behandling, udenfor sygehuse”, som bør kendes hvis man kører Lægebil.
Sundhedsstyrelsens 2 retningslinjer udmærker sig ved at være korte og præcise sammenlignet med den svenske og norske.
Her refereres hovedbudskaberne. I det 1. afsnit herunder skitseres de tilfælde hvor loven ikke gælder.
Øjeblikkeligt behandlingsbehov og manglende evne til samtykke
Hvis patienten er habil og der er tid til at informere og indhente et samtykke, skal man naturligvis gøre det. Hvis en habil patient protesterer mod en akut behandling, skal dette også respekteres. I forhold til de inhabile patienter (kan både være midlertidigt, varigt inhabile og børn under 15 år) gælder sundhedslovens § 19. I situationer, hvor øjeblikkelig behandling er påkrævet for patientens overlevelse, eller på længere sigt at forbedre patientens chance for at overleve, kan en sundhedsperson indlede eller fortsætte behandling uden samtykke fra patienten, forældrene eller nærmeste pårørende, jf.
Sundhedslovens § 19.
Den behandlingsansvarlige læges forpligtelser
1. Vurdering
Den behandlingsansvarlige læge skal konkret vurdere om der skal træffes en beslutning om at differentiere eller begrænse videre undersøgelser og behandling enten helt (behandlingsophør) eller delvist (behandlingsgrænse).
Vurderingen afhænger af patientens helbredstilstand (uafvendeligt døende patient, vegetativ, ikke uafvendeligt døende men behandling står ikke mål med lidelserne).
2. Undersøgelse og behandlingsmål
Der skal så tidligt som muligt ved indlæggelsen udarbejdes en undersøgelses- og behandlingsplan for patienten. Den skal løbende evalueres.
Lægen kan i den konkrete situation beslutte at påbegynde behandling i en periode for at se effekten. Lægen skal sætte en grænse for, hvor længe denne behandling skal fortsætte, hvis patientens samlede situation ikke bliver forbedret.
Lægen kan også beslutte at fravælge genoplivningsforsøg ved hjertestop, mens al øvrig behandling fortsat opretholdes.
Patienten skal informeres, jf. punkt 5.
3. Beslutningskompetencen
Det er den behandlingsansvarlige læge, der har beslutningskompetencen og det endelige ansvar for en beslutning om fravalg af livsforlængende behandling, herunder genoplivningsforsøg.
Lægen skal medinddrage patienten i behandlingsovervejelserne. Lægen skal sørge for, at patienten får mulighed for at tilkendegive sine ønsker og værdier. Det er især vigtigt, når det drejer sig om patienter, hvor der kan opstå behov for livsreddende behandling og forud for risikofyldte indgreb hos alvorligt syge patienter. Der er ikke tale om, at patienten skal give et informeret samtykke.
En patient kan ikke stille krav om, at lægen skal påbegynde en bestemt behandling, f.eks. fordi behandlingen vurderes at være udsigtsløs.
De øvrige sundhedspersoner, der er involverede i patientens behandling, skal så vidt muligt inddrages med deres viden og vurderinger i overvejelserne om det behandlingsniveau, der fastlægges.
Hvis patienten er varigt inhabil, skal oplysninger i et eventuelt livstestamente indgå i vurderingen af og beslutningen om behandling af patienten.
Også nærmeste pårørendes viden og vurderinger kan være et vigtigt element i beslutningsgrundlaget.
4. Aktuel beslutning
Den lægelige beslutning skal til enhver tid være aktuel. En beslutning om behandling eller fravalg skal løbende evalueres.
5. Patienten skal informeres om fravalg af behandlingsmuligheder
Lægen skal fyldestgørende og hensynsfuldt informere patienten om den lægelige indikation og begrundelse for ikke at påbegynde livsforlængende behandling. Der kan f.eks. være tale om at afstå fra respiratorbehandling af en svært invalideret KOL – patient eller en patient med en inoperabel hjernetumor. Der kan også være tale om, at lægen ikke finder indikation for at iværksætte genoplivningsforsøg ved f.eks. hjertestop.
Hvis patienten ønsker det, skal de nærmeste pårørende informeres om patientens situation.
Det anses for manglende omhu og samvittighedsfuldhed, hvis lægen ikke lever op til sin informations- pligt. Det er vigtigt, at der bliver lyttet til patienten med forståelse, respekt og omsorg. Lægen skal tage patientens tilkendegivelser med i sin samlede vurdering af forsvarlige behandlingsmuligheder.
Det kan efter omstændighederne i den konkrete situation være tilstrækkeligt at fortælle patienten, at der ikke er yderligere behandlingsmuligheder.
5.1 Patientens ret til ikke at vide
Patienten kan imidlertid have et ønske om ikke at ville have information om sin helbredstilstand m.v. (»Retten til ikke at vide«).
Lægen skal undgå, at patienten får information, som han eller hun ikke ønsker at få.
Hvis patienten frabeder sig information, skal lægen informere om konsekvenserne af dette valg, herunder begrænsningerne i lægens mulighed for at inddrage patienten i beslutningen om behandling.
Hvis patienten utvetydigt tilkendegiver ikke at ønske information, skal lægen spørge om nærmeste pårørende så skal informeres.
Den habile patient
1. Patienten har ikke tilkendegivet behandlingsønsker.
Som udgangspunkt – hvis der ikke foreligger en aktuel tilkendegivelse fra patienten – skal genoplivningsforsøg m.v. iværksættes.
Dette gælder dog ikke i de situationer, hvor den behandlingsansvarlige læge har truffet beslutning om fravalg af behandling af patienten på grund af denne sygdom og patienten er informeret om dette.
2. Patientens afvisning af begyndelse af livsforlængende behandling mv.
En habil og uafvendeligt døende patient kan afvise behandling, der kun udskyder dødens indtræden. Det er en lægelig vurdering, hvorvidt en patient vurderes at være uafvendeligt døende.
Også den habile patient, der ikke er uafvendeligt døende, kan i en aktuel behandlingssituation på informeret grundlag om bl.a. sin sygdom, prognose, mulighederne for behandling og konsekvenserne af sin beslutning afvise påbegyndelse af behandling, herunder genoplivningsforsøg ved hjertestop, respiratorbehandling m.v.
Den behandlingsansvarlige læge skal sikre sig, at patienten har forstået informationen, og at patienten kan overskue konsekvenserne af sin beslutning.
Sundhedspersonalet er forpligtet til derefter at følge patientens beslutning. Det gælder også, hvis patienten efterfølgende bliver inhabil, f.eks. på grund af bevidstløshed.
Patientens tilkendegivelse gælder kun i det aktuelle behandlingsforløb (den aktuelle indlæggelse og/eller det aktuelle og samme sygdomsforløb).
Den varigt inhabile patient
1. Patienten er uafvendeligt døende.
Den behandlingsansvarlige læge kan undlade at påbegynde eller fortsætte en livsforlængende behandling. Det er en lægelig vurdering, hvorvidt en patient vurderes at være uafvendeligt døende.
2. Patienten er ikke uafvendeligt døende.
Lægen kan i den aktuelle situation beslutte, at der ikke skal påbegyndes livsforlængende behandling m.v., jf. afsnittet ovenfor ”Den behandlings-ansvarlige læges forpligtigelse”.
3. Livstestamente og andre tilkendegivelser.
Tilkendegivelser i et livstestamente, skal i den aktuelle behandlingssituation indgå i den lægelige beslutning om behandling af patienten. En patient kan dog ikke udøve sin selvbestemmelsesret ved på forhånd og for en i fremtiden tænkt situation fravælge en bestemt behandling, med mindre der er tale om et livstestamente.
4. Nærmeste pårørende til varigt inhabil patient.
Patientens nærmeste pårørende indgår på patientens vegne i beslutningsprocessen. Nærmeste pårørende skal have den nødvendige information for at forstå situationen.
Nærmeste pårørende kan ikke kræve, at patienten får en bestemt behandling. De har heller ikke kompetence til at fravælge livsforlængende behandling, f.eks. hjertestopbehandling eller ophør med insulinbehandling.
Det er den behandlingsansvarlige læge, der har beslutningskompetencen og det endelige ansvar for en beslutning om fravalg af livsforlængende behandling, herunder genoplivningsforsøg.
Specielt om børn og unge
1. Børn under 15 år.
For børn under 15 år, er det forældremyndighedens indehaver, der på barnets vegne skal informeres og inddrages i drøftelserne om fravalg af livsforlængende behandling m.v. af barnet. I det omfang den under 15årige patient forstår behandlingssituationen, skal denne informeres og inddrages.
Forældremyndighedens indehaver kan ikke kræve, at en under 15 årig patient får en bestemt behandling, og har heller ikke kompetence til at fravælge livsforlængende behandling, f.eks. hjertestopbehandling eller at beslutte at påbegyndt livsforlængende behandling skal afbrydes.
Har forældrene fælles forældremyndighed skal begge informeres.
2. 15 – 17 årige patienter.
Patienter, der er fyldt 15 år, skal informeres og inddrages i drøftelserne om fravalg af livsforlængende behandling m.v. Forældrene skal have samme information som den 15-17årige. Behandlingssituationen skal derfor drøftes mellem den 15-17årige, forældrene og den behandlingsansvarlige læge.
Afbrydelse af påbegyndt livsforlængende behandling
1. Patienten ønsker livsforlængende behandling fortsat.
Hos den habile patient kan en læge som hovedregel ikke kan afbryde en allerede påbegyndt livsforlængende behandling, hvis dette er imod patientens ønske. En læge kan derfor ikke uden videre og i strid med patientens ønske f.eks. afbryde respiratorbehandling eller ilt- eller væsketilførsel, selv om det med sikkerhed kan fastslås, at patienten under alle omstændigheder har kort levetid tilbage.
2. Patienten ønsker påbegyndt behandling afbrudt.
En habil og uafvendeligt døende patient kan på fyldestgørende informeret grundlag kræve en allerede påbegyndt behandling afbrudt, også selv om behandlingen er livsnødvendig.
Dette gælder i princippet også den patient, der ikke er uafvendeligt døende. Det gælder dog ikke, hvis afbrydelse af behandlingen vil føre til, at denne umiddelbart efter afgår ved døden. Dette vil efter omstændighederne kunne betragtes som drab efter begæring. En læge, der efterkommer et sådant ønske, vil derfor kunne ifalde strafansvar for overtrædelse af straffelovens § 239.
3. Afbrydelse af behandling i forudsigeligt forløb.
En sådan forudsigelig situation kan foreligge, hvis der f.eks. er tale om ophør med respiratorbehandling af en patient med amyotrofisk lateralsklerose (ALS), der selv har ønsket at blive respiratorbehandlet i en periode og har aftalt forløbet om hvornår respiratorbehandlingen skal ophøre. I en konkret sag har Sundhedsstyrelsen således udtalt: »Sundhedsstyrelsen forudsætter, at patienten i forbindelse med iværksættelse af respiratorbehandlingen og sin tilkendegivelse om, at respiratorbehandlingen skal ophøre på et bestemt stadium (af sygdomsforløbet), er blevet fyldestgørende informeret som grundlag for sin beslutning. Patientens tilkendegivelse – forud for iværksættelse af respiratorbehandlingen – om, at behandlingen skal ophøre på et bestemt stadium (af sygdomsforløbet) er en udøvelse af patientens selvbestemmelsesret. En sådan tilkendegivelse skal respekteres, også selv om dette medfører dødens indtræden.«
Journalføring
Forkortelser/»Koder« om ordinationen: »Ingen indikation for genoplivning ved hjertestop« kan kun bruges som supplement til det egentlige journalnotat om beslutningen.
Patientjournalen skal som minimum indeholde:
- Navnet på den behandlingsansvarlige læge,
- den aktuelle vurdering af patientens tilstand og grundlaget herfor (undersøgelses- og behandlingsplaner), herunder om en patient anses for at være uafvendeligt døende,
- den præcise angivelse af beslutning om fravalg af behandling og omfanget heraf (behandlingsophør eller behandlingsgrænse),
- oplysninger om samtaler med patienten/forældremyndighedens indehaver/nærmeste pårørende, herunder oplysninger om den information, der er givet og de pågældendes tilkendegivelser,
- oplysninger om løbende evaluering af trufne beslutninger,
- den aktuelle beslutning om at afbryde en påbegyndt behandling og begrundelse herfor,
- oplysninger om et eventuelt livstestamente og om,
- hvem der har rettet henvendelse til Livstestamenteregistret, hvornår og resultatet
Vejledning gældende udenfor sygehuse
Her gennemgås kort lighederne i forhold til reglerne på sygehuse, men også specielle forhold.
Uden for sygehusene i hjemmeplejen, på plejecentre og lignende, hvor der til daglig ikke er læger til stede, er mange borgere kronisk syge, helbredsmæssigt stærkt svækkede, alvorligt syge eller døende. For en stor del af disse er eller bliver det derfor på et tidspunkt nødvendigt at få en afklaring af i hvilket omfang, at videre livsforlængende behandling skal iværksættes, fravælges eller afbrydes.
Lovgivningen er principielt ens, dvs. der er handlepligt i livstruende tilfælde for alt sundheds-fagligt personale, og kun læger har som hovedregel ret til at afbryde / undlade behandling.
Der gælder de samme regler og overvejelser for begrænsninger eller ophør af behandling som på sygehusene, og der gælder den samme informationspligt.
Heller ikke udenfor sygehusene kan patienten kræve en specifik behandling, men også her gælder at en læge ikke kan afbryde en allerede iværksat livsforlængende behandling mod borgerens ønske.
Patienterne har de samme rettigheder mht. at frasige sig behandling og frasige sig information.
Udenfor sygehusene, er borgerens praktiserende læge som udgangspunkt behandlingsansvarlig mht. om der iværksættes eller afbrydes livsforlængende behandling i eget hjem, på plejecenter m.v. Dette gælder dog ikke ved en akut lægelig vurdering, eller hvis en anden læge, som aktuelt har borgeren i behandling, ud fra de konkrete omstændigheder, er nærmere til at foretage denne vurdering.
Forudgående fravalg af genoplivningsforsøg forudsætter, at den behandlingsansvarlige læge har information om væsentlige ændringer i borgerens helbredstilstand. Det sygeplejefaglige personale skal derfor løbende observere den enkelte borger og ud fra de konkrete omstændigheder tage kontakt til den behandlingsansvarlige læge, når det er fagligt relevant.
Som udgangspunkt kan lægen kun fravælge livsforlængende behandling på baggrund af en aktuel og dækkende undersøgelse af borgeren. Hvis lægen i forvejen har et aktuelt kendskab til borgerens helbredsmæssige situation, er det ikke påkrævet, at lægen foretager en ny undersøgelse
Sygehuslæger bør bemærke følgende: Hvis der under indlæggelse på sygehus har været ordineret begrænsninger mht. livsforlængende behandling, skal epikrisen til borgerens praktiserende læge tilkendegive en aktuel vurdering af, om borgerens samlede situation fortsat giver grundlag for at opretholde beslutningen truffet under indlæggelsen. Den behandlingsansvarlige læge skal inddrage dette i sin vurdering af evt. fravalg af livsforlængende behandling efter udskrivelsen.
Ved udskrivelse fra sygehus til hospice er der almindeligvis ikke indikation for, at den behandlingsansvarlige læge foretager en fornyet vurdering
Specielt om beslutningers aktualitet.
Lægens beslutning skal til enhver tid være aktuel. Omfanget og frekvensen af evalueringen er en konkret vurdering af den enkelte borgers udsigter til bedring og mulighederne for behandling.
Det er således lægen, som konkret vurderer, hvornår en beslutning om eksempelvis at fravælge genoplivningsforsøg ved hjertestop skal revurderes. Er der tale om en kronisk tilstand, der blot forværres uden nogen udsigt til bedring, vil beslutningen også medicinsk være aktuel, selvom der er gået en vis tid fra lægens journalføring af beslutningen.
Arbejdsgruppens bemærkninger til denne lovgivning
For den anæstesiologisk-intensive medicinske vurderings vedkommende, drejer det sig om to forhold, der hænger ubrydeligt sammen: Det Sundhedsfaglige indhold og de dertil knyttede juridiske og etiske forpligtelser.
Det vil sædvanligvis6 være anæstesiologen der informerer om de anæstesiologiske behandlings- muligheder og intentioner. Denne information skal gives så patienten er i stand til at give ikke blot samtykke, men et informeret samtykke7 . Det er oftest således, at risikoestimering, og viden om den risiko for komplikationer eller død som patienten udsættes for, er etableret i et samarbejde mellem det kirurgiske og det anæstesiologisk-intensive medicinske speciale. Patienten skal informeres om dette.
6 Undtagelser herfra er naturligvis de rutinemæssige informationer om perioperativer problemstillinger som alene vedrører det kirurgiske speciale, typisk situationer hvor den anæstesiologiske ydelse ikke forventes at frembyde særlige selvstændige risici eller problemer.
7 Det beskrives senere i herværende vejledning hvad der dels juridisk og dels etisk forstås ved et informeret samtykke og hvilke fordringer begge stiller til den behandlende læge.
Et afgørende spørgsmål i intensiv behandlingssammenhæng er om der ved at starte en behandling, kan opnås et sundhedsgode (side 40) for patienten. Kan der det, skal behandling startes.
Der vil dog ofte være usikkerhed om hvorvidt en given behandling nytter? I den situation bør behandlingen forsøges i en periode for at afklare om den ønskede effekt opnås, også i forhold til eventuelle bivirkninger. Man bør altid journalføre, hvor længe behandling skal forsøges og informere patienten om dette. Ellers kan man juridisk stå i en situation hvor en påbegyndt livsforlængende behandling anses for udsigtsløs, men patienten kan nægte lægen at afslutte den.
Nogle patient-forløb kan indeholde både en faglig og en etisk dimension. For eksempel kan spørgsmål om patientens alder, handikap, konkurrerende lidelser m.m. spille en rolle for, hvilke sundhedsfaglige beslutninger der skal tages.
Spørgsmålet er relevant, fordi der efter arbejdsgruppens opfattelse, erfaringsmæssigt kan være en tilbøjelighed til at tillægge disse parametre en betydning der ikke er fagligt eller etisk belæg for.
Lovgivningsmæssigt er der ikke i Danmark noget der tilkendegiver, at disse parametre skal tillægges en selvstændig betydning. F.eks. er det etisk og legalt forsvarligt at bestemme, at ”denne uafvendeligt døende gamle mand” er det udsigtsløs at behandle, med den begrundelse at han netop er uafvendeligt døende, men ikke med den begrundelse at han er gammel!
Lovgivningen anfører entydigt at behandling kan ophøre hos en uafvendeligt døende patient, men af Sundhedsstyrelsens vejledning fra 2012 fremgår det, at det ikke er muligt at definere i hvilke situationer og indenfor hvilke tidsrammer en patient er uafvendeligt døende. Bemærk dog, at Sundhedsstyrelsen alligevel anfører, at der er tale om en forventet (sandsynlig) livslængde på dage til uger, såfremt der er tale om en relation til indholdet af et livstestamente.
Ved genindlæggelse af kronisk syge patienter på sygehuset er et tilbagevendende spørgsmål, om tidligere beslutning om behandlingsgrænse fortsat er gældende? Det er arbejdsgruppens opfattelse, at med vejledningen af 2014 om beslutningers aktualitet, så kan en tidligere begrænsning fortsat være gældende, hvis patienten indlægges for samme kroniske, fremadskridende sygdom, hvor spontan bedring ikke kan forventes (eksempelvis terminal cancer eller terminal KOL).
Vejledning om praksis vedrørende etablering af en beslutning om undladelse af behandling eller ophør med behandling8
Spørgsmålet om undladelse af behandling eller ophør med igangværende behandling kan principielt bringes på bane af alle involverede. Afgørende er naturligvis patientens tarv og juridiske selvbestemmelse hvor dette er en mulighed. Men når spørgsmålet er rejst, anbefales det, at der anvendes en formaliseret procedure for etablering af de beslutninger der træffes, således at beslutningerne og de overvejelser der ligger til grund kan reproduceres og revurderes på et hvilket som helst tidspunkt.
Herunder beskrives et forslag til skabelon for denne procedure. Med denne vejledning sikres det, at alle relevante forhold der bør overvejes medinddraget og, at den vægtning de forskellige elementer gives i en konkret situation fastholdes.
Identifikation af interessenter
- Patientidentifikation og identifikation af eventuelle surrogatbeslutningstager, (side 44) – svarende til de der efter lovgivningen kan give stedfortrædende samtykke (typisk nærmeste pårørende, side 46). Det noteres hvis patienten har identificeret familiemedlemmer som skal varetage patientens interesser i tilfælde af patientens manglende evne (midlertidigt eller varigt) til at deltage i drøftelse og Det skal dog understreges, at selv om værge eller nærmeste pårørende ikke fra lovgivning er tillagt kompetence for så vidt angår midlertidigt inhabile, kan det være oplysende at vide hvem patienten har særlig tillid til eller som efter patientens mening kender patienten bedre end andre.
Dette er spørgsmål der burde stilles i forbindelse med en hvilken som helst hospitalsindlæggelse, ikke mindst i forbindelse med behandlinger eller procedurer der kan være forbundet med risiko for, at patienten ikke selv kan tage vare på sin selvbestemmelsesret.
- Identifikation af behandlingsansvarlige læge(r) og sygeplejerske(r).
Undersøgelse, bedømmelse og journalføring af følgende forhold
- Det sundhedsfaglige forhold og omstændigheder.
- Hvad er de sundhedsfaglige grunde til at spørgsmålet er bragt op? [Er patienten uafvendeligt døende? Er der tale om uhelbredelighed (visse stadier af f. eks. cancersygdomme). Er der kendte eller formodede tidshorisonter for overlevelse? Er den nuværende behandling eller tilstand forbundet med lidelser – og er der gjort det man kan for at lindre disse? Kan der forventes lidelser i den nære eller fjernere fremtid? Vil overlevelse være forbundet med varige handicaps? Andre relevante sundhedsfaglige forhold?]
8 Afsnittet er inspireret af det arbejde der blev lavet i Lægeforeningens og Dansk Sygeplejeråds regi vedrørende forslag til etablering af forsøgsordning med klinisk etiske komitéer i Danmark, herunder notat udarbejdet af professor Uffe Juul Jensen, Institut for filosofi og idéhistorie, Århus Universitet.
- Er patienten i lyset af de sundhedsfaglige forhold det rigtige sted? Skal patienten være på en højere specialiseret enhed? Er der eksperter der kan bidrage til at patientens tilstand bedres?
- Hvem har bragt spørgsmålet på bane og hvilken placering har vedkommende i forhold til patienten [jf.. identifikation af interessenter ovenfor]?
- Hvad er det for sundhedsfaglige forhold vedkommende har bragt på bane? Er det forhold, der er relevante for spørgsmålet om undladelse eller ophør med behandling?
- I hvilken kontekst er det pågældende forhold bragt på bane – er der sket ændringer i patientens tilstand og hvilke? Er der sket revurderinger af den kliniske praksis? Er der stillet spørgsmål ved behandlingen som enten ikke er eller ikke kan besvares? Er alle relevante oplysninger tilstede?
- Patientens handleevner og patientens egne perspektiver og værdier. Hvorledes var patientens handleevner før aktuelle tilstand? Var patienten livsduelig og tilfreds med sit liv som det var i sundhedsfaglig henseende? Havde patienten sygdomme eller symptomer, der ikke kunne lindres? Har vi kendskab til patientens forventninger til fremtiden? Har patienten tegnet et livstestamente eller på anden måde givet sig til kende om de emner, livstestamentet omhandler? Ved vi noget om særlige ønsker fra patientens side mht. kortsigtede begivenheder [Det kan være familiebegivenheder eller andet som patienten har udtryk ønske om at ”nå” inden han/hun døde]. Eller har/ havde patienten givet udtryk for at hun/han ikke ønskede at leve længere? – var der en begrundelse? – hvilken? Kender vi graden af patientens og evt. de pårørendes afklarethed i forhold til den nu eksisterende situation?
- Institutionelle forhold. Er fremtiden i eget hjem, hospice, eller anden institution og spiller det en rolle for patientens vurdering og ønsker?
- Er der blandt de pårørende enighed om de perspektiver der lægges frem. Hvis ikke – hvori består forskellene og mellem hvem er der uenighed. Er der nogle pårørende der har en særlig status i pårørendekredsen – og er denne status den samme som patienten ønskede [hvis patientens ønsker er kendte]
- Hvilke behandlingsmæssige muligheder er det der overvejes? Hvilke muligheder er der for konflikter mellem de forskellige interessenter? Er der eller er der ikke etablerede konflikter?
- Er der juridiske forhold der skal afklares? Habilitetsspørgsmålet – er det afklaret? [dels patientens – dels surrogatbeslutningstagernes (side 44); er der interessekonflikter?]
En afgrænsning (’diagnose9’) af det eller de etiske problemer/dilemmaer, der er på spil set fra de forskellige aktørers/interessenters standpunkter.
Dette punkt i vejledningen omfatter situationer hvor patientens eget perspektiv ikke kan formuleres af patienten pga. manglende habilitet. De etiske problemformuleringer vil derfor oftest formuleres af de sygeplejersker eller læger, der er involverede i behandlingen eller af pårørende. Nedenstående skabelon kan inspirere til at erindre om, hvilke forhold det kan være relevante at formulere oplysninger om:
9 Her skal det erindres at det at stille en diagnose i semantisk betydning er en ”tydning af tegn”. Det understreges, fordi det handler om at der i denne sammenhæng er en etisk forpligtelse til at forsøge at afdække om alle interessenters/aktørers bevæggrunde får mulighed for at komme frem, samt deres grunde til at mene det de mener. Ligesom det er nødvendigt at give mulighed for at søge efter at få klarlagt så mange forhold som muligt, for at kunne varetage patientens tarv – og samtidig sikre, at de involverede mener de har fået en ordentlig behandling.
- Belysning af hvilke værdier der er på
- Bemærk at værdier, når de skal formuleres af andre på andres vegne, skifter karakter på et afgørende punkt: De værdier, som det enkelte menneske formulerer respekteret for sig selv i lyset af vedkommendes autonomi, skal i sundhedsfaglig sammenhæng respekteres og alt andet lige efterleves af sundhedspersonalet. De værdier, som andre fastlægger som deres bevæggrunde for at mene, at en given handling i forhold til 3. part er den rette handlen, må have karakter af at være etiske værdier. Det drejer sig sædvanligvis om meget tunge værdier som værdien om selvbestemmelse (autonomi), værdien om retfærdighed, værdien om at gøre det gode for et andet menneske, værdien om ikke at skade andre Endeligt er der nogen der formulerer en værdi om menneskelivet som det umiddelbart værdifulde uanset dette livs muligheder for at leve et personligt liv. En sådan forestilling knytter ofte an til religiøse overbevisninger, som det er vigtigt at få relevant oplyst i disse situationer. I et perspektiv om ansvaret for den svage, er det hjælperens (lægen og andet sundhedspersonale) forestilling om at udøvelsen af dette ansvar er en etisk værdi, både for det enkelte menneske, lægen og samfundet.
- Aktørernes enighed eller uenighed om, hvad der er relevante etiske aspekter i Det er nødvendigt at få formuleret disse enigheder eller uenigheder
- Overvejelse om mulige alternative problemformuleringer. Man kan f. eks. være i den situation, at en behandling på intensiv afdeling er meget langvarig og trækker mange ressourcer af alle, ikke mindst plejepersonalet, som efterhånden frembyder tegn på stress i forhold til at behandle patienten. Dette kan komme til udtryk ved tilkendegivelser om udsigtsløshed, som måske ikke er sundhedsfagligt funderet. Det er i disse situationer overordentligt vigtigt at få formuleret, hvad der rent faktisk er det sundhedsfaglige indhold i forhold til den aktuelle situation – og håndtere eventuelle udbrændthedssymptomer hos personalet som et forhold, der skal dels forebygges dels ageres på.
- Er der en – evt. blot underforstået – institutionel praksis i forhold til den aktuelle problematik? Det kunne være en ”gældende” etisk standard eller guideline. De enkelte afdelinger bør etablere klare og entydige retningslinjer. Eksempelvis, en vejledning der formulerer standarder for palliativ sedation på baggrund af Sundhedsstyrelsens vejledning om medikamentel palliation (59) (side 43). En sådan vejledning har dels til formål at hjælpe til at efterleve gældende lovgivning, men er tillige med til at skabe tryghed i den kommunikative proces internt i afdelingen.
- Sammenligning og diskussion af konkrete eksempler i forhold til beslægtede
- Det kan være emner behandlet i litteraturen, temaer fra egen praksis og/eller reference til fagprofessionelle etiske eksemplarer.
- Enhver beslutning om undladelse af behandling eller ophør med behandling skal altid følges af en vurdering af behovet for lidelsesminimering eller lidelseselimination. Alle mennesker har krav på f. eks. at få smertelindring (Sundhedslovens § 25 stk.3). Samtidig er det vigtigt at understrege, at aktiv dødshjælp (side 42) er forbudt i Danmark, og at relevant smertebehandling og sedation intet har med netop aktiv dødshjælp at gøre. Der vil kunne opstå diskussioner i konkrete situationer, hvor patienten måske afgår ved døden hurtigere end forventet efter etablering af palliation (side 43) og Derfor er god kommunikation om mål og midler, såvel som en professionel anvendelse af de mulige medikamenter, afgørende for at forebygge misforståelser. Herværende vejledning skal ikke kommentere den altid løbende debat om aktiv dødshjælp, men blot understrege at den omtalte dobbelteffekt af smertestillende og sederende behandling ikke er enestående for smertelindring og palliation (side 43), men gældende for mange former for medicinsk praksis eller andre menneskelige aktiviteter.10
- Belysning af hvilke løsningsmuligheder, situationen byder. Det bør være naturligt, at der er en formulering af, hvilke praktiske muligheder der vil være for handling i forbindelse med
formulering, af hvilke problemer man synes at kunne identificere, etiske, juridiske og
praktiske. Således er det vigtigt at identificere, om der er kommunikative forhold som har bidraget til, at der er opstået etiske problemer eller er sket en utilsigtet forværring af de etiske problemer. Det vides, at der ofte er involveret kommunikative problemer, når der opstår uenigheder mellem såvel personale som mellem personale og pårørende (60).
- Forhandling og beslutning og mål med behandling: Når ovenstående er beskrevet skal det fastlægges, hvilke mål behandlingen stræber efter og hvilke midler der kan føre til målet. I kommunikationen er det vigtigt at sikre sig, at dialogen foregår på en anerkendende og så vidt mulig herredømmefri måde, og konstant erindrende at det handler om at varetage patientens tarv. Det kan kræve træning af det involverede personale og en intern plan i afdelingen for hvorledes disse færdigheder styrkes og vedligeholdes bør eksistere. Ligeledes skal det sikres, at der i afdelingen kan etableres mediering i tilfælde af konflikt mellem forskellige involverede professionelle eller konflikt med patienter (eller ’surrogat beslutningstagere’ – ved stedfortrædende samtykke). Medieringen kan indebære, at der indhentes hjælp fra andre, der ikke har været involveret i behandlingen. Det kan dreje sig om en nøgleperson i afdelingen eller optimalt eksterne personer f. eks. i en klinisk etisk komité. Den endelige beslutning og plan med mål for behandlingen skal omhyggeligt
journalføres med alle forudsætninger noteret (jf. ovenstående). Det skal tillige fremgå hvem der har deltaget i beslutningsprocessen ligesom behovet for yderligere samtaler noteres. Da det ofte er således, at beslutninger indeholder grader af usikkerhed, er det afgørende at kommunikere om, at alle behandlingsplaner og mål for behandlinger kan ændres, såfremt forudsætninger må ændre sig. Det indebærer, at der skal være rutiner for løbende evaluering af de beskrevne beslutninger, som en naturlig del af behandlingsplanernes gennemførelse.
Evaluering
Der skal være rutiner for løbende evaluering af de beslutninger, der er taget.
Evaluering bør finde sted i flere faser af beslutningsprocesserne. Dels en evaluering–i-processen, som har til formål at sikre, at man rent faktisk lever op til de forudsætninger, der var for
10 Her skal blot fremføres et par eksempler til illustration af problemets karakter: Blodfortyndende behandling gives mhp. at undgå blodpropper – men nogle patienter dør som følge af blødningskomplikationer; nogle mennesker flyver i flyvemaskiner for at komme fra et sted til et andet – men nogle gange falder maskinen ned. behandlingsbeslutninger. Eksempelvis kan nævnes: Er der andre relevante interesser (professionelle, institutionelle etc.), som ikke tilfredsstillende er blevet tilgodeset?
Dels en retrospektiv evaluering, som kan bidrage til kvalitetssikring at afdelingens evne til at håndtere disse opgaver. Eksempelvis: Var der løsningsmuligheder der blev overset? Levede behandlingen af patienten op til standarder for god praksis? Var beslutningsprocessen tilfredsstillende? Ville etiske
problemer, som opstod, kunne forebygges eller mindskes ved ændret institutionel ’policy’ eller ved ændringer af institutionelle rammer og vilkår eller i uddannelsen?
Begreber anvendt i vejledningen
Informeret samtykke: Begrebet om informeret samtykke er komplekst og indeholder dels en juridisk dels en etisk dimension. Ingen behandling må indledes eller fortsættes, uden at patienten er informeret og har givet udtrykkelig11 eller stiltiende samtykke til behandlingen, og herunder diagnostiske undersøgelser. Informationen skal gives på en hensynsfuld måde og tilpasses patientens individuelle forudsætninger, alder, modenhed og erfaringer. Den etiske dimension er udtryk for nogle af de fordringer der er mellem mennesker som kan være, men ikke nødvendigvis er, indfanget af lovgivningen. I forbindelse med netop informeret samtykke, er der fra Sundhedsstyrelsen en ganske omfattende vejledning, der efter beskriver de etiske fordringer på en ganske dækkende måde.
De etiske elementer i kravene til informeret samtykke kan skematisk fremstilles således i overskrifter:
- Kompetence hos patienten (herunder habilitetsspørgsmålet)
- Frivillighed
- Lødig Det betyder at patienten etisk set har krav på alle relevante informationer
- Anbefaling af plan. Her er det afgørende at bemærke at lægen ud fra en etisk vurdering nødvendigvis er forpligtet til at rådgive patienten ud fra lægens vurdering af det sagsforhold der fremstår gennem dialogen med patienten. Nogle patienter spørger naturligvis om lægens råd i valgsituationer – men ikke alle. Det er forpligtelsen, at denne rådgivning gives og gives således at begrundelsen for de givne råd forstås af
- Patienten forstår c – d!
- Beslutning for en plan.
Sundhedsgode: Et sundhedsgode i denne sammenhæng, er alle former for behandling der kan forventes at give en ønsket effekt og som fordres af patienten (eller dennes surrogatbeslutningstagere, (side 44)). Der er tale om såvel helbredende som lindrende behandling.
Udsigtsløs behandling (ofte i engelsk litteratur omtalt som ”futile treatment”): Begrebet om udsigtsløs behandling bør er et rent fagligt begreb. Det er udvalgets opfattelse, at anvendelsen i dag i klinisk praksis ikke bør være en mantra der skal retfærdiggøre en given lægefaglig beslutning. Begrebet er indgående debatteret i forbindelse med etablering af ”The Appleton Consensus” (61), hvor der fremhæves 4 principielle situationer til overvejelse:
- Behandlingen vil sandsynligvis ikke give den ønskede effekt
- Behandlingen giver den ønskede effekt, men de behandlende læger mener at resultatet ikke er acceptabelt (f. svære lemlæstelser, svære funktionstab eller svære smerter).
- Behandlingen giver den ønskede effekt, men det er sandsynligt at de fleste mennesker ikke vil acceptere disse konsekvenser.
11 Ifølge Sundhedslovens § 15, stk. 4, kan et samtykke være skriftligt eller mundtligt (udtrykkeligt) eller efter omsændighederne stiltiende.
- Behandlingen giver den ønskede effekt, også set med patientens øjne, men efter de behandlende lægers vurdering overgår lidelserne langt de sundhedsgoder der opnås.
Det er opfattelsen, at alene situation 1. i dag lever op til de krav man bør stille til behandlingsindsatsen i lyset af et informeret samtykke (side 40). Situationen beskrevet under punkterne 2.-4. er således alene relevante i forhold til situationer hvor der ikke kan indhentes informeret samtykke enten direkte fra patienten eller fra surrogatbeslutningstagere, eller hvor der er tale om at behandlingen vurderes som meningsløs.
De overvejelser, der altid må have forrang i forbindelse med anvendelsen af begrundelsen ”udsigtsløshed”, er således om det er erkendt og veletableret viden blandt de behandlende, at behandlingen ikke kan frembringe det ønskede sundhedsgode.
Meningsløs behandling: Hvor udsigtsløs behandling er et fagligt begreb, er begrebet meningsløs behandling et ikke tidligere særligt anvendt begreb i forbindelse med vurdering af behandlingsundladelse eller ophør med behandling. Det er semantisk let forståeligt, at en faglig udsigtsløs behandling tillige er meningsløs og, at det deraf følger, at man ikke skal gennemføre udsigtsløs behandling. Når en behandling i øvrigt må anses for meningsløs, kan det være fra 2 perspektiver: 1. Patientens perspektiv eller 2. Andre perspektiver end patientens. (hvor patientens vilje ikke kan fastlægges pga. inhabilitet eller er fastlagt gennem livstestamente)12
- Patientens perspektiv: Såfremt det er muligt at gennemføre en ikke-udsigtsløs behandling, så det efter faglige vurderinger kan bibringe patienten et sundhedsgode og patienten er beslutningskompetent, er det alene patienten der kan afgøre om behandlingen fra patients perspektiv alligevel er meningsløs. Eksempel: En 92 årig patient afviser faglig korrekt vurderet behov for amputation af begge underben (pga. gangræn). Begrundelse: ”jeg ønsker ikke at leve de sidste af mine mange år uden ben og afhængig af andre menneskers hjælp”. Begrundelsen er helt på linje med afsnittet om varige invaliderende lidelser som beskrevet i Sundhedsstyrelsens ”Vejledning om lægers forpligtelser i relation til indholdet af livstestamenter”, ligesom det er svarende til flere af de begrundelser der blev givet i forbindelse med etableringen af The Appleton Consensus (61) (se også udsigtsløs behandling). Den afgørende forskel er blot at det alene er patientens vurdering af om behandlingen giver mening. Det betyder igen, at kravene til opnåelse af det informerede samtykke – eller afvisning af samtykke, ud fra en såvel legal som etisk vurdering er afgørende for forholdet mellem den behandlende læge og
I det øjeblik patienten ikke er beslutningshabil, hvilket ofte er tilfældet med patienter på intensiv medicinsk terapi afdeling, hvor spørgsmålet om behandlingsophør kommer på tale, bliver det:
- Andre end patientens perspektiver, der skal medinddrage spørgsmålet om meningsløshed i deres overvejelser. Disse andre partshavere vil typisk være nærmeste familie og behandlende sundhedspersonale, men kan være andre surrogatbeslutningstagere. Vanskeligheden ligger nu i at ”sætte sig i patientens sted og nå frem til et var på, om den påtænkte behandling giver
12 Der erindres om, at en værge eller nærmeste pårørende er alene tillagt kompetence for så vidt angår varigt inhabile patienter
mening for patienten”. Det har vist sig at meget få patienter i Danmark har lavet livstestamente ligesom meget få læger kender og bruger lovgivningen og bruger livstestamenteregisteret. Det har fået Etisk Råd til at anbefale Sundhedsministeren at revidere lovgivningen (48) – som dog i et svar til Etisk Råd den 20. januar 2009 anfører, at ministeren ikke finder grundlag for at ændre livstestamenteordningen.
Patientens tarv: Er et centralt begreb i lægeløftet, der betyder at alene de lægelige handlinger der tjener patienten til nytte kan gennemføres. Begrebet er i lægeløftet (side 48) skrevet sammen med et andet hensyn, således at det fremstår med en samtidig fordring om at varetage samfundets tarv. Det betyder ikke at man, såfremt man måtte finde, at en given livreddende behandling på intensiv afdeling er omkostningsfyldt eller langvarig og dermed omkostningsfyldt, kan bruge dette som begrundelse for at undlade behandlingen. I en anden ressourcesituation, hvor intensiv-medicinsk behandling som sådan ikke er etableret (f. eks. ulande) kan vurderingen være en anden)
Aktiv dødshjælp: Eutanasi og aktiv dødshjælp er synonyme begreber og bruges i dag hovedsageligt i diskussionen om, hvilke handlinger, læger skal have lov til at udføre. Man kan definere eutanasi eller aktiv dødshjælp på følgende måde: Eutanasi består i, at en læge tager livet af en svært lidende og evt. døende patient, der anmoder lægen herom. Det er denne definition, som Det Etiske Råd har lagt til grund i deres stillingtagen til eutanasi i 2003. Udførelsen af eutanasi eller aktiv dødshjælp er forbudt i Danmark. Handlingen er strafbar efter Straffelovens § 239 om drab efter begæring. Om sprogbrugen eutanasi/dødshjælp kan læses på Etisk Råds hjemmeside.
Det samaritanske princip: Princippet har taget navn efter den bibelske fortælling om den barmhjertige fra Samaria, der hjalp en tilskadekommen jøde (efter at flere havde passeret den nødstedte uden at yde hjælp). (Lukas 10:30-36). Betydningen er tolket således, at medlidenhed er for alle og (bør) ydes af alle – også i praksis. Henrik Wulff udlægger det samaritanske princip som et flertydigt begreb der udmøntes på sundhedsvæsenet, gennem et andet bibelsk princip – Den gyldne regel: ”Som I vil, at mennesker skal gøre mod jer, således skal i også gøre mod dem!” (Lukas 6. 31). Flertydigheden i Den gyldne regel udlægger Henrik Wulff således, at der kan være tale om: 1. Et kontraktligt forhold der tjener alles interesser; 2. Et grundlæggende (universelt) princip som skal efterleves og 3. Et kristent traditionsbudskab om næstekærlighed uden egennytte (37).
Livsforlængende behandling: Begrebet anvendes oftest i den betydning, at den iværksatte behandling ikke er helbredende, men alene livsforlængende. Det ligger i sprogets trivielle natur, at såfremt en sygdom er dødelig og patienten helbredes, ja så er behandlingens livsforlængende, og kunne måske bedre betegnes som livreddende. Anvendelse af udsagnet livsforlængende behandling i herværende sammenhæng, refererer således til de situationer, hvor behandlingen formodes at kunne forlænge livet i en ikke altid nærmere bestemt periode (timer- dage – uger).
Begrebet er nyttigt, fordi det skal sammenstilles med de omkostninger som denne livsforlængende behandling kan have for patienten, og dermed indgå i vægtningen for eller mod etablering af den livsforlængende behandling – både i etisk og juridisk forstand.
Autonomi-begrebets forskellige betydninger: Man må være opmærksom på at begrebet har to sider. For det første den rent juridiske, hvor autonomi betyder selvbestemmelse. Derudover kan autonomi bestemmes som et moralsk/etisk begreb, der sammentænkt med et begreb om frihed som en mellemmenneskelig mulighed og ikke en egocentrisk ret, også forpligter det enkelte menneske til at inddrage andre forhold end egennyttige forhold, når autonomien fordres. Det, at autonomibegrebet på denne måde er lovbestemt handlingsanvisende, giver i herværende sammenhænge den juridiske forståelse af begrebet forrang for den moralsk/etiske forståelse, idet andet ville være at opfordre til muligheden for lovbrud. En nødvendig forudsætning for personlig autonomiudfoldelse er, at det pågældende menneske er fornufthabilt13 – dvs. ved sin forstands fulde brug og ikke påvirket af andre eller af medikamenter eller andre gifte.
Palliation: Efter Faglige retningslinjer for den palliative indsats. Omsorg for alvorligt syge og døende Sundhedsstyrelsen 1999 citeres: “Palliativ omsorg (care) er den totale aktive omsorg for patienter, hvis sygdom ikke responderer på kurativ behandling. Kontrol af smerter og andre symptomer og lindring af psykologiske, sociale og åndelige problemer er i højsædet. Målet med den palliative omsorg er opnåelse af den højst mulige livskvalitet for patienten og dennes familie. Mange aspekter af den palliative omsorg er også anvendelige i sygdomsforløbet i forbindelse med kræftbehandling. En opdateret version af anbefalingen fra 2011 kan findes på Sundhedsstyrelsens hjemmeside.
Palliativ omsorg:
- bekræfter livet og betragter døden som en naturlig proces
- hverken fremskynder eller udsætter døden
- lindrer smerte og andre symptomer
- integrerer omsorgens psykologiske og åndelige aspekter
- tilbyder støttefunktion for at hjælpe patienten til at leve så aktivt som muligt indtil døden
- tilbyder støttefunktion til familien under patientens sygdom og i sorgen over tabet” (WHO 1990).
Behandlingsundladelse: Begrebet gør det muligt at skelne mellem 2 situationer: Den situation hvor læger har startet en behandling og derefter stopper den pågældende behandling (se behandlingsophør) eller den situation, hvor det undlades at starte en given behandling (behandlingsundladelse). I praksis kan behandlingsundladelse være en vanskelig beslutning i lyset af lægegerningens prognostiske usikkerhed. Hvor denne usikkerhed giver anledning til tvivl om det er korrekt at undlade behandling har Povl Riis foreslået, at der kan skabes etisk symmetri mellem behandlingsundladelse og behandlingsophør, ved at behandle forsøgsvis i en periode for at se effekten
– hvis man samtidig med behandlingsstart sætter en grænse for – hvor længe man vil lade behandlingen fortsætte, hvis patientens tilstand ikke forbedres (62).
Behandlingsloft, behandlingsgrænse eller behandlingsdifferentiering: Der er i udvalget enighed om at begrebet om behandlingsloft er et uheldigt begreb. Uheldigt, fordi begrebet loft antyder at der er
13 Habil: som er fuldt ud egnet eller vel skikket til sin gerning; duelig; dygtig. (ordbog over det dansk sprog, www.ordnet.dk/ods). Her altså ”duelig” til at bruge sin fornuft. Ifølge Sundhedslovens § 15, stk. 4, kan et samtykke være skriftligt eller mundtligt (udtrykkeligt) eller efter omstændighederne stiltiende. behandlingstilbud, som ikke kan tilbydes fordi behandlingen som sådan støder mod et loft det ikke kan overskrides – det kunne være et økonomisk loft eller et andet loft der ikke relaterer sig alene til hvad der gavner patienten. Derfor foreslår arbejdsgruppen, at der i stedet for anvendelse af et begreb om behandlingsloft indarbejdes en tradition for at beskrive en grænse for behandling eller en differentiering mellem behandlinger, som naturligvis alene begrundes i netop de overvejelser der har patientens tarv som sit mål. Et eksempel på en behandlingsgrænse kunne være, at det er besluttet at prøve en behandling i en periode med henblik på at vurdere om en given behandling har effekt som fordret (se behandlingsundladelse) og giver patienten et sundhedsgode, eller at der er sat en grænse for eller differentieret mellem behandlinger gennem patientens autonome tilkendegivelse (det kunne være den patient der ikke ønsker en given behandling).
Surrogatbeslutning: Egentligt blot stedfortræder der træffer beslutning. I praksis betyder det at nærmeste pårørende skal give samtykke til behandling. Fra Sundhedsstyrelsens Tilsynstema 2006 Lægers viden om lov om patienters retsstilling (http://www.sst.dk/publ/Publ2006/
KOT/Tilsynstema/Laegers_viden_lov%20patienters_retsstilling.pdf) kan citeres: ”De pårørende bør imidlertid kun inddrages, såfremt patienten er indforstået med dette. Efter lov om patienters retsstilling skal en patient give samtykke til behandling, med mindre patienten varigt mangler evnen til at give informeret samtykke. I disse situationer kan de nærmeste pårørende give informeret samtykke til behandling. Skønner sundhedspersonalet, at de nærmeste pårørende forvalter samtykket på en måde, der åbenbart vil skade patienten eller behandlingsresultatet, kan sundhedspersonalet gennemføre behandlingen såfremt embedslægeinstitutionen giver sin tilslutning hertil. Er der etablere
værgeforanstaltninger, skal værgen samtykke til behandling”.
Den habile og den inhabile patient: Habilitet er på den ene side et juridisk begreb som betyder at det pågældende menneske har bevaret sin handleevne på en fornuftsbaseret måde. På den anden side er det en lægelig vurdering om patienten besidder sin habilitet. Jf.. Vejledning om information og samtykke og om videregivelse af helbredsoplysninger med videre. Det har således betydning for patientens og pårørendes rettigheder om vedkommende er habil eller inhabil. Det er også af afgørende betydning for pårørendes rettigheder om der er tale om midlertidig manglende habilitet eller varigt manglende habilitet, idet pårørende ikke på en midlertidigt inhabil patients vegne kan give samtykke til behandling i situationer, hvor der ikke er et øjeblikkeligt behandlingsbehov.
Den intensive patient: Der kan naturligvis ikke gives en fyldestgørende beskrivelse af, hvad der karakteriserer den intensive patient. Men i herværende sammenhæng vil der ofte være tale om et menneske der er bevidstløs, sederet, konfus, ikke nødvendigvis habil eller ikke kan kommunikere ordentligt pga. respiratorbehandling og hvor andre ofte må træffe beslutninger for patienten.
Pårørende/nærmeste pårørende: Nærmeste pårørende er, jf.. pkt.5.2 i Sundhedsstyrelsens VEJ nr. 10 409 af 20/12/2007 (Vejledningen er gældende for beboere på plejehjem, men der er ingen grund til at tro at Sundhedsstyrelsens vurdering af hvem der er nærmeste pårørende, når pågældende er indlagt på sygehus, skulle afvige herfra): ”Hvem der er nærmeste pårørende må afgøres i det konkrete forhold.
Det drejer sig først og fremmest om ægtefælle/samlever og slægtninge i lige linje. Fjernere slægtninge, søskende eller plejebørn kan efter omstændighederne også anses som nærmeste pårørende, navnlig i de tilfælde, hvor der ikke er en samlever, ægtefælle eller børn. Familieforholdet behøver ikke altid være det afgørende. Også en person, som beboeren er nært knyttet til, vil i det konkrete forhold kunne anses for nærmeste pårørende, f.eks. en nær ven eller en omsorgsperson, hvis der ikke er tvivl om, at vedkommende af beboeren opfattes som den nærmeste. Beboerens opfattelse af, hvem der er nærmeste pårørende, er af afgørende betydning. Det må i hvert enkelt tilfælde vurderes, hvem, beboeren selv ønsker, skal have beslutningskompetencen i behandlingsspørgsmål.” Hvis der er uenighed mellem de pårørende om hvorledes de skal forholde sig til behandlingen af deres slægtning bør man tilstræbe at der skabes grundlag for enighed ved mediering i eventuelle konflikter. Kan det ikke opnås, er ægtefælle/samlever og slægtninge i lige linje de nærmeste pårørende, med mindre patienten på habil og dokumenteret måde har ønsket anden surrogatbeslutningstager (side 44). Hvis f. eks. en patients to voksne børn er uenige, kan man sige, at der ikke foreligger en gyldig beslutning vedrørende behandling og dermed bliver patientens tarv måske ikke varetaget. Dette kan begrunde, at man inddrager embedslægen, hvilket i almindelighed bør overvejes såfremt de behandlingsansvarlige har tvivl om legale forhold vedrørende beslutninger om patientens behandling.
Dobbelteffektdoktrinen: Denne doktrin har været citeret specielt i debatten om smertebehandling, men den stammer tilbage fra overvejelser, som den katolske teolog og filosof Thomas Aquinas gjorde allerede i 1200-tallet. Betydningen er, at en enkelt handling kan have 2 modsatrettede effekter – en god eller ønsket og en skadelig eller ikke ønsket. Såfremt den skadelige virkning (den uønskede) indtræder, kan det forsvares ud fra en moralsk betragtning, så længe det var den gode virkning der var begrundelsen for handlingen. I tilfældet med morfin og smertebehandling er det således den analgetiske effekt der efterstræbes, og skulle patienten dø som følge af denne behandling, er det ikke moralsk forkasteligt. Principielt kan doktrinen anvendes på enhver medicinsk behandling, med kendte bivirkninger, når behandlingen etableres mhp. at opnå et sundhedsgode for patienten. (Anbefalet læsning: (2, side 206-211)
Lægeløftet
Efter at have aflagt offentlig prøve på mine i de medicinsk-kirurgiske fag erhvervede kundskaber, aflægger jeg herved det løfte, til hvis opfyldelse jeg end ydermere ved håndsrækning har forpligtet mig, at jeg ved mine forretninger som praktiserende læge stedse skal lade det være mig magtpåliggende, efter bedste skønnende at anvende mine kundskaber med flid og omhu til samfundets og mine medmenneskers gavn, at jeg stedse vil bære lige samvittighedsfuld omsorg for den fattige som for den rige uden persons anseelse, at jeg ikke ubeføjet vil åbenbare, hvad jeg i min egenskab af læge har erfaret, at jeg vil søge mine kundskaber fremdeles udvidede og i øvrigt gøre mig bekendt med og nøje efterleve de mig og mit fag vedkommende anordninger og bestemmelser.
Konflikthåndtering
(Inspiration også fra foredrag af Heidi Rosenqvist, erhvervspsykolog, www.rosenqvistconsult.dk)
Udrednings- og behandlingsforløb af kritisk syge patienter rummer ofte muligheder for forskellige former for misforståelser, uenigheder og konflikter mellem de forskellige involverede parter. Patient og pårørende vil ofte være chokerede over den akutte sygdom og bekymrede for mulighederne for helbredelse, på såvel kort som langt sigt. Indbyrdes i pleje- og behandlergruppen kan der forekomme forskellige oplevelser og erfaringer fra behandling af tidligere patienter, forskellig viden om og forventninger til effekten af behandlingen, samt forekomme individuelt forskellige syn på hvad livskvalitet er, og hvilke gener, bivirkninger og omkostninger man skal og bør acceptere. En amerikansk undersøgelse har vist, at konflikter på intensiv er meget hyppige og at konflikter hyppigst er mellem behandlere og pårørende (54).
Indledningsvis lidt grundlæggende teori omkring konfliktens natur. Konflikttrappen er en meget anvendt model til at anskueliggøre, hvordan en konflikt kan forløbe (figur 1 side 48). På første trin har vi en uoverensstemmelse omkring en bestemt sag, hvor vi har forskellige holdninger, interesser eller værdier. Hvis konflikten ikke løses på dette trin, er der en risiko for eskalering over i trin to, der er personificeringen. Den anden person eller gruppe i konflikten og ikke sagen bliver problemet og ord som aldrig og altid bliver hyppigt brugt. På trin 3 trækkes dårlige eksempler ind fra tidligere samarbejde.
Herfra optrappes konflikten videre op ad trappen. Al samtale opgives mellem parterne og andre personer inddrages i konflikten. Man sørger for at skaffe sig allierede og skabe fjendebilleder. Som konsekvens heraf kan hele afdelingen være involveret med risiko for dårligt arbejdsmiljø til følge. På figuren med konflikttrappen ses til højre handlemåder, der kan være med til at optrappe en konflikt og på venstre side handlemåder, der kan være med til at nedtrappe en konflikt (63, 64).
Konflikttrappen er eksempel på den dårlige konflikt/konflikthåndtering. Konflikter også være gode og bidrage til konstruktive ændringer. Overordnet kan siges, at hvis arbejdsforholdene generelt er gode og ressourcerne tilstrækkelige på afdelingen, kan konflikterne vise sig frugtbare, hvis afdelingen bruger ressourcer til at analysere og diskutere konflikterne. På den gode arbejdsplads anerkender man, at konflikter er en del af livet. Man fokuserer på, hvordan enighed opnås og tillægger den anden og en selv lige stor betydning i det kliniske arbejde med patienterne og derfor også i konfliktløsningen. Endelig skal det tillæres at tage de små konflikter i hverdagen, for at skabe et bedre og mere konstruktivt arbejdsmiljø. Til det konfliktforebyggende arbejde i afdelingen hører både interne diskussioner i afdelingen i de forskellige personalegrupper og tværfagligt mellem personalegrupperne, men også med alle samarbejdende personaler fra andre afdelinger og specialer(63, 65, 66).
Et eksempel på god håndtering af en lille samarbejdskonflikt på intensiv. På afdelingen ligger en 42-årig kvinde, der primært opereres akut for en salpingitis. Postoperativt septisk forløb. Efter nogle dage er patienten stabil, men med vedvarende febrilia og forhøjede infektionstal på trods af negative scanninger af abdomen. Da patienten er diagnostisk uafklaret, diskuteres hun med gynækologisk afdeling. Intensivisten og gynækologen undersøger patienten objektivt og diskuterer derefter
”bedside”, hvordan patienten skal udredes og behandles. Sygeplejersken bliver provokeret af, at der diskuteres ”hen over hovedet” på patienten. I stedet for vredt at udbryde: ”er det her noget der
absolut skal diskuteres foran patienten” siger hun til patienten ”lægerne diskuterer din situation og så snart de er blevet enige om den videre behandling af dig, forklare de det til dig”. I stedet for at bidrage til en yderligere anspændt situation, får sygeplejersken beroliget patienten. Senere taler sygeplejersken med intensivlægen og siger: ”Jeg synes, det var forkert at diskutere foran patienten, jeg tror, det gjorde hende utryg”. Lægen responderer positivt og giver udtryk for, at det vil hun tænke over næste gang, hun er i en lignende situation. Ved at tage denne konflikt op, opnår sygeplejersken at afslutte
konflikten, uden at den bliver til grobund for optrapning og videre sladder i kaffestuen, og der er mulighed for en bedre håndtering næste gang, der opstår en lignende situation. Det skal ligeledes bemærkes, at sygeplejersken bruger et ikke-agressivt sprog, dette er en god måde at kommunikerer på, når man skal løse konflikter. Sygeplejersken bliver på sin egen ”banehalvdel”, dvs. hun udtrykker udelukkende, hvad hun selv føler og tænker og tillægger ikke lægen motiver eller følelser. Lægen bliver ikke angrebet og bliver derved ikke provokeret til forsvar eller angreb (63,65).
Vi skal fokusere på at vores kerneinteresse er den samme, det bedst mulige for patienten. I servicefagene er der en tendens til, at vi glemmer vores målgruppe, patienterne, fordi vi i stedet
fokuserer på vores eget velbefindende, faglig udvikling eller uddannelsesmæssige mål (63). Omvendt er det afgørende for et fornuftigt arbejdsmiljø også i svære situationer at man kan handle i tryghed og en vis form for sikkerhed for, at det man foretager sig har opbakning i den organisation man fungerer i, og er baseret på bedst mulig evidens
Rent praktisk kan mange dårlige konflikter omkring patientbehandlingen på intensiv forbygges ved konferencer og godt informationsflow mellem de forskellige behandlere, plejepersonale, patient og pårørende. Ved uoverensstemmelse mellem forskellige behandlere kan man overveje at inddrage en anden afdeling eller en anden læge for at få en second opinion eller ekspertudtalelse.
Når en patient indlægges på intensiv afdeling, bør vi gøre os klart, hvad vi behandler, definere nogle klare behandlingsmål og beskrive hvilke forventninger vi har til at behandlingsmålene opnås. Desuden må vi gøre os klart hvor sikker/valid vores viden er på området og i hvor høj grad vores beslutninger baseres på faglig viden og hvor meget der basere sig på erfaring, fornemmelser og stemninger.
Det er ligeledes en god ide at inddrage ledelsen, hvis en konflikt ikke umiddelbart lader sig løse mellem de involverede parter. Først inddrages afsnitsledelsen så afdelingsledelsen og hvis dette ikke løser konflikten så hospitalsledelsen. Ved at inddrage afdelings- eller hospitalsledelsen får man konflikten ”løftet” ud af afdelingen. Ved uenighed omkring behandlingsniveau kan man som foreslået af Povl Riis forsøge at behandle i en kortere periode, hvis man samtidig med behandlingsstart sætter en grænse for, hvor længe man vil lade denne behandling fortsætte, og anfører dette i journalen (62).
Overordnet kan man have en politik på afdelingen omkring større beslutninger, såsom afslutning af behandling eller definition af behandlingsloft, at disse beslutninger tages på konferencer med deltagelse af alle involverede parter. Når disse konferencebeslutninger er taget, beskrives de nøje i journalen, sammen med deres præmisser. Dette vil lette forståelsen og accepten for de fagpersoner der ikke har været med til konferencen, men som skal effektuere beslutningerne og tage sig af patienten i det videre forløb. På konferencen ligeledes overveje og definere hvad der kan få os til at ændre behandlingsstrategi, så efterfølgende behandlere ikke er bundet til en bestemt behandling, hvis situationen ændrer sig. Det er vigtigt at have en god politik og kultur på afdelingen om at være loyal mod de konferencebeslutninger, der er taget, så der er konsensus omkring patientbehandlingen. En forudsætning for det er et informativt, åbent og diskuterende konferenceklima på afdelingen, både internt og med diverse samarbejdsparter. Hyppige konferencer, eller andre fora, med mulighed for diskussioner mellem forskellige kliniske specialer og personalegrupper, medvirker til at øge kendskabet til hinandens behandlingsmuligheder, og dermed reducere muligheder for misforståelser og konflikter.
Case:
En 89-årig kvinde indlægges på intensiv i septisk shock efter en abdominal operation med fund af fækal peritonitis. Tidligere i det væsentlige rask og med et godt funktionsniveau. Patienten har ægtefælle og 3 børn, der alle arbejder indenfor sundhedssystemet.
Efter 1 måned har patienten et monoorgansvigt i form af respiratorkrævende respirationsinsufficiens. Patienten meddeler vagthavende læge, at hun ikke længere ønsker aktiv behandling og er helt indforstået med, at dette formentlig medfører døden. Patienten fastholder næste dag sit ønske om behandlingsophør overfor stuegangsgående læge. Begge læger skønner at patienten er klar over konsekvensen af denne beslutning, og de skønner ikke at patienten er depressiv. Patientens ønske meddeles de pårørende, der bliver meget vrede, de synes ikke det er en beslutning deres mor normalt ville tage og de synes patienten er anderledes end hun plejer at være. Der involveres en psykiater, der efter at have talt med patienten og de pårørende, diagnosticerer patienten som svært depressiv med mulighed for tvangsbehandling.
Patienten sættes i behandling med antidepressiv medicin og respiratorbehandlingen fortsættes.
De pårørende har gennem hele forløbet en meget ensidig konversation med patienten og siger flere gange at patienten må kæmpe videre da de ikke kan leve videre uden hende. Ved en lægesamtale med de pårørende påpeger intensivlægen, at han synes de pårørende skal lytte til patienten da hun virker meget ensom. Dagen efter denne samtale sender de pårørende en fax til afdelingen hvor de meddeler at de ikke længere ønsker den pågældende læge involveret i behandlingen af deres hustru/mor.
Et par uger senere bliver stuegangsgående læge ringet op af en af de pårørende, der har gennemlæst patientens journal og er blevet opmærksom på at der er taget stilling til at patienten ikke skal genoplives ved hjertestop og ikke skal behandles med inotropika ved en fornyet septisk episode. De pårørende er uenige i denne beslutning og ønsker behandlingsloftet ophævet. Lægen anfører at de pårørendes mening vil blive taget med i overvejelserne men at det er en lægefaglig beslutning lægerne på intensiv tager i fællesskab. Den pårørende anfører at hun ikke kan se nogen form for læge fagligt argument for at etablere et behandlingsloft på hendes mor. Intensivisten tager problem stillingen op til middagskonference efter at have spurgt patienten om dennes mening. Patienten ønsker ikke at tage stilling hverken for eller imod
”Det kommer jo helt an på situationen”. Den eneste speciallæge der er til stede den pågældende dag, er lægen som de pårørende ikke ønsker involveret i patientens behandling. Det besluttes at ophæve behandlingsloftet selvom dette ikke skønnes at være i patientens bedste interesse.
En måned senere er patienten dekanyleret og har været i langsom bedring. En nat bliver patienten pludselig svært respiratorisk påvirket og bliver reintuberet. Over de næste par dage bliver patienten tiltagende dårlig og videre behandling skønnes udsigtsløs. Juridisk sekretariat involveres inden samtale med de pårørende omkring behandlingsophør. Juridisk sekretariat anfører, at patienten/pårørende har krav på behandling, men at de ikke kan bestemme hvilken behandling, der tilbydes.
Efter nogle dages respiratorbehandling er de pårørende indforstået med at aktiv behandling stoppes. Patienten dør efter tre måneders intensiv terapi.
Der er flere konflikter i denne case. Enkelte skal præciseres, men overvejelserne er ikke fuldstændige og det anbefales at gøre casen eller tilsvarende fortællinger til genstand for en drøftelse i en lokal læringsproces.
I starten af forløbet, er der uenighed om behandlingsophør og der indhentes en psykiater til at komme med en ekspert udtalelse eller second opinion. Hvilket i denne case skønnes hensigtsmæssigt, da de pårørende anfører, at patienten er anderledes end vanligt.
Senere i forløbet klager de pårørende over en af afdelingens læger, som de ikke ønsker involveret i
behandlingen af patienten. Denne konflikt mellem lægen og familien burde være blevet løst. Hvis dette ikke kunne løses internt i afdelingen burde man have inddraget afdelingsledelsen og om nødvendigt
hospitalsledelsen. Det kan ofte være en god ide at tage en konflikt ud af afdelingen ved at inddrage ledelsen. I denne case fravælger de pårørende en læge på baggrund af en konflikt.
Man kunne også forestille sig patienter eller pårørende der fravælger en læge pga. lægen som person f. eks. på grund af at lægens etniske herkomst. I den situation kan man overveje at få patienten behandlet et andet sted for at beskytte og bakke den pågældende læge op.
Endelig er lægerne i afdelingen og de pårørende uenige om, hvilket behandlingsniveau, der skal tilbydes patienten. Her er det vigtigt at klarlægge præcis, hvad uoverensstemmelsen egentlig drejer sig om og her kan man igen enten inddrage ledelsen eller en second opinion. Endelig kan man som tidligere anført forsøgsvis behandle patienten i en kortere periode, og hvis patientens totale situation ikke forbedres da ophøre med aktiv behandling (62).
Figur: Konflikttrappe
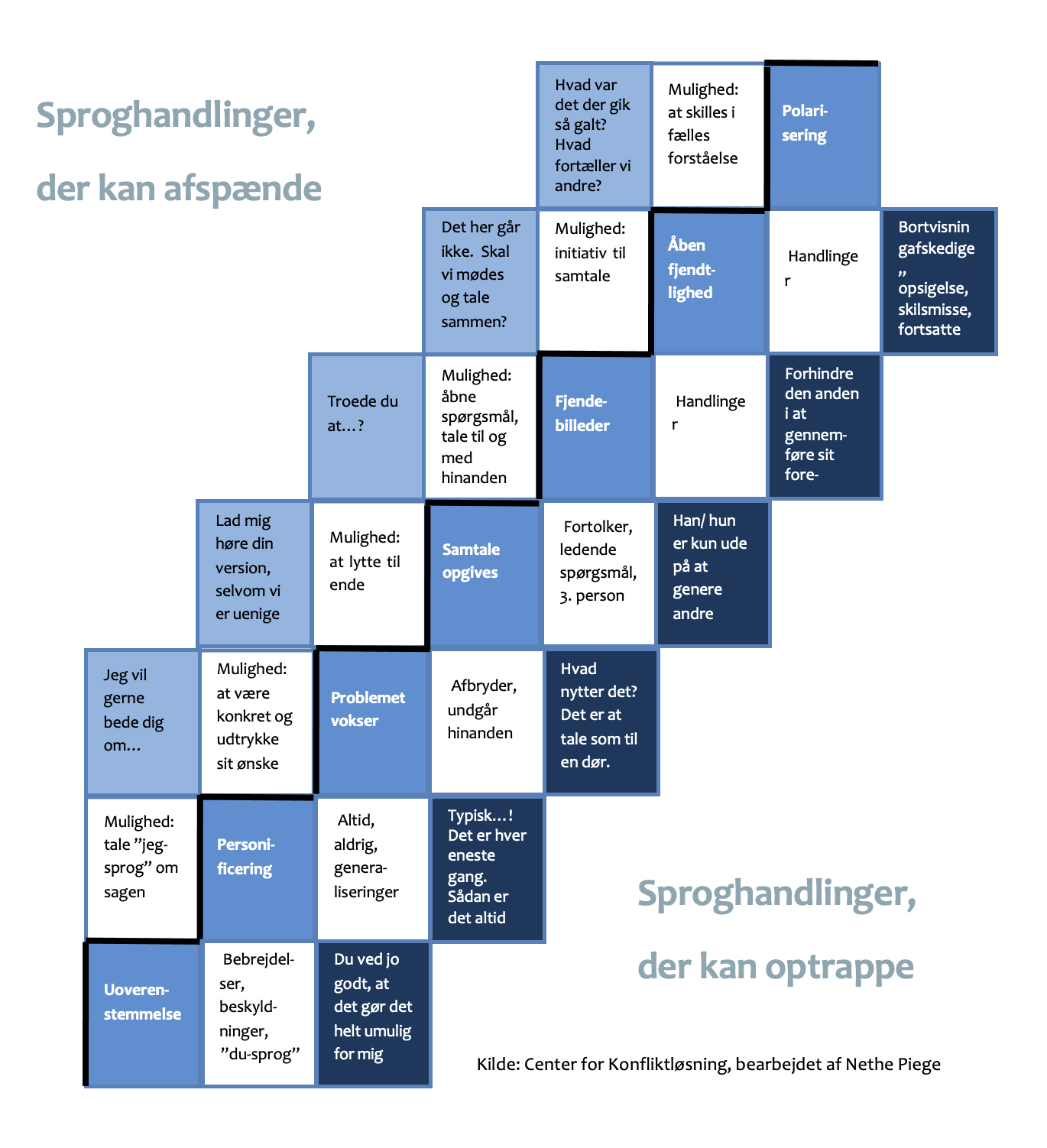
Kilde: Center for Konfliktløsning, bearbejdet af Nethe Piege
Faktaboks 1: Potentielle konfliktparter og –temaer:
| Patient – læge: | Patienten frabeder sig behandling (mod lægens råd) |
| Patienten ønsker (fortsat) behandling (mod lægens tilbud) | |
| Patient – pårørende – læge: | + / – behandlingsønske |
| + / – behandlingsindikation og behandlingsmulighed | |
| + / – behandlingsbegrænsning (-loft) | |
| + / -behandlingsstop | |
| Behandlergruppen: | + / – behandlingsindikation og behandlingsmulighed |
| + / – behandlingsbegrænsning (-loft) | |
| + / -behandlingsstop |
Faktaboks 2: Elementer af konfliktforebyggelse i konkrete kliniske situationer:
|
Informer patient og pårørende hyppigt, reelt og realistisk, startende så tidligt i forløbet som muligt. |
| Vær opmærksom på forhold der hindrer ligeværdig kommunikation og udvekslen af information mellem på den ene side patient og pårørende, og personale og behandler på den anden side. |
| Konferer hyppigt, og gensidigt forpligtende, med involveret personale, herunder alle involverede lægelige specialer. |
|
Definer hvad der behandles, samt realistiske mål og delmål for behandlingen og dens varighed. |
| Overvej hvilke kriterier der kan nødvendiggøre ændring af målsætning og strategi for behandlingen, herunder overvejelser om evt. behandlingsloft og behandlingsophør. |
|
Informer om og begrund evt. behandlingsloft og behandlingsophør. |
| Undgå at demonstrere interne uenigheder og uoverensstemmelser i pleje- og behandlerteamet overfor patient og pårørende. |
Faktaboks 3: Temaer i klinisk beslutningstagen ved kritisk sygdom:
| Kan ”gevindsten” (i levetid, i livskvalitet) ved en given behandling sættes i forhold til ”bivirknings-profilen” (lidelse under behandlingen, efterfølgende handicaps)? |
|
Kendes og accepteres patientens og pårørendes ønsker og opfattelse om behandlingsønske og livskvalitet? |
| Findes der relevant og valid viden om behandlingens gevinst og bivirkninger for den givne patient og den givne kliniske situation? |
|
I hvor høj grad baseres beslutningen på f.eks. erfaring, intuition og personalets opfattelse af livskvalitet? |
Etiske spørgsmål ved organdonation
Behandlingen af en potentiel organdonor udgør et specielt etisk problem, idet fokus nu vender sig fra patienten, som enten er hjernedød eller har en sygdom, hvor hjernedød er nær forestående, mod de potentielle modtagere af organerne (67, 68).
Der påhviler intensivlægerne et specielt ansvar for i deres kommunikation med de pårørende, at give dem den bedst mulige information, således at de kan træffe et valg i den følelsesmæssige svære situation. Samfundet har udtalt kraftigt ønske om en øgning i antallet af donorer. En lille del af de potentielle donorer har tilmeldt sig donorregisteret. Arbejdsgruppen er ikke bekendt med tilfælde, hvor familien har sagt nej til donation, hvor der samtidig har været en positiv tilkendegivelse fra donor i donorregisteret. Alligevel har denne situation været diskuteret ivrigt i offentligheden. Hvis diskussionen opstår, hvad gør man så? Arbejdsgruppen har svært ved at forestille sig, at man kører donor bort mens pårørende gør modstand. Eller at man må tilkalde politiet for at fjerne de pårørende, så donor kan køre til operation. Omvendt vil der være patienter, hvis liv kan blive reddet ved en donation, så hvad der er etisk mest korrekt, er et kompliceret spørgsmål.
Da det er velkendt, at holdningen til organdonation varierer blandt sundhedspersonale, bør afdelingerne have diskuteret dette problem og det er en ledelsesmæssig opgave at sikre, at samtaler omkring donation varetages af personale med en positiv holdning.
Følgende sygehistorie illustrere et andet dilemma.
Man kan diskutere, om man ikke under alle omstændigheder skal starte en behandling, indtil man har en billeddiagnostisk undersøgelse, der bekræfter den alvorlige tilstand eller om man skal undlade at indlede behandling. Igen skal man huske på, at en potentiel donation kan redde flere menneskers liv.
Det behandlende personale bør således altid vurdere en potentiel donor, som en mulighed for at redde andre menneskers liv.
Spørgsmålet er, om man skal være mere aktiv overfor patienter generelt, for eksempel ved at overveje følgende muligheder:
- Skal alle patienter spørges om deres holdning til organdonation i forbindelse med behandlinger på sygehus?
- Skal alle, der skal igennem specielle operationer eks. neurokirurgiske indgreb, spørges?
Der er ingen tvivl om, at et sådan krav vil være grænseoverskridende for personalet. Om det også vil være det for patienterne, er det afgørende spørgsmål.
Anbefalet læsning
Kristensen K.: Sundhedsjura- Patienters retsstilling, sundhedspersonens ansvar, myndigheders tilsyn. Gads Forlag; 1. udgave, 1. oplag 2005.
Basic ethical principles in European bioethics and biolaw, vol. 1 : autonomy, dignity, integrity and vulnerability: report to the European Commission of the BIOMED-II Project. – Barcelona
Centre for Ethics and Law ; Institut Borja de Bioètica, 2000.
Principles of Biomedical Ethics. Tom L. Beauchamp, James F. Childress. 4th. Edition Oxford University Press 2004.
Juul Jensen, Uffe: Moralsk Ansvar og Menneskesyn. 2. udgave. 1 oplag. 1995. København, Munksgaard, Beauchamp & Childress. Principles of Biomedical Ethichs. Oxford University Press 1994.
Imm. Kant. Grundlæggelse af moralens metafysik. Hans Reitzels forlag. 1996.
Henrik Jørgensen: Autonomi og bioetik. ph.d. afhandling, Institut for Filosofi, Århus universitet 1997 (eget forlag).
MK.Skadborg. Autonomi – den nye guddom? I: Etiske spørgsmål i medicinen. FADL´ s forlag 2005. (red) MK.Skadborg, Torben E Andreassen, Kamma Bertelsen.
J.S.Mill. On Liberty. 1859. Library of The Future (cd-rom) [findes på dansk med titlen: Om Friheden]. Morten Dige. Principlistiske problemer. I sats. Nordic Journal of Philosophy. Vol 1, no. 1. P.67-92.
Pilosophia Press. 2000.
Mark S. Komrad. A defense of medical paternalism: Maximising patients´ autonomy. J Med Ethics, 1983,9,38-44.
H.Bekker et al. Informed decision making: an annotated bibliography and systematic review. Health Technol Assess 1999;3(1):1-156.
Withholding and Withdrawing Life-prolonging treament. Guidance for decision makin. British Medical Associaltion. BMJ Books 1999. London.
Managing death in the Intensaive Care Unit. The Transition from Cure to Comfort. Ed. J Randall Curtis, Gordon D. Rubenfeld. Oxford University Press 2001.
Etiske spørgsmål i medicinen. MK.Skadborg, Torben E. Andreasen, Kamme Bertelsen. FADLs Forlag . 1. udgave 2005.
Referencer
- Bülow HH, Sprung CL, Baras M, Carmel S, Svantesson M, Benbenishty J, Maia PA, Beishuizen A, Cohen S, Nalos D. Are religion and religiosity important to end-of-life decisions and patient autonomy in the ICU? The Ethicatt Intensive Care Med 2012;38:1126-1133.
- statistikbanken.dk/statbank5a/default.asp?w=1024
- Braun UK, Ford ME, Beyth RJ, McCullough LB. The physician’s professional role in end-of-life decision- making: voices of racially and ethnically diverse physicians. Patient Educ 2010;80:3-9.
- Yaguchi A, Truog RD, Curtis JR, Luce JM, Levy MM, Melot C, Vincent JL. International differences in end-of-life attitudes in the intensive care unit: results of a Arch Int Med 2005;165:1970-1975.
- Sprung CL, Maia P, Bülow HH, Ricou B, Armaginidis A, Baras M, Wennberg E, Reinhart K, Cohen SL, Fries DR, Nakos G, Thijs LG. The Ethicus Study Group. The Impact of religion on End-of-Life Decisions in European Intensive Care Intensive Care Med. 2007;33:1732-1739.
- H Paul F, Rattray J. Short- and long-term impact of critical illness on relatives: literature Review. J Adv 2008;62:276-292.
- American Academy of Family Physicians. Position and policies: ethics, core principles for end-of-life care, principle 5 (2000, 2002). Accessed online January 26th, 2015, at: http://www.aafp.org
- Engelhardt HT, Iltis End-Of-Life: the traditional Christian view. Lancet 2005:366;1045-1049.
- Romain M, Sprung CL. Approaches to patients and families with strong religious beliefs regarding end-of-life Curr Opin Crit Care. 2014;20:668-672.
- Klessig The effect of values and culture on life-support decisions. West J Med. 1992;157:316-322.
- Sarafis P, Tsounis A, Malliarou M, Lahana E.Disclosing the truth: a dilemma between instilling hope and respecting patient autonomy in everyday clinical Glob J Health Sci. 2013 20;6:128-137.
- Phua J, Joynt GM, Nishimura M et al; for the ACME Study Investigators and the Asian Critical Care Clinical trials Group. Withholding and withdrawal of life-sustaining treatments in intensive care units in JAMA Intern Med (published online January 12, 2015).
- Li B. Clinical review: Ethics and end-of-life care for critically ill patients in China. Crit Care 2013;17:244-
- Ouanes I, Stambouli N, Dachraoui F et al. Pattern of end-of-life decisions in two Tunesian intensive care units: the role of culture and intensivists’ ICM 2012;38:710-17.
- Aldawood AS, Alsultan M, Arabi YM et al. End-of-life practices in a tertiary intensive care unit in Saudi Anaesth Intensive Care 2012;40:137-41.
- Makino J, Fujitani S, Twohig B et al. End-of-life considerations in the ICU in japan; ethical and legal Journal of Intensive Care 2014;2:9-15.
- Bülow HH, Sprung CL, Reinhart K, Prayag S, Du B, Armaginidis A, Abroug F, Levy MM. The world’s major religions’ point of view on end-of-life decisions in the intensive care unit. Intensive Care Med 2008;34:423-430.
- H.S. et al: Cross-cultural Similarities and Differences in Attitudes About Advance Care Planning; J. Gen. Intern. Med. 2002;17: 48-57.
- Perkins HS, Cortez JD and Hazuda HP. Advance care planning: does patient gender make a difference? Am J Med 2004;327:25-32.
- Pauls M, Hutchinson R. Bioethics for clinicians: 28. Protestant bioethics. CMAJ 2002;166:339-43 Evangelium Vitae 25th of March 1995. vatican.va
- Markwell .: End-of-life: a catholic Lancet 2005; 366:1132-1135.
- Ebrahim AFH. The living will (Wasiyat Al-Hayy): A study of it’s legality in the light of Islamic Med Law 2000;19:147-160.
- Sachedina End-of-life: the Islamic view. Lancet. 2005; 366:774-779.
- Keown End of life: the Buddhist view. Lancet 2005; 366:952-955.
- Desai Medical ethics in India. J Med Phil 1988;13:231-255.
- Firth End-Of-Life: a Hindu view. Lancet 2005;366:682-686.
- Coward H, Sidhu Bioethics for clinicians. Hinduism and Sikhism CMAJ 2000;163:1167-1170.
- Kinzbrunner Jewish medical ethics and end-of-life care.J Palliat Med. 2004;7:558-573.
- Pérez Ferrer A. Jehovah’s Witnesses refusal of blood: religious, legal and ethical aspects and considerations for anesthetic management. Rev Esp Anestesiol 2006;53:31-41.
- Niebrój LT. The influence of religious beliefs on health care: between medical futility and refusal of treatment. J Physiol Pharmacol. 2006;57; 4:241-9.
- Kornai J, Eggleston K. Choice and solidarity: the health sector in Eastern Europe and proposals for Int J Health Care Finance Econ. 2001;1:59-84.
- Searight HR and Gafford ”It’s like playing with your destiny”: Bosnian immigrants’ views of advance directives and end-of-life decision-making. J Immigr Health. 2005;7:195-203.
- Cohen SL, Sprung CL, Sjokvist P, Lippert A, et al and The Ethicus Study Group. Communication of end of life decisions in European intensive care units. Intensive Care 2005;31:1215-21.
- Paul FH, Rattray J. Short- and long-term impact of critical illness on relatives: literature Review. J Adv 2008 May;62(3):276-92.
- Kompanje E, Van der Hoven B, Bakker J. Anticipation of distress after discontinuation of mechanical ventilation in the ICU at the end of life Intensive Care Med 2008;34:1593-99.
- Gerstel E, Engelberg RA, Koepsell T, Curtis JR. Duration of withdrawal of life support in the intensive care unit, and association with family satisfaction. Am J Resp Crit Care Med 2008;798-804.
- Wulff HR. Den samaritanske pligt. Det etiske grundlag for det danske sundhedsvæsen. udg. København: Munksgaard 1995.
- Rossel Autonomien og dens grænser. Ugeskr Læger 2004;166:2330-33.
- Riis Behovet for nye begreber. Ugeskr Læger 2004;166:2330-34.
- Lundberg Intensivvårdsetik i Larsson A, Rubertsson S. Intensivvård. Liber 2005.
- Beslutninger om behandlingsniveau på intensive afdelinger i Europa. Bülow HH, Lippert A, Sprung C, Cohen SL, Sjøkvist P et al. Ugeskr Læger 2005;167:1522-25.
- End-of-life decisions: a cohort study of the withdrawal of all active treatment in intensive care units in the United Intensive Care Med 2005;31:823-31.
- Ethical issues in intensive care – a survey among Scandinavian intensivists. Acta Anaesthesiol Scand 2005;49:1092-1100.
- Way J, Back AL, Curtis JR. Withdrawing life support and resolution of conflict with families. BMJ 2002;325:1342-45.
- Giacomini M, Cook D, DeJean D, Shaw R, Gedge E. Decision tools for life support: A review and policy CCM 2006;34:864-70.
- Balling NH. Ordination ”Ingen genoplivningsforsøg ved hjertestop” – etiske og juridiske Ugeskr Læger 2007;169:1202-04.
- Balling NH, Gjersøe P.Ordination ”Ingen geoplivningsforsøg ved hjertestop”.En spørgeskemaundersøgelse. Ugeskr Læger 2007;169:1205-08.
- Etisk Råd er kritisk over for Etisk Råd. Ugeskr Læger 2008;170:69.
- Ballin NH. Ordination ”Ingen genoplivningsforsøg ved hjertestop” – etiske og juridiske overvejelser. Ugeskr Læger 2007;169:1202-04.
- Bülow H-H. Etiske overvejelser ved afslutning af intensiv terapi. Ugeskr Læger 2004;166:2352-56.
- Troug RD, Campbell ML, Curtis JR, Haas CE, Luce JM, Rubenfeld GD, Rushton CH, Kaufman DC. Recommendations for end-of-life care in the intensive care unit: A consensus statement by the American Academy of Critical Care Medicine 2008; 36: 953-629.
- Lantos JD, Berger AC, Zucker AR. Do-not-resuscitate orders in a children‘s hospital. Crit Care Med 1993;21:52-5.
- Flemming På kanten af livet. En beretning om kræft og optimisme. 2008. Gyldendal, Kbh.
- Studdert DM, Mello MM, Burns JP et al. Conflict in the care of patients with a prolonged stay in the ICU: types, sources and predictors. Intensive Care Med 2003;29:1489-97.
- Jørgensen F.: Ret og regler i sundhedslovgivningen. Dansk Sygeplejeråd og Nyt nordisk Forlag Arnold Busch; 2. udgave, oplag 2006.
- Von Magnus M og Murphy : Lægeloven. Jurist og økonomi Forbundets Forlag; 4. udgave,
- oplag 2004.
- LOV nr 546 af 24/06/2005 (Sundhedsloven). (https://retsinformation.dk/Forms/R0710.aspx?id=114054)
- Bekendtgørelse om livstestamenter (BEK nr 322 af 03/04/2012).
- Vejledning i medikamentel palliation i terminalfasen (VEJ nr 9619 af 20/12/2002).
- Førde R, Vandvik IH. Clinical ethics, information, and communication: review of 31 cases from a clinical ethics J. Med. Ethics 2005;31;73-7715.
- The Appleton Consensus: suggested international guidelines for decisions to forgo medical treatment” blev oprindeligt publiceret iUgeskr Laeger 1989; 151,11:700-706. samt reprinted i Journal of Medical Ethics 1989;15:129-136, og i Icelandic Medical Journal (Laeknabladid) 1989;75:303-311. The Appleton Consensus. (http://www.lawrence.edu/dept/bioethics/Appleton_Consensus.html)
- Riis P. At ophøre med behandling – et tosidet problem. Medicinsk Årbog 1992. København: Munksgaard,1992.
- Marion Thorning: Lær at løse konflikter. Frydenlund
- Christina Sommer: Kom den aggressive patient i møde. Sygeplejersken; 19/2007.
- Marion Thorning: At hjælpe i andres konflikt. Sygeplejersken; 1/2007.
- Konflikter og konflikthåndtering på arbejdspladsen. Psykologisk set; 17. Årgang nr. 39 november
- Siminoff La, Arnold RM, Hewlett J. The process of organ donation and its effect on Clin Transplant. 2001;15(1):39-47.
- Williams Ma et al. The physician’s role in discussing organ donation with families. Crit Care Med. 2003;31(5):1595-73.
